 Сердечная недостаточность — это сложный синдром, в основе которого лежат нарушение работы сердца и нейрогуморальная активация, ведущие к недостаточности кровоснабжения органов и венозному застою. Старение населения, улучшение выживаемости после инфаркта миокарда и снижение смертности от других болезней ведут к тому, что больных с сердечной недостаточностью становится все больше, стоимость их лечения возрастает. По некоторым данным, риск сердечной недостаточности в течение жизни составляет около 20%.
Сердечная недостаточность — это сложный синдром, в основе которого лежат нарушение работы сердца и нейрогуморальная активация, ведущие к недостаточности кровоснабжения органов и венозному застою. Старение населения, улучшение выживаемости после инфаркта миокарда и снижение смертности от других болезней ведут к тому, что больных с сердечной недостаточностью становится все больше, стоимость их лечения возрастает. По некоторым данным, риск сердечной недостаточности в течение жизни составляет около 20%.
Систолической сердечной недостаточностью называют сердечную недостаточность, вызванную нарушением сократимости левого желудочка; мерой сократимости служит фракция выброса левого желудочка. Такое определение систолической сердечной недостаточности спорно, однако именно низкая фракция выброса левого желудочка служила критерием включения больных в большинство клинических испытаний, посвященных лечению сердечной недостаточности. Клинические проявления, однако, не зависят напрямую от фракции выброса левого желудочка: так, при значительно сниженной фракции выброса сердечная недостаточность может быть очень легкой и хорошо поддаваться медикаментозному лечению. Центральную роль в прогрессировании сердечной недостаточности играет перестройка левого желудочка, ведущая к его прогрессирующей дилатации и снижению фракции выброса.
Термин застойная сердечная недостаточность применяют слишком широко, часто — просто вместо сердечной недостаточности, хотя последняя совсем не всегда сопровождается признаками венозного застоя.
Используется также термин правожелудочковая недостаточность. О ней говорят при венозном застое в большом круге кровообращения (обычно из-за повышения давления в правых отделах сердца) без признаков венозного застоя в легких. При этом повышение системного венозного давления и снижение сердечного выброса происходит не за счет ухудшения сократимости левого желудочка.
Декомпенсацией сердечной недостаточности называют острое или подострое усугубление сердечной недостаточности под действием целого ряда факторов (см. таблицу). Чаще всего декомпенсация случается из-за несоблюдения диеты (в частности, из-за потребления избыточного количества поваренной соли), нарушения врачебных предписаний и аритмий (особенно мерцательной аритмии).
Содержание:
Классификация
Диагностика
Этиология
Лечение декомпенсации сердечной недостаточности
Лечение хронической сердечной недостаточности
Нерешенные вопросы. Прогноз
Классификация
В последних рекомендациях Американской коллегии кардиологов и Американской кардиологической ассоциации сердечная недостаточность разделяется на четыре последовательных стадии.
Стадия В: органическое поражение сердца, но без признаков сердечной недостаточности.
Стадия С: признаки сердечной недостаточности в настоящее время или в прошлом на фоне органического поражения сердца.
Стадия D: терминальная стадия сердечной недостаточности, требующая сложного специализированного лечения.
Диагноз сердечной недостаточности ставится по клинической картине. Иногда нарушение работы сердца (в частности, снижение фракции выброса левого желудочка) может не сопровождаться клиническими проявлениями, в этих случаях говорят о бессимптомной сердечной недостаточности или бессимптомной дисфункции левого желудочка. В других случаях, наоборот, возможна выраженная сердечная недостаточность при нормальной систолической функции левого желудочка, такое состояние называют сердечной недостаточностью без систолической дисфункции левого желудочка.
Наиболее широко используется классификация Нью-Йоркской кардиологической ассоциации (NYHA) несмотря на некоторую ее нечеткость.
| Класс | Описание |
|---|---|
| I | Имеется заболевание сердца, но оно не ограничивает физическую активность. Обычная физическая нагрузка не вызывает сильной усталости, сердцебиения, одышки и стенокардии |
| II | Заболевание сердца приводит к легкому ограничению физической активности. В покое симптомов нет. Обычная физическая активность вызывает усталость, сердцебиение, одышку или стенокардию |
| III | Заболевание сердца приводит к значительному ограничению физической активности. В покое симптомов нет. Активность менее обычной вызывает усталость, сердцебиение, одышку или стенокардию |
| IV | Заболевание сердца приводит к тяжелому ограничению любой физической активности. Симптомы сердечной недостаточности и стенокардия появляются в покое. При любой активности симптомы усиливаются |
При остром коронарном синдроме используют классификацию Киллипа.
Диагностика
Проявления сердечной недостаточности весьма разнообразны. До половины больных с систолической дисфункцией левого желудочка вообще ни на что не жалуются.
Самая частая жалоба — одышка, обычно при физической нагрузке. Ортопноэ, то есть одышка, усиливающаяся в положении лежа, возникает обычно при выраженной дисфункции левого желудочка или при декомпенсации (мерой тяжести ортопноэ служит число подушек, на которых спит больной). При более тяжелой сердечной недостаточности возникают ночные приступы сердечной астмы и дыхание Чейна—Стокса.
Утомляемость и плохая переносимость физической нагрузки — частые жалобы при сердечной недостаточности.
Головокружение и дурнота могут возникать в результате снижения мозгового кровотока, однако чаще всего они бывают ятрогенными (на фоне медикаментозного лечения).
Сердцебиение и обмороки могут возникать из-за аритмий и требуют быстрого дополнительного обследования.
Снижение аппетита и боль в животе — частые жалобы при тяжелой сердечной недостаточности, особенно правожелудочковой. Часто забывают о таких распространенных проявлениях сердечной недостаточности, как кашель, бессонница и депрессия.
Физикальное исследование
Физикальное исследование при компенсированной сердечной недостаточности может не выявлять отклонений от нормы. Поэтому ориентироваться следует прежде всего на жалобы. Физикальные проявления зависят от степени декомпенсации, длительности течения (острая, хроническая) и поражения камер сердца (право- и левожелудочковая).
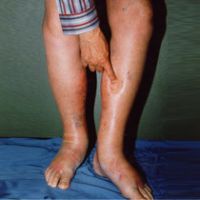
Для сердечной недостаточности характерны задержка жидкости и перегрузка объемом, особенно при декомпенсации и правожелудочковой недостаточности. На перегрузку объемом указывают следующие признаки.
- Влажные хрипы в легких возникают при скоплении жидкости в интерстициальной ткани легких и альвеолах в результате повышения давления в левом предсердии. Они указывают на кардиогенный отек легких.
- Притупление в нижних отделах легких указывает на плевральный выпот.
- Набухание шейных вен определяют в положении больного полулежа под углом 45°. При очень высоком давлении в яремных венах набухание шейных вен заметно только в положении сидя.
- Отеки, асцит и увеличение печени.
- Систолический шум митральной недостаточности часто появляется при дилатации левого желудочка.
- III тон сердца (диастолический ритм галопа) лучше всего слушать стетоскопическим раструбом фонендоскопа вдоль левого края грудины. Ш тон указывает на высокое диастолическое давление в левом желудочке при снижении его систолической функции.
Часто не обращают внимание на показатели периферической перфузии (цвет и температуру конечностей, время наполнения капилляров). Они позволяют судить о периферическом кровотоке, а также о наличии анемии у больных с тяжелой сердечной недостаточностью.
| Признаки застоя | |||
|---|---|---|---|
| Периферическая ишемия | Есть | Нет | |
| Есть | Теплые и сухие | Теплые и влажные | |
| Нет | Холодные и сухие | Холодные и влажные | |
Альтернирующий или малый пульс также указывают на сердечную недостаточность.
Важное значение имеют ЧСС, АД и частота дыхания. Тахикардия, тахипноэ, низкое пульсовое давление указывают на неблагоприятный прогноз и далеко зашедшую сердечную недостаточность. На декомпенсацию указывает увеличение веса.
Дополнительные методы исследования
Анализ крови
Анализ крови иногда позволяет выявить устранимые причины сердечной недостаточности, ее последствия и сопутствующие заболевания. Кроме того, анализ крови используется для контроля за лечением и его осложнениями, а также для оценки тяжести сердечной недостаточности и определения прогноза.
Натрийуретические гормоны, в том числе мозговой натрий-уретический гормон и его N-концевой предшественник, используются в диагностике сердечной недостаточности. Существуют так называемые диагностические (позволяющие поставить диагноз сердечной недостаточности) значения уровней этих гормонов (для мозгового натрийуретического гормона — более 100 пг/мл, для его предшественника — более 125 пг/мл при возрасте до 75 лет и более 450 пг/мл после 75 лет). Надо, однако, иметь в виду, что на уровень этих гормонов сильно влияют возраст, пол, многие лекарственные средства, вес, функция почек, операции на сердце и сопутствующие заболевания (например, болезни щитовидной железы).
Выявление скрытой сердечной недостаточности
Уровень натрийуретических гормонов повышается при систолической дисфункции левого желудочка, однако чувствительность этого показателя у бессимптомных больных мала и сильно зависит от принятой нормы. Методы выявления скрытой сердечной недостаточности у бессимптомных больных (например, после инфаркта миокарда) с помощью определения уровня натрийуретических гормонов пока находятся в разработке.
Диагностика сердечной недостаточности
Натрийуретические гормоны используются в основном для подтверждения диагноза сердечной недостаточности при одышке, утомляемости, отеках. Предсказательная ценность отрицательного результата очень высока (до 90%), поэтому низкий уровень натрийуретических гормонов позволяет исключить сердечную недостаточность у таких больных. Однако при отеке легких уровень натрийуретических гормонов повышается только через несколько часов.
Контроль эффективности лечения
По предварительным данным, уровень натрийуретических гормонов соотносится с тяжестью сердечной недостаточности и эффективностью лечения, однако он ни в коей мере не может заменить клиническую и гемодинамическую оценку тяжести состояния. Не следует стремиться к какому-то определенному значению мозгового натрийуретического гормона или его предшественника. В целом диуретики и средства, подавляющие ренин-ангиотензиновую систему, снижают уровень мозгового натрийуретического гормона, тогда как бета-адреноблокаторы могут влиять на него по-разному.
Оценка прогноза
Установлено, что уровни мозгового натрийуретического гормона и его предшественника соотносятся со смертностью и риском осложнений сердечной недостаточности. Прогностическая значимость этого исследования выше многих других прогностических факторов. Высокий уровень мозгового натрийуретического гормона или его предшественника указывает на высокий риск осложнений и смерти.
Устранимые причины сердечной недостаточности
При впервые выявленной сердечной недостаточности обязательно определяют тиреоидные гормоны.
Анемия встречается у 15—25% больных с сердечной недостаточностью, кроме того, она может вносить свой вклад в сердечную недостаточность с высоким сердечным выбросом. Для ее исключения определяют уровень гемоглобина крови. Анемия может возникать из-за гемодилюции при задержке жидкости, в этом случае эффективны диуретики.
Наблюдение за ходом лечения
Электролитные нарушения встречаются часто и могут быть вызваны как самой сердечной недостаточностью, так и ее лечением. Гипокалиемия, гипомагниемия и метаболический алкалоз часто развиваются под действием диуретиков, а гиперкалиемия — под действием средств, подавляющих ренин-ангиотензиновую систему. Поскольку эти нарушения способствуют возникновению аритмий, их следует вовремя выявлять. Гипонатриемия указывает на тяжелую сердечную недостаточность и задержку жидкости.
Необходимо тщательно следить за функцией почек, особенно при лечении диуретиками и средствами, подавляющими ренин-ангиотензиновую систему.
Отклонение биохимических показателей функции печени возможно при правожелудочковой недостаточности (застойная печень). В частности, повышается активность
аминотрансфераз и нарушаются показатели свертываемости.
Делают все стандартные анализы, положенные при ИБС, поскольку это самая частая причина сердечной недостаточности. Так, следует выявлять дислипопротеидемии, нарушение толерантности к глюкозе и сахарный диабет.
ЭКГ
ЭКГ иногда указывает на причину сердечной недостаточности.
- На ЭКГ могут быть признаки рубцовых изменений после перенесенных инфарктов, признаки расширения и гипертрофии камер сердца, нарушения ритма и проводимости (в частности, ятрогенные или вызванные инфильтративными процессами в миокарде), признаки перикардиального выпота (амплитуда зубцов менее 5 мВ в отведениях от конечностей или менее 10 мм в грудных отведениях) или амилоидоза сердца (низкая амплитуда зубцов и псевдоинфарктные изменения в передних отведениях).
- Последнее время все большее значение придается асинхронности сокращения сердца в патогенезе сердечной недостаточности. Степень асинхронности и возможная польза двухжелудочковой ЭКС оценивается, в частности, по ширине и форме комплекса QRS. На асинхронность указывает блокада левой ножки пучка Гиса с шириной комплекса QRS более 130 мс.
- Холтеровский мониторинг ЭКГ используют для выявления аритмий, в частности мерцательной аритмии и желудочковой тахикардии.
Рентгенограмма грудной клетки
По рентгенограмме грудной клетки оценивают размеры сердца и состояние паренхимы легких. Расширение сердечной тени указывает на дисфункцию левого или обоих желудочков. При хорошей компенсации рентгенограмма грудной клетки может быть нормальной даже при выраженной систолической дисфункции левого желудочка. Изменения легочных полей могут варьировать от небольшого полнокровия прикорневых сосудов до двустороннего гидроторакса, линий Керли В (горизонтальные линии в реберно-диафрагмальном углу) и выраженного отека легких.
ЭхоКГ
ЭхоКГ используется для оценки структуры и функции сердца и выявления органических причин сердечной недостаточности. В качестве показателя насосной функции сердца используется фракция выброса левого желудочка, однако с патогенезом сердечной недостаточности лучше соотносятся такие показатели, как объем и масса левого желудочка; они же имеют большее прогностическое значение.
Катетеризация правых отделов сердца
См. также "Катетеризация легочной артерии".
Инвазивный мониторинг гемодинамики помогает в диагностике и лечении сердечной недостаточности, особенно при необходимости постоянной коррекции доз препаратов, вводимых в/в. Напротив, плановая диагностическая катетеризация правых отделов сердца показана для более точной оценки функции сердца, давлений в его камерах, площадей отверстия клапанов, наличия внутрисердечного сброса. Катетеризацию правых отделов сердца иногда сочетают с нагрузочными пробами либо введением инотропных средств или вазодилататоров для оценки их воздействия на гемодинамику.
Сердечный индекс — один из наиболее важных показателей, получаемых при катетеризации правых отделов сердца. Его рассчитывают методом термодилюции или методом Фика. Некоторые методы позволяют осуществлять непрерывный мониторинг сердечного выброса. Определение сердечного выброса при декомпенсации сердечной недостаточности очень важно для подбора медикаментозного лечения. В ряде случаев оно позволяет сделать вывод о неэффективности медикаментозного лечения и необходимости более активных мер (например, внутриаортальной баллонной контрпульсации, искусственного желудочка).
Другие важные показатели — конечно-диастолическое давление в желудочках, давление в легочной артерии, ДЗЛА, ОПСС, легочное сосудистое сопротивление, градиент между давлением в легочной артерии и ДЗЛА, величина сброса. При изолированной правожелудочковой недостаточности неясного генеза необходимо всегда исключать внутрисердечный сброс крови при помощи ЭхоКГ. Этим больным при катетеризации правых отделов сердца обязательно определяют насыщение крови кислородом на разных уровнях.
Катетеризация левых отделов сердца
При ИБС коронарная ангиография может указать на причину декомпенсации и помочь выработать тактику лечения. Так, если декомпенсация вызвана ишемией, в некоторых случаях показана коронарная ангиопластика или шунтирование.
Биопсия миокарда
Биопсия миокарда показана только при подозрении на первичное поражение миокарда после исключения других причин сердечной недостаточности. Результаты биопсии редко влияют на лечение, однако могут дать ценные сведения относительно прогноза (например, при амилоидозе сердца).
Определение жизнеспособности миокарда
Определение жизнеспособности миокарда нужно при сердечной недостаточности у больных с ИБС для выявления и количественной оценки ишемизированного и уснувшего миокарда. Для этого проводят добутаминовую стресс-ЭхоКГ, позитронно-эмиссионную томографию с фтордезоксиглюкозой или однофотонную эмиссионную томографию с таллием-201. Все шире для различения рубцов и уснувшего миокарда используется МРТ. При наличии обширной зоны ишемии или уснувшего миокарда целесообразна реваскуляризация миокарда, в противном случае остается медикаментозное лечение и трансплантация сердца.
Максимальное потребление кислорода
При рассмотрении вопроса о трансплантации сердца обязательно определяют максимальное потребление кислорода. Максимальное потребление кислорода менее 14 мл/кг/мин или менее 50% должного указывает на неблагоприятный прогноз и служит показанием к трансплантации сердца. Кроме того, это исследование позволяет выяснить, с чем связана одышка при физической нагрузке — с патологией сердца или легких.
Холтеровский мониторинг ЭКГ
Нарушения ритма выявляют с помощью холтеровского мониторинга ЭКГ.
Другие исследования
План обследования обычно формируется с учетом доступности диагностического оборудования. При необходимости очень точной оценки систолической функции левого желудочка (например, в ходе химиотерапии) предпочтение отдают равновесной изотопной вентрикулографии. При подозрении на приобретенные и врожденные пороки сердца наилучшие результаты дают трансторакальная или чреспищеводная ЭхоКГ и МРТ сердца.
Этиология
| Причины сердечной недостаточности | Факторы, усугубляющие сердечную недостаточность |
|---|---|
| Дилатационная кардиомиопатия (идиопатическая) | Ишемия миокарда (острый коронарный синдром, инфаркт миокарда и его осложнения) |
| Гипертрофическая кардиомиопатия | Острая клапанная недостаточность |
| Рестриктивная кардиомиопатия | Артериальная гипертония (злокачественная, гипертонические кризы) |
| Аритмогенная дисплазия правого желудочка | Острый миокардит |
| Прочие кардиомиопатии Фиброэластоз эндокарда
Систолическая дисфункция левого желудочка без его дилатации Митохондриальная кардиомиопатия |
Аритмии (с высокой частотой сокращения желудочков) |
| ТЭЛА (правожелудочковая недостаточность) | |
| Тампонада сердца | |
| Интоксикации (алкоголь, НПВС) | |
| Вторичные кардиомиопатии Ишемическая
При пороках сердца Гипертоническая Воспалительная (лимфоцитарный, эозинофильный, гигантоклеточный миокардит) Инфекционная (болезнь Чагаса, ВИЧ-инфекция, энтеровирусная, аденовирусная, цитомегаловирусная инфекция, бактериальные и грибковые инфекции) |
Инфекции |
| Избыточное употребление поваренной соли | |
| Неправильный прием препаратов | |
| Метаболические нарушения Эндокринные (заболевания щитовидной железы, надпочечниковая недостаточность, феохромоцитома, акромегалия, сахарный диабет)
Болезни накопления (гемохроматоз, гликогенозы, синдром Гурлер, болезнь Фабри) Электролитные нарушения (гипокалиемия, гипомагниемия) Нарушения питания (белковая недостаточность, анемия, бери-бери, дефицит селена) Амилоидоз Периодическая болезнь |
|
| Системные заболевания Коллагенозы (СКВ, узелковый периартериит, ревматоидный артрит, системная склеродермия, дерматомиозит, полимиозит, саркоидоз)
Прогрессирующие миопатии (миопатия Дюшенна, Беккера, атрофическая миотония) Нервно-мышечные заболевания (атаксия Фридрейха, гипертрофическая кардиомиопатия при синдроме Нунан) Токсическое поражение миокарда (алкоголь, катехоламины, кокаин, антрациклины и другие противоопухолевые средства, облучение) Послеродовая кардиомиопатия |
Для правильного лечения следует определить причину сердечной недостаточности. Это особенно важно, если эта причина устранима.
Дилатационная кардиомиопатия
Дилатационная кардиомиопатия — это заболевание, при котором происходит увеличение массы миокарда и его перестройка, ведущая к дилатации и нарушению систолической функции левого желудочка в отсутствие поражения крупных коронарных артерий. Дилатационная кардиомиопатия нередко поддается медикаментозному лечению, прогноз при ней лучше, чем при сердечной недостаточности, вызванной ИБС.
Дилатационная кардиомиопатия — наиболее частая причина поражения миокарда у молодых (> 25% случаев). Она долгое время может протекать бессимптомно.
Считается, что причиной дилатационной кардиомиопатии может быть вирусная инфекция, однако в большинстве случаев причина ее остается неясной — это так называемая идиопатическая дилатационная кардиомиопатия.
Ишемическая кардиомиопатия
Ишемическая кардиомиопатия вызвана поражением коронарных артерий, приводящим к нарушению сократимости миокарда левого желудочка и снижению его систолической функции. Это самая частая кардиомиопатия в США (до двух третей всех случаев).
Атеросклероз может поражать крупные коронарные артерии или же мелкие субэндокардиальные ветви, что часто бывает при артериальной гипертонии и сахарном диабете. Однако поражение коронарных артерий не всегда говорит об ишемическом генезе кардиомиопатии. Резкое несоответствие между локализацией или выраженностью стенозов и поражением миокарда может указывать на сочетание ИБС и идиопатической дилатационной кардиомиопатии.
Ишемическая кардиомиопатия может развиваться при аневризмах левого желудочка, при митральной недостаточности (из-за дисфункции сосочковой мышцы) и при тахиаритмиях.
При ишемической кардиомиопатии обязательно рассматривают вопрос о коронарной ангиопластике, коронарном шунтировании и пластике левого желудочка. Эти операции иногда позволяют остановить прогрессирование ишемической кардиомиопатии или даже обратить ее вспять. Для решения вопроса об операции надо тщательно оценить жизнеспособность миокарда, иногда сразу несколькими методами (см. "Оценка жизнеспособности миокарда").
Гипертоническая и диабетическая кардиомиопатия
Гипертоническая и диабетическая кардиомиопатия это не самостоятельные заболевания, а осложнения. Гипертрофия левого желудочка часто приводит к его дисфункции — это так называемая декомпенсация гипертонического сердца. В ее основе, вероятно, лежит микроциркуляторная ишемия. Медикаментозное лечение позволяет как предотвратить, так и устранить декомпенсацию. Кроме того, артериальная гипертония и сахарный диабет вносят свой вклад в развитие ишемической кардиомиопатии.
Кардиотоксические вещества
Список веществ, способных вызывать кардиомиопатию, приведен выше в таблице. Выявление и устранение вредного воздействия может остановить прогрессирование сердечной недостаточности, а иногда даже привести к улучшению.
Противоопухолевые средства
Антрациклины могут разрушать кардиомиоциты, вызывая кардиомиопатию. При общей дозе доксорубицина менее 400 мг/м2 риск поражения сердца невысок, тогда как при общей дозе более 700 мг/м2 он приближается к 20%.
Алкоголь
Алкоголь — очень частая причина токсической кардиомиопатии. Он вызывает до 30% всех неишемических кардиомиопатии. При этом количество потребляемого алкоголя не обязательно соответствует тяжести поражения миокарда. При строгом отказе от алкоголя на ранних стадиях заболевания возможно полное восстановление функции сердца. У больных, продолжающих употреблять алкоголь, прогноз крайне неблагоприятный половина из них умирает в течение 3—6 лет.
Воспалительная кардиомиопатия
Воспалительная кардиомиопатия, то есть миокардит, обсуждается здесь.
Приобретенные пороки сердца
Приобретенные пороки сердца обычно вызывают систолическую сердечную недостаточность за счет длительной перегрузки объемом, например при митральной или аортальной недостаточности. Отличить первичную митральную недостаточность (при поражении самого клапана, например при его пролапсе) от вторичной (за счет дилатации митрального кольца и смешения линии смыкания створок) бывает трудно. В пользу первичной митральной недостаточности говорит длительное существование шума в сердце, а в пользу вторичной — центральная струя регургитации без видимого изменения створок при ЭхоКГ.
Метаболические нарушения
Заболевания щитовидной железы
Гипотиреоз
Гипотиреоз часто встречается при сердечной недостаточности. Тяжелый гипотиреоз может приводить к снижению сердечного выброса и сердечной недостаточности. Гипотиреоз вызывает брадикардию и перикардиальный выпот. Лечение заключается в заместительной терапии левотироксином. У пожилых начальная доза составляет 25—50 мкг/сут, а у молодых без сопутствующей патологии — 100 мкг/сут.
Тиреотоксикоз
Тиреотоксикоз может вызывать сердечную недостаточность, особенно у пожилых больных со сниженными компенсаторными возможностями сердца. Нередко тиреотоксикозу сопутствует мерцательная аритмия, она возникает в 9—22% случаев. У больных со стенокардией напряжения возможна нестабильная стенокардия. Основные жалобы носят неспецифический характер, это утомляемость, потеря веса и бессонница. Помнить о тиреотоксикозе следует при необъяснимой тахикардии или мерцательной аритмии, особенно если ЧСС не удается снизить дигоксином. Риск тиреотоксикоза повышается при приеме амиодарона.
Бери-бери (дефицит тиамина)
В западных странах дефицит тиамина встречается редко, но в развивающихся странах он все еще достаточно распространен. Кроме того, дефицит тиамина может возникать при длительном соблюдении любительских диет и алкоголизме. Иногда дефицит тиамина развивается при длительном приеме диуретиков. Для влажной (сердечно-сосудистой) формы бери-бери характерна сердечная недостаточность с высоким сердечным выбросом с отеками, вазодилатацией и венозным застоем в легких. Для сухой формы бери-бери характерна полинейропатия, глоссит и гиперкератоз. У таких больных обнаруживается метаболический ацидоз, вызванный накоплением лактата, и снижение активности транскетолазы в эритроцитах. Тиамин в дозе 100 мг в/в с последующим приемом внутрь может приводить к заметному улучшению.
Сердечная недостаточность с высоким сердечным выбросом при анемии
При острой кровопотере сердечный выброс снижается из-за гиповолемии. Напротив, при хронической анемии сердечная недостаточность развивается из-за перенапряжения компенсаторных механизмов. Умеренная анемия (уровень гемоглобина менее 90 г/л) обычно переносится хорошо, но на фоне уже имеющегося заболевания сердца может возникать сердечная недостаточность. При тяжелой анемии (уровень гемоглобина менее 40 г/л) сердечная недостаточность развивается даже при здоровом сердце. Основные компенсаторные реакции при анемии — это вазодилатация, повышение уровня 2,3-дифосфоглицерата, который сдвигает кривую диссоциации оксигемоглобина вправо, задержка жидкости и повышение сердечного выброса за счет тахикардии. Устранение причины анемии, переливание препаратов крови и диуретики значительно улучшают состояние. Переливание препаратов крови проводят медленно (1 —2 дозы за сутки) и сочетают с назначением диуретиков.
Другие состояния
Другие состояния, способные вызывать сердечную недостаточность с высоким сердечным выбросом, — болезнь Педжета, синдром Мак-Кьюна—Олбрайта и беременность. Лечение зависит от основного заболевания.
Наследственные кардиомиопатии
Семейная дилатационная кардиомиопатия
Семейная дилатационная кардиомиопатия составляет около 20—30% случаев дилатационной кардиомиопатии. Прогноз при ней, по-видимому, особенно неблагоприятный.
Врожденные миопатии
Врожденные миопатии - миопатия Дюшенна, тазово-плечевая миопатия и атрофическая миотония — передаются по наследству и иногда сопровождаются дилатационной кардиомиопатией. Атаксия Фридрейха может сочетаться с гипертрофической кардиомиопатией, иногда — с дилатационной кардиомиопатией.
Болезнь Фабри
Болезнь Фабри (недостаточность альфа-галактозидазы) — это редкая болезнь обмена веществ, ведущая к гипертрофии левого желудочка в результате накопления в эндотелии тригексозил-церамида и возникающей из-за этого ишемии. Диагноз ставится при обнаружении низкой активности альфа-галактозидазы. Проводится заместительная терапия этим ферментом.
Аритмогенная дисплазия правого желудочка
Аритмогенная дисплазия правого желудочка обычно проявляется в молодом возрасте обмороками, внезапной смертью от желудочковых аритмий или, реже, правожелудочковой недостаточностью. Чаще болеют мужчины. Диагноз обычно ставится после обморока или внезапной смерти при физической нагрузке. Биопсия миокарда неинформативна из-за очагового характера поражения. При МРТ видна жировая инфильтрация правого желудочка. При длительной правожелудочковой недостаточности на ЭКГ появляются признаки гипертрофии и перегрузки правого желудочка. Лечение — антиаритмические средства, имплантация дефибриллятора, диуретики, дитоксин и ограничение поваренной соли.
Болезнь Ула
Болезнь Ула называется также пергаментным сердцем, поскольку для нее характерно крайнее истончение стенки правого желудочка. Заболевание проявляется в раннем детском возрасте правожелудочковой недостаточностью. В основе лежит гибель кардиомиоцитов всего правого желудочка. Болезнь Ула лечится еще хуже аритмогенной дисплазии правого желудочка и служит показанием для трансплантации сердца.
Лечение декомпенсации сердечной недостаточности
Важно понимать разницу между лечением хронической сердечной недостаточности и декомпенсации сердечной недостаточности. Так, при декомпенсации иногда приходится прибегать к инотропным средствам, хотя при их длительном использовании повышается смертность от аритмий. Напротив, спиронолактон при декомпенсации и гиповолемии, возникающей на фоне активной терапии диуретиками, повышает риск гиперкалиемии и почечной недостаточности, а при длительном лечении улучшает прогноз.
При декомпенсации лечение направлено на быструю стабилизацию гемодинамики, улучшение перфузии тканей и нормализацию диастолического давления в желудочках. Необходимо быстро выявить и устранить причину декомпенсации. Лечение нередко проводят под инвазивным контролем гемодинамики.
Содержание кислорода в крови
Важно максимально увеличить содержание кислорода в крови. Больного сажают, поскольку это улучшает вентиляцию легких, и дают кислород. При необходимости начинают ИВЛ. Лечат анемию.
Вазодилататоры
(См. также в "Справочнике лекарств" и в разделе "Интенсивная терапия в кардиохирургии").
Отек легких обычно возникает из-за нарушения диастолического наполнения левого желудочка и повышения АД. Вазодилататоры — первоочередные средства при отеке легких, если нет кардиогенного шока.
Используя вазодилататоры при острой сердечной недостаточности, часто допускают следующие ошибки.
- Недостаточно тщательно следят за гемодинамикой и в результате не наращивают дозу вазодилататоров
- Слишком быстро меняют дозу в ответ на изменения АД, нередко из-за его ошибочного или недостаточно частого измерения
- На фоне в/в введения препаратов не повышают дозу вазодилататоров для приема внутрь
Нитроглицерин
Нитроглицерин в острой ситуации можно сначала дать под язык (0,4—0,8 мг каждые 3—5 мин), а затем начать в/в введение в начальной дозе 0,2—0,4 мкг/кг/мин. Дозу постепенно повышают, следя за клиническими проявлениями и средним АД. Нитроглицерин под язык, несмотря на неполное всасывание, можно использовать вместо струйного введения больших доз (400 мкг). Вопреки существующему предубеждению, дозу нитроглицерина можно повышать неограниченно, если только нет артериальной гипотонии. Однако повышение дозы более 300—400 мкг/мин обычно бывает неэффективным, поэтому целесообразно добавление другого вазодилататора. Частое побочное действие нитроглицерина — головная боль.
Нитропруссид натрия
Нитропруссид натрия — очень мощный вазодилататор, его следует вводить, тщательно следя за гемодинамикой (обычно проводят прямое измерение АД). Начальная доза — 0,1—0,2 мкг/кг/мин с последующим увеличением скорости инфузии каждые 5 мин до достижения клинического эффекта или артериальной гипотонии. Интоксикация тиоцианатом, несмотря на то что о ней очень много говорят, при лечении острой сердечной недостаточности бывает редко. Тем не менее при тяжелой почечной недостаточности нитропруссид натрия применяют с осторожностью. Длительное введение нитропруссида натрия в больших дозах нежелательно. При ишемии миокарда нитропруссиду натрия предпочитают нитроглицерин, поскольку первый может усугубить ишемию по механизму обкрадывания.
Несиритид
Несиритид — новый ваэодилататор для в/в введения, получивший широкое распространение из-за простоты использования. Это рекомбинантный мозговой натрийуретический гормон. Он используется при декомпенсации сердечной недостаточности, его можно вводить без инвазивного мониторинга гемодинамики. При инфузии несиритида уменьшается эндогенная секреция мозгового натрийуретического гормона. Сначала вводят 2 мг/кг струйно, затем продолжают введение со скоростью 0,01 мг/кг/мин до 48 ч. Тщательно следят за диурезом, поскольку иногда несиритид вызывает массивный диурез без нарушения функции почек. Несиритид нежелательно использовать при почечной недостаточности, артериальной гипотонии и других противопоказаниях к вазодилататорам (например, при тяжелом аортальном стенозе с сохраненной систолической функцией левого желудочка).
Диуретики
Помимо постепенного уменьшения ОЦК диуретики оказывают сосудорасширяющее действие, которым может быть обусловлен их быстрый эффект при отеке легких. Диуретики при отеке легких следует использовать осторожно, поскольку совсем не все больные с отеком легких имеют избыток натрия и воды. У больных, не получавших постоянной терапии диуретиками, обычно наблюдается хороший эффект фуросемида в дозе 20—40 мг в/в. Если больной постоянно принимал фуросемид, его вводят в/в в дозе не меньше той, что он принимал внутрь. Введение диуретиков в/в проводят под контролем водного баланса или веса, и по достижении намеченной цели переходят на назначение диуретиков внутрь.
К побочным эффектам, требующим тщательного контроля, относятся артериальная гипотония, гипокалиемия, гипомагниемия, гипокальциемия и ренальная ОПН {определение экскретируемой фракции натрия в данной ситуации неинформативно, поскольку диуретики нарушают выведение электролитов почками).
Инотропные средства
При сохранении признаков сердечной недостаточности, несмотря на лечение диуретиками и вазодилататорами, необходимо наладить инвазивный мониторинг гемодинамики для решения вопроса о назначении инотропных средств. Инотропные средства используются для стабилизации гемодинамики, хотя данных в пользу того, что они улучшают выживаемость, нет. В отсутствие тяжелой артериальной гипотонии для увеличения сердечного выброса проводят в/в инфузию добутамина или милринона. Оба препарата повышают потребность миокарда в кислороде и оказывают аритмогенное действие, поэтому при ишемии и аритмиях их используют крайне осторожно. Они могут вызвать артериальную гипотонию, особенно часто это случается при введении насыщающей дозы милринона. Данных в пользу постоянного использования или курсовой терапии инотропными средствами нет. При тяжелой артериальной гипотонии (особенно вследствие лечения вазодилататорами или бета-адреноблокаторами) до начала вспомогательного кровообращения возможно применение вазопрессорных средств, таких, как дофамин, норадреналин и фенилэфрин.
Добутамин
Добутамин выводится быстрее, чем милринон, и обычно служит первоочередным инотропным средством при острой сердечной недостаточности. Он начинает действовать быстро, начальная доза — 2,5—5 мкг/кг/мин. В зависимости от показателей гемодинамики дозу повышают на 1—2 мкг/кг/мин каждые 30 мин до получения эффекта или достижения дозы 15—20 мкг/кг/мин.
Милринон
Милринон обладает как положительным инотропным, так и сосудорасширяющим действием. При артериальной гипотонии его следует применять с осторожностью. При необходимости быстрого эффекта вводят насыщающую дозу 50 мкг/кг, а затем начинают в/в инфузию со скоростью 0,375—0,75 мкг/кг/мин.
Самостоятельное дыхание под постоянным положительным давлением
Самостоятельное дыхание под постоянным положительным давлением в некоторых случаях используется при гипоксии на фоне отека легких. В небольших работах показано, что оно улучшает состояние и позволяет избежать перевода на ИВЛ.
Лечение хронической сердечной недостаточности
Цель лечения — продлить жизнь, улучшить самочувствие больного и переносимость им физической нагрузки. Алгоритм лечения хронической сердечной недостаточности приведен в таблице.
| Первичное обследование | |
|---|---|
| Выявление систолической или диастолической дисфункции | |
| Выявление причины дисфункции левого желудочка (биохимический анализ крови, в том числе уровень липопротеидов, глюкозы и электролитов, общий анализ крови, показатели функции щитовидной железы, ЭКГ, рентгенограмма грудной клетки) | |
| Определение уровня мозгового натрийуретического гормона в плазме | |
| Определение функционального класса | |
| Дополнительные исследования: исследование метаболизма (максимальное потребление кислорода, позитронно-эмиссионная томография) | |
| Немедикаментозное лечение | |
| Обучение больных следующим вопросам: диета, медикаментозное лечение, водный баланс (ежедневное взвешивание, понятие идеального веса и борьба с прибавкой в весе), физическая активность, признаки усугубления сердечной недостаточности. Вес рекомендуют записывать ежедневно. | |
| Ограничение жидкости: менее 2 л/сут, при уровне натрия плазмы ниже 130 ммоль/л — менее 1,5 л/сут | |
| Ограничение потребления натрия: не более 3 г/сут при легкой сердечной недостаточности (I—II функциональный класс), не более 2 г/сут при тяжелой (III—IV функциональный класс); рекомендуется консультация диетолога | |
| Реабилитация: рекомендуется наблюдение специалиста по реабилитации в домашних условиях | |
| Медикаментозное лечение | |
| Диуретики | При задержке жидкости, дозы подбирают до нормализации ОЦК |
| Поддерживающие дозы, при появлении жалоб, увеличении веса — активная диуретическая терапия | |
| При необходимости за 30 мин до петлевого диуретика назначают тиазидный; они усиливают действие друг друга | |
| При тяжелой сердечной недостаточности (III—IV функциональный класс) в отсутствие гиперкалиемии и почечной недостаточности добавляют спиронолактон | |
| Ингибиторы АПФ | Дозы повышают до целевых, если не удается — до максимально переносимых |
| Не назначают при уровне креатинина более 3,0 мг% или уровне калия более 5,5 мг% | |
| Лечение начинают при систолическом АД более 90 мм рт. ст., если больной не принимает вазодилататоры, и при систолическом АД более 80 мм рт. ст., если больной принимает вазодилататоры и при этом нет клинических проявлений артериальной гипотонии (вазодилататоры отменяют, если систолическое АД становится ниже 80 мм рт. ст. или появляется ортостатическая гипотония, заторможенность либо снижение диуреза) | |
| Лечение начинают, если уровень натрия сыворотки превышает 134 ммоль/л; если он ниже 134 ммоль/л, требуется дополнительное исследование водно-электролитного обмена и устранение декомпенсации | |
| Вместо ингибиторов АПФ можно использовать антагонисты ангиотензиновых рецепторов либо сочетание гидралазина с изосорбида динитратом | |
| Бета-адреноблокаторы | Дозы повышают до целевых, если не удается — до максимально переносимых |
| Используют при сердечной недостаточности II—III функционального класса (а также при сердечной недостаточности I функционального класса, если имеется артериальная гипертония или инфаркт миокарда в анамнезе, и при сердечной недостаточности IV функционального класса, если нет признаков задержки жидкости) | |
| Противопоказаны при тяжелой печеночной недостаточности, тяжелых ХОЗЛ, брадикардии (менее 50 в мин. в отсутствие жалоб и менее 60 в мин. при их наличии), АВ-блокаде, синдроме слабости синусового узла без ЭКС, явных признаках венозного застоя или симптомах артериальной гипотонии | |
| Принимают с пищей, прием разносят во времени с ингибиторами АПФ, корригируют дозу диуретиков; при переносимости повышают дозу бета-адреноблокаторов каждые 2—4 нед до максимально переносимой | |
| Дозу уменьшают при дурноте, головокружении, усилении симптомов сердечной недостаточности (отеков, задержки жидкости, одышки), тяжелой брадикардии | |
| Если прошло менее 72 ч и нет кардиогенного шока, возвращаются к прежней дозе | |
| Если прошло более 72 ч, но менее 7 сут и нет кардиогенного шока, начинают с половинной дозы | |
| Если прошло более 7 сут или был кардиогенный шок, снова начинают с минимальных доз и постепенно их повышают | |
| Дигоксин | Обычно дают малую дозу — 0,125 мг/сут, при низком ИМТ и почечной недостаточности доза еще меньше |
| Обычно начинают после госпитализации | |
| Следят за признаками гликозидной интоксикации, ЧСС | |
| Концентрация дигоксина в крови не должна превышать 1,2 мг%, на фоне малых доз следить за ней не нужно | |
Ингибиторы АПФ
Ингибиторы АПФ уменьшают смертность и число осложнений у больных с систолической сердечной недостаточностью. Их действие, по всей вероятности, обусловлено подавлением ренин-ангиотензиновой системы, которая активируется при сердечной недостаточности.
Ингибиторы АПФ — первоочередные средства при бессимптомной дисфункции левого желудочка и сердечной недостаточности. Дозы ингибиторов АПФ постепенно наращивают до целевой (см. таблицу ниже). Теоретически, более эффективны препараты с повышенным сродством к тканевому АПФ (хинаприл, рамиприл), однако на практике их преимущества не доказаны. Возможность применения ингибиторов АПФ при таких относительных противопоказаниях, как гиперкалиемия (> 5,5 ммоль/мл), почечная недостаточность (уровень креатинина сыворотки > 3,0 мг%) и артериальная гипотония (систолическое АД < 90 мм рт. ст.), оценивают индивидуально. Лечение ингибиторами АПФ продолжают даже после исчезновения жалоб.
После начала лечения необходимо тщательное наблюдение, чтобы не пропустить гиперкалиемию и почечную недостаточность.
Почечная недостаточность и гиперкалиемия развиваются довольно часто, особенно на фоне гиповолемии (например, при активной диуретической терапии). Необходимо отменить любые нефротоксичные средства (в частности, НПВС) и убедиться в адекватной перфузии почек (то есть в отсутствии артериальной гипотонии). Если АМК и креатинин повышаются менее чем на 50%, то лечение ингибиторами АПФ можно продолжать; если же они повышаются более чем на 50%, дозу ингибитора АПФ снижают вдвое; при повышении более чем на 100% ингибиторы АПФ отменяют и переходят на комбинацию гидралазина с изосорбида динитратом. При гиперкалиемии отменяют препараты калия и снижают дозу ингибитора АПФ.
Ингибиторы АПФ могут вызывать кашель и отек Квинке.
Отек Квинке случается редко (0,4%). Он захватывает губы, лицо и язык, иногда ротоглотку и надгортанник. Обычно отек Квинке случается в первые две недели лечения ингибиторами АПФ, однако в отдельных случаях он может развиваться через несколько месяцев и даже лет после начала лечения. Отек Квинке — абсолютное противопоказание к любым ингибиторам АПФ и блокаторам ангиотензиновых рецепторов.
| Препарат | Начальная доза | Целевая доза | Максимальная доза |
|---|---|---|---|
| Ингибиторы АПФ | |||
| Беназеприл | 2,5—5 мг 2 раза в сутки | 20 мг 2 раза в сутки | 20 мг 2 раза в сутки |
| Каптоприл | 6,25— 12,5 мг 3 раза в сутки | 50 мг 3 раза в сутки | 100 мг З раза в сутки |
| Лизиноприл | 2,5—5 мг 1 раз в сутки | 20 мг 1 раз в сутки | 40 мг 1 раз в сутки |
| Моэксиприл | 7,5 мг 1 раз в сутки | 30 мг 1 раз в сутки | 30 мг 1 раз в сутки |
| Рамиприл | 1,25—2,5 мг 2 раза в сутки | 5 мг 2 раза в сутки | 10 мг 2 раза в сутки |
| Трандолаприл | 1 мг 1 раз в сутки | 4 мг 1 раз в сутки | 4 мг 1 раз в сутки |
| Фозиноприл | 2,5—5 мг 2 раза в сутки | 20 мг 2 раза в сутки | 20 мг 2 раза в сутки |
| Хинаприл | 5 мг 2 раза в сутки | 20 мг 2 раза в сутки | 20 мг 2 раза в сутки |
| Эналаприл | 2,5—5 мг 2 раза в сутки | 10 мг 2 раза в сутки | 20 мг 2 раза в сутки |
| Блокаторы ангнотензиновых рецепторов | |||
| Валсартан | 80 мг 1 раз в сутки | 160 мг 1 раз в сутки | 320 мг 1 раз в сутки |
| Ирбесартан | 150 мг 1 раз в сутки | 150 мг 1 раз в сутки | 300 мг 1 раз в сутки |
| Кандесартан | 16 мг 1 раз в сутки | 32 мг 1 раз в сутки | 32мг 1 раз в сутки |
| Лосартан | 12,5—25 мг 1 раз в сутки | 50 мг 1 раз в сутки | 100 мг 1 раз в сутки |
| Телмисартан | 40 мг 1 раз в сутки | 40 мг 1 раз в сутки | 80 мг 1 раз в сутки |
| Гидралазин + изосорбида динитрат | 25 мг 4 раза в сутки + 10-20 мг 3 раза в сутки | 50-75 мг 4 раза в сутки + 20 мг 3 раза в сутки | 100 мг 4 раза в сутки + 80 мг 3 раза в сутки |
| Антагонисты альдостерона | |||
| Спиронолактон | 12,5—25 мг 1 раз в сутки | 25 мг 1 раз в сутки | 50 мг 1 раз в сутки |
| Эплеренон | 50 мг 1 раз в сутки | 50 мг 1 раз в сутки | 100 мг 1 раз в сутки |
| Диуретики | |||
| Буметанид | 1 мг 1 раз в сутки | По потребности | 10 мг 1 раз в сутки |
| Гидрохлортиазид | 25 мг 1 раз в сутки | По потребности | 50 мг 1 раз в сутки |
| Метолазон | 2,5 мг 1 раз в сутки | По потребности | 10 мг 1 раз в сутки |
| Торасемид | 10 мг 1 раз в сутки | По потребности | 200 мг 1 раз в сутки |
| Триамтерен | 50 мг 1 раз в сутки | По потребности | 100 мг 1 раз в сутки |
| Фуросемид, в/в | 10 мг 1 раз в сутки | По потребности | 1000 мг 1 раз в сутки |
| Фуросемид, внутрь | 20 мг 1 раз в сутки | По потребности | 240 мг 2 раз в сутки |
| Этакриновая кислота | 50 мг 1 раз в сутки | По потребности | 200 мг 1 раз в сутки |
| Бета-адреноблокаторы | |||
| Бисопролол | 1,25 мг 1 раз в сутки | 10мг 1 раз в сутки | 20 мг 1 раз в сутки |
| Карведилол | 3,125 мг 2 раза в сутки | 6,25—25 мг 2 раза в сутки | 50 мг 2 раза в сутки |
| Метопролола сукцинат | 25 мг 1 раз в сутки | 150-200 мг 1 раз в сутки | 200 мг 1 раз в сутки |
Блокаторы ангиотензиновых рецепторов
Блокаторы ангиотензиновых рецепторов блокируют рецепторы ангиотензина II типа I. Они широко используются для лечения артериальной гипертонии. Теоретически, они позволяют более полно, чем ингибиторы АПФ, подавить вредное действие ангиотензина II, однако в клинических испытаниях их преимуществ перед ингибиторами АПФ обнаружено не было. В общем, эти средства используют так же, как ингибиторы АПФ. Их назначают при непереносимости ингибиторов АПФ, однако фактически они используются намного шире. Блокаторы ангиотензиновых рецепторов вызывают те же побочные эффекты (в частности, артериальную гипотонию, почечную недостаточность и гиперкалиемию), но при этом субъективно переносятся лучше. Целесообразность их сочетания с ингибиторами АПФ при сердечной недостаточности остается спорной, особенно в свете противоречивых данных исследований CHARM и VALIANT.
Сочетание гидралазина и изосорбида динитрата
Сочетание гидралазина и изосорбида динитрата широко использовали в прежние годы, а сейчас — в основном при непереносимости ингибиторов АПФ и блокаторов ангиотензиновых рецепторов из-за почечной недостаточности или отека Квинке. Иногда, если АД остается относительно высоким, гидралазин и изосорбида динитрат добавляют к ингибиторам АПФ или блокаторам ангиотензиновых рецепторов. Гидралазин может вызывать рефлекторную тахикардию и волчаночный синдром, а нитраты — головную боль и привыкание.
Бета-адреноблокаторы
Бета-адреноблокаторы, ранее считавшиеся противопоказанными при сердечной недостаточности, сейчас составляют основу лечения сердечной недостаточности II—III функционального класса. Они значительно улучшают выживаемость. Механизм их действия до конца не ясен, хотя и считается, что он обусловлен подавлением нейрогуморальных систем
Принято начинать лечение с ингибиторов АПФ, а затем добавлять бета-адреноблокаторы. Это правильно при тяжелой сердечной недостаточности, когда наращивать дозы
надо очень осторожно. Препараты назначают поэтапно для более тщательного контроля за побочными эффектами. То, что начинают с ингибиторов АПФ, обусловлено
историческими причинами. Иногда, например после инфаркта миокарда или при тахикардии, лечение следует начинать с бета-адреноблокаторов или назначать их одновременно с ингибиторами АПФ.
Для лечения сердечной недостаточности одобрены только карведилол, бисопролол и метопролола сукиинат. Хотя атенолол и метопролола тартрат широко доступны и более дешевы, их эффективность при сердечной недостаточности не доказана.
Лечение бета-адреноблокаторами рекомендуется начинать в отсутствие клинических признаков декомпенсации и задержки жидкости. Основное правило: «тише едешь — дальше будешь». Начинают с малых доз и повышают их примерно каждые 2—4 нед, целевой дозы достигают за 3—4 мес, если больной нормально переносит лечение. Важно поддерживать связь с больным и по мере повышения дозы бета-адреноблокаторов корректировать дозы вазодилататоров и диуретиков. При отмене бета-адреноблокаторов состояние может резко ухудшиться. Отменять бета-адреноблокаторы не рекомендуется даже при полном отсутствии жалоб и исчезновении систолической дисфункции левого желудочка.
Бета-адреноблокаторы часто оказывают побочное действие. Больные должны понимать, что эти средства назначаются не для улучшения самочувствия, а для продления жизни.
Усугубление сердечной недостаточности — важное побочное действие бета-адреноблокаторов, обусловленное их отрицательным инотропным действием. Это особенно часто случается в начале лечения и может проявляться усилением признаков застоя, задержкой жидкости, утомляемостью. В этом случае еще строже ограничивают потребление поваренной соли, повышают дозу диуретиков и при необходимости приостанавливают наращивание дозы бета-адреноблокаторов или даже уменьшают ее.
Антагонисты альдостерона
Антагонисты альдостерона, в частности спиронолактон, раньше использовали при сердечной недостаточности в качестве слабых калийсберегающих диуретиков. Позже было показано, что их назначение вместе с ингибиторами АПФ для более полного подавления ренин-ангиотензиновой системы улучшает прогноз при сердечной недостаточности. В одном исследовании эплеренон в дозе 25—50 мг/сут при сердечной недостаточности после инфаркта миокарда значительно снижал смертность.
Спиронолактон показан при тяжелой сердечной недостаточности (III—IV функциональный класс, в том числе в анамнезе, с фракцией выброса левого желудочка < 35%) в дополнение к ингибитору АПФ и бета-адреноблокатору в отсутствие тяжелой почечной недостаточности (уровень креатинина плазмы более 2,5 мг%) и гиперкалиемии (уровень
калия плазмы более 5 ммоль/л). Эплеренон показан после инфаркта миокарда при фракции выброса левого желудочка ниже 40%.
Спиронолактон назначают в низких дозах (25 мг/сут если уровень креатинина плазмы ниже 2,0 мг% и калия — ниже 4,5 ммоль/л). Повышать дозу не нужно. Препараты калия обычно отменяют или дают в меньших дозах.
Биохимический анализ крови берут через 1—2 нед после начала лечения и затем регулярно повторяют. При уровне креатинина плазмы от 2 до 2,5 мг%, а калия — от 4,5 до 5 ммоль/л используют более низкие дозы (12,5 мг/сут или 25 мг через день).
Самое частое побочное действие антагонистов альдостерона — гиперкалиемия. К ней предрасполагают почечная недостаточность и сахарный диабет (при почечном канальцевом ацидозе). Гиперкалиемия требует уменьшения дозы или отмены препарата. Спиронолактон может вызывать болезненную гинекомастию и галакторею, для эплеренона эти побочные эффекты не характерны.
Диуретики
Диуретики предотвращают задержку жидкости и улучшают самочувствие. Однако передозировка диуретиков может вызывать снижение перфузии тканей (в частности, преренальную ОПН), слабость и электролитные нарушения.
Используют минимальные дозы диуретиков, позволяющие предотвратить выраженную задержку жидкости. При правожелудочковой недостаточности небольшие отеки вполне
допустимы. Иногда для борьбы с задержкой жидкости диуретики приходится назначать несмотря на развивающуюся на фоне их приема умеренную почечную недостаточность. При хорошем самочувствии и в отсутствие признаков задержки жидкости (в том числе при низком уровне мозгового натрийуретического гормона) нужды в диуретиках нет.
Эффективное и дешевое лечение — фуросемид в дозе 20—120 мг внутрь 1 раз в сутки, без перерывов. Если суточная доза превышает 120 мг, ее часто разбивают на два приема. Если такое лечение неэффективно, обычно добавляют тиазидный диуретик: метолазон или гидрохлортиазид, 1 раз в день.
У более дорогих петлевых диуретиков, торасемида и буметанида, выше биодоступность, но эффективность такая же, как у фуросемида. При устойчивости к диуретикам эти
средства иногда оказываются эффективнее фуросемида. В отличие от фуросемида, доза которого при приеме внутрь соответствует половинной дозе для в/в введения, биодоступность этих диуретиков при в/в введении и приеме внутрь одинакова.
Устойчивость к диуретикам — употребительное, но плохо определенное понятие. О ней обычно говорят при повторной декомпенсации сердечной недостаточности несмотря
на максимальную диуретическую терапию. Впрочем, чаще всего декомпенсация развивается из-за погрешностей в диете (употребление поваренной соли) и неправильного приема препаратов.
Дигоксин
Дигоксин обладает положительным инотропным и отрицательным хронотропным действием. Он широко используется при сердечной недостаточности в сочетании с мерцательной аритмией.
Дигоксин при сердечной недостаточности безопасен и позволяет значительно уменьшить число госпитализаций. При нормальной функции почек его принимают в дозе
125 мг 1 раз в сутки, без перерывов.
Уровень дигоксина в сыворотке плохо соотносится с его эффективностью, поэтому определять его нужно только при подозрении на гликозидную интоксикацию или при
усугублении почечной недостаточности. Побочное действие дигоксина усиливается при гипокалиемии.
Всегда ли нужен дигоксин при сердечной недостаточности, не ясно. Тем не менее он рекомендуется всем больным, госпитализированным по поводу сердечной недостаточности. Показано, что отмена дигоксина часто ведет к ухудшению состояния.
Электролитные нарушения
Очень важно корректировать электролитные нарушения, происходящие на фоне медикаментозного лечения. Этому часто не уделяют должного внимания. Диуретики вызывают гипокалиемию, а ингибиторы АПФ и спиронолактон — гиперкалиемию. Последняя также развивается при ухудшении функции почек. Для поддержания калия сыворотки на уровне 4,0—5,0 ммоль/л обычно требуются препараты калия для приема внутрь. При длительном лечении диуретиками нередко развивается гипомагниемия, гипокальциемия и дефицит тиамина.
Немедикаментозное лечение
Обучение больных
Обучение больных имеет огромное значение. Ограничение потребления поваренной соли и правильный прием препаратов совершенно необходимы для того, чтобы остановить прогрессирование сердечной недостаточности и предотвратить ее декомпенсацию. Следует избегать НПВС и других средств, способствующих задержке жидкости. Нужно следить за уровнем АД, глюкозы и липопротеидов плазмы. Многие больные могут сами следить за своим лечением, наподобие того, как это делается при сахарном диабете: например, ежедневно взвешиваться и корректировать дозу диуретиков.
Двухжелудочковая ЭКС
С появлением двухжелудочковой ЭКС стало понятно, что при сердечной недостаточности и асинхронном сокращении желудочков (в частности, из-за блокады левой ножки пучка Гиса) может быть эффективна ресинхронизация их сокращения. Показанием к двухжелудочковой ЭКС может служить выраженная систолическая дисфункция левого желудочка (фракция выброса ниже 30%) и ширина комплекса QRS более 130 мс.
Физические упражнения
Есть убедительные данные, что физические упражнения при сердечной недостаточности улучшают функцию эндотелия и переносимость физической нагрузки. Если есть возможность, больных направляют на реабилитацию под врачебным наблюдением. Больным разрешают любые повседневные нагрузки, если они их нормально переносят.
Нерешенные вопросы
Антикоагулянтная терапия
Ее целесообразность при сердечной недостаточности спорна. Пока не ясно, приносит ли пользу профилактика инсультов с помощью варфарина на фоне синусового ритма.
Обычно антикоагулянтную терапию варфарином при сердечной недостаточности начинают в следующих случаях.
- Тромбоз желудочков по данным ЭхоКГ
- Мерцательная аритмия в настоящее время или в анамнезе
- ТЭЛА или тромбоз глубоких вен ног
- После большого трансмурального инфаркта миокарда передней локализации
Больные с сердечной недостаточностью принимают множество препаратов, поэтому каждый следующий надо добавлять с осторожностью, учитывая возможные побочные эффекты и лекарственные взаимодействия. Неизвестно, влияет ли варфарин на выживаемость при низкой систолической функции левого желудочка (фракция выброса менее 35%) в отсутствие иных показаний к антикоагулянтной терапии. Добавление варфарина усложняет медикаментозное лечение и повышает риск кровотечений.
Антиаритмические средства
Примерно половина больных с систолической сердечной недостаточностью умирает внезапно. Частая желудочковая экстрасистолия указывает на неблагоприятный прогноз, однако антиаритмические средства после инфаркта миокарда увеличивают смертность, хотя и подавляют экстрасистолию.
Амиодарон
Применение этого препарата при сердечной недостаточности исследовалось достаточно широко, поскольку он почти не обладает аритмогенным действием и благоприятно влияет на гемодинамику. Четыре крупных испытания амиодарона у больных с сердечной недостаточностью, но без устойчивых желудочковых тахикардии позволили сформулировать следующие выводы.
- При систолической сердечной недостаточности и частой желудочковой экстрасистолии амиодарон безопасен, при его приеме отмечается тенденция к снижению общей смертности
- Амиодарон снижает риск смерти от нарушений ритма у этих больных
Имплантируемые дефибрилляторы
Эти устройства используются все шире для профилактики внезапной смерти, в частности при сердечной недостаточности с фракцией выброса левого желудочка ниже 35% после инфаркта миокарда. Польза имплантируемых дефибрилляторов несомненна Однако из-за очень высокой стоимости и огромного числа больных, которым показана имплантация дефибрилляторов, возникают сложности технического и социально-экономического характера.
Прогноз
Смертность при сердечной недостаточности, как систолической, так и диастолической, высока. Во Фреймингемском исследовании она оказалась в 4—8 раз выше смертности среди населения того же возраста в целом. При сердечной недостаточности IV функционального класса годичная смертность достигает 30—50%, это столько же, сколько при некоторых злокачественных новообразованиях.
| Пожилой возраст |
| Высокий функциональный класс |
| Выраженное снижение фракции выброса левого желудочка (< 25%), выраженная перестройка левого желудочка (конечно-диастолический размер > 65 мм) или снижение сердечного индекса (< 2,5 л/мин/м2 ) |
| Сопутствующая диастолическая дисфункция (особенно рестриктивный характер трансмитрального кровотока и дилатация левого предсердия) и увеличение пульсового АД |
| Дисфункция правого желудочка |
| Мерцательная аритмия, тахикардия, снижение вариабельности сердечного ритма |
| Снижение максимального потребления кислорода при физической нагрузке (< 14 мл/мин/кг), хронотропная недостаточность, повышенная чувствительность периферических хеморецепторов (ее оценивают по усилению вентиляции в ответ на гипоксию) и недостаточное нарастание минутного объема вентиляции при увеличении скорости образования С02 в организме при физической нагрузке |
| Высокий уровень мозгового натрийуретического гормона и его N-концевого предшественника |
| Анемия |
Признаки ишемии периферических тканей
|
| Маркеры некроза миокарда и нейрогуморальной активации (сердечные тропонины, норадреналин, цитокины, эндотелин-1, уротензин II, кардиотрофин-1) |
| Асинхронность сокращения левого желудочка (QRS > 130 мс, блокада левой ножки пучка Гиса) |
| Депрессия |
| Дыхание Чейна—Стокса по ночам, обструктивные апноэ во сне |
| Неадекватное лечение сахарного диабета |
Хирургическое лечение сердечной недостаточности в Беларуси - европейское качество за разумную цену
Литература
Б.Гриффин, Э.Тополь «Кардиология» Москва, 2008
 Прочитайте интересную информацию в статье: Сердечная недостаточность - лечение, симптомы и новые технологии повышения качества жизни больного.
Прочитайте интересную информацию в статье: Сердечная недостаточность - лечение, симптомы и новые технологии повышения качества жизни больного.


