Артериальная гипертензия - стойкое повышение АД до 140/90 мм рт.ст. и выше. Это нарушение наблюдается у четверти взрослого населения многих стран, в том числе государств Восточной Европы. Артериальная гипертензия служит фактором риска развития большинства, если не всех, сердечно-сосудистых заболеваний и почечной недостаточности.
В то время как для постановки диагноза артериальной гипертензии необходимо повторное измерение АД, для диагностики и оценки эффективности лечения все чаще используют новые технологии - суточное мониторирование АД и самостоятельное измерение АД в домашних условиях. Современное ведение пациентов с артериальной гипертензией предполагает оценку состояния органов-мишеней, т.е. оценку гипертрофии ЛЖ и микроальбуминурии - маркера поражения почек.
Для оценки общего сердечно-сосудистого риска и выбора оптимальной терапии необходимо выявлять сопутствующие заболевания и факторы риска, не забывая о вторичных причинах артериальной гипертензии. Даже если меры по изменению образа жизни (увеличение физической активности, снижение массы тела и здоровое питание) применимы, медлить с назначением медикаментозной терапии нельзя. Эффективность медикаментозной терапии в исследованиях была многократно доказана в качестве средства профилактики инсульта, лечения ХСН, ХПН, вновь выявленного сахарного диабета и, в некоторой степени, ИБС и других осложнений. Современное медикаментозное лечение артериальной гипертензии включает комбинацию двух и более препаратов в хорошо переносимых дозах. Цель лечения - уменьшение АД ниже 140/90 мм рт.ст., а у пациентов с сахарным диабетом и уже установленными ССЗ - ниже 130/80 мм рт.ст. Если общий 10-летний сердечно-сосудистый риск превышает 20%, рекомендовано дополнительное назначение ацетилсалициловой кислоты и статинов.
Систолическое, диастолическое и пульсовое артериальное давление (АД)
Для систолического и диастолического АД характерна независимая линейная ступенчатая связь с риском развития инсульта и коронарных событий. Связь между систолическим АД с относительным риском развития инсульта сильнее, чем с коронарными событиями, что отражает более тесную этиологическую ассоциацию артериальной гипертензии и инсульта. В то же время риск смерти при повышенном АД выше для коронарных событий, чем для инсульта. Рандомизированные исследования показали, что с повышением возраста популяции относительный риск развития инсульта растет.
Кажущуюся простой прямую зависимость между повышением систолического и диастолического АД и увеличением сердечно-сосудистого риска усложняет нормальное возрастное изменение АД. У взрослых людей с возрастом нарастает систолическое АД, тогда как диастолическое, достигающее максимума в 60 лет у мужчин и в 70 лет у женщин, в дальнейшем постепенно снижается. Несмотря на то что постоянное повышение систолического АД и повышение, а потом снижение, диастолического АД с возрастом вполне обычны, они служат отражением ряда патофизиологических процессов, которые лежат в основе артериальной гипертензии и сердечно-сосудистых осложнений.
Описанные наблюдения помогают объяснить, почему у пожилых людей высокое пульсовое давление (разница между систолическим и диастолическим АД) в ряде исследований оказалось более надежным предиктором нежелательных сердечно-сосудистых исходов, чем изолированные показатели систолического и диастолического давления. Однако в самом большом метаанализе (почти 1 000 000 пациентов из 61 исследования) и систолическое, и диастолическое давление служили независимыми прогностическими факторами смерти как от инсульта, так и от коронарной недостаточности, причем более значимыми, чем пульсовое давление.
Учитывая, с одной стороны, данные рандомизированных контролируемых исследований, свидетельствующих в пользу необходимости лечения изолированной систолической артериальной гипертензии, а с другой стороны, сведения о лечении, основанном только на критериях диастолического АД, при медикаментозной терапии необходимо использовать целевые значения и систолического, и диастолического АД.
Классификация артериальной гипертензии
Непрерывная связь между уровнем АД и сердечно-сосудистым риском делает любую количественную классификацию артериальной гипертензии и само ее определение произвольными.
Реальные пороговые значения артериальной гипертензии должны быть более гибкими и становиться выше или ниже в зависимости от сердечно-сосудистого риска каждого конкретного индивидуума. Определение высокого нормального АД, приведенное в таблице, включает значения АД, которые можно расценить как "высокие" (т.е. как артериальную гипертензию) у пациентов с высоким риском и как совершенно нормальные у субъектов с низким риском.
Определение артериальной гипертензии и классификация уровней артериального давления
| Категория | Систолическое АД, мм рт.ст. | Диастолическое АД, мм рт.ст. | |
|---|---|---|---|
| Оптимальное | ‹120 | и | ‹80 |
| Нормальное | 120-129 | и/или | 80-84 |
| Высокое нормальное | 130-139 | и/или | 85-89 |
| Артериальная гипертензия I степени | 140-159 | и/или | 90-99 |
| Артериальная гипертензия II степени | 160-179 | и/или | 100-109 |
| Артериальная гипертензия III степени | ≥180 | и/или | ≥110 |
| Изолированная систолическая артериальная гипертензия | ≥140 | и | ‹90 |
Примечание: изолированную систолическую артериальную гипертензию можно также подразделять на степени (I, II, III) согласно уровню систолического АД в указанных интервалах, при условии, что диастолическое АД ниже 90 мм рт.ст.
Общий сердечно-сосудистый риск
Из-за множества факторов риска у субъектов и ступенчатой связи между каждым отдельным фактором и общим сердечно-сосудистым риском современный подход заключается в определении пороговых значений для терапевтического вмешательства (хотя бы пороговых значений сывороточной концентрации холестерина и показателей АД) на основании оценки глобального коронарного или сердечно-сосудистого риска (коронарный риск и риск инсульта) в относительно короткий (5- или 10-летний) период. Стоит отметить, что большинство шкал оценки риска, несмотря на возможность использования нескольких методов, основано на результатах Фремингемского исследования. Хотя эта база данных в определенной степени и применима в ряде европейских популяций, в других популяциях в связи с индивидуальными особенностями частоты коронарных событий и инсульта необходима индивидуальная калибровка. Недостаток, ассоциированный с определением порогового значения на основании относительно короткого периода абсолютного риска, заключается в том, что молодые пациенты (особенно женщины), даже при наличии более чем одного фактора риска, не достигают пороговых значений для начала лечения, несмотря на высокий риск, по сравнению со своими сверстниками. И наоборот, пожилые пациенты (старше 70 лет) часто достигают пороговых значений для лечения, хотя риск у них, по сравнению со сверстниками, повышен незначительно. Описанная ситуация приводит к концентрации усилий на пожилых субъектах, продолжительность жизни которых относительно ограничена, несмотря на вмешательство, тогда как молодые лица с высоким риском остаются без терапии, что способствует уменьшению продолжительности их потенциально более долгой жизни.
Стратификация общего сердечно-сосудистого риска на основании этих рассуждений представлена в таблице. Термины "низкий риск", "умеренный", "высокий" и "очень высокий риск" указывают приблизительно на абсолютный 10-летний риск ССЗ ниже 15%, 15-20, 20-30 и выше 30% соответственно, согласно Фремингемским критериям, или на абсолютный риск фатальных ССЗ ниже 4, 4-5, 5-8 и выше 8% соответственно, согласно шкале SCORE.
Стратификация сердечно-сосудистого риска
| Другие факторы риска, сопутствующие заболевания | Артериальное давление | ||||
| нормальное (систолическое АД 120-129 мм рт.ст. или диастолическое АД 80-84 мм рт.ст.) | высокое нормальное (систолическое АД 130-139 мм рт.ст. или диастолическое АД 85-89 мм рт.ст.) | артериальная гипертензия I степени (систолическое АД 140-159 мм рт.ст., диастолическое АД 90-99 мм рт.ст.) | артериальная гипертензия II степени (систолическое АД 160-179 мм рт.ст., диастолическое АД 100-109 мм рт.ст.) | артериальная гипертензия III степени (систолическое АД 180 мм рт.ст. и более или диастолическое АД 110 мм рт.ст. и более) |
|
| Нет факторов риска | Обычный | Обычный | Низкий | Умеренный | Высокий |
| 1-2 фактора риска | Низкий | Низкий | Умеренный | Умеренный | Очень высокий |
| 3 и более факторов риска, поражение органов-мишеней, метаболический синдром или сахарный диабет | Умеренный | Высокий | Высокий | Высокий | Очень высокий |
| Установленное ССЗ или заболевание почек | Очень высокий | Очень высокий | Очень высокий | Очень высокий | Очень высокий |
Примечание. Низкий, умеренный, высокий и очень высокий риск определяют по вероятности развития фатальных и нефатальных сердечно-сосудистых событий в 10-летней перспективе. Предполагается, что это "добавочный" риск, т.е. риск больше по сравнению с обычным (без данных факторов).
В следующей таблице приведены наиболее распространенные факторы риска, субклинические поражения органов-мишеней, сахарный диабет, установленные ССЗ и болезни почек, используемые для стратификации риска и определения прогноза.
Факторы, влияющие на прогноз
| Факторы риска | Субклиническое поражение органов | Сахарный диабет | Установленное сердечно-сосудистое мишеней заболевание или заболевание почек |
|---|---|---|---|
• Уровень систолического и диастолического АД • Пульсовое АД (у пожилых) • Возраст (мужчины старше 55 лет, женщины старше 65 лет) • Курение • Дислипидемия • Концентрация общего ХС более 5,0 ммоль/л (190 мг/дл), или концентрация ХС ЛПНП более 3,0 ммоль/л (115 мг/дл), или концентрация ХС ЛПВП менее 1,0 ммоль/л (40 мг/дл) у мужчин и менее 1,2 ммоль/л (46 мг/дл) у женщин, или концентрация триглицеридов более 1,7 ммоль/л (150 мг/дл) • Концентрация глюкозы в сыворотке крови натощак 5,6-6,9 ммоль/л (102-125 мг/дл) • Нарушенная толерантность к глюкозе • Абдоминальное ожирение (окружность талии у мужчин более 102 см, у женщин - более 88 см) • Отягощенная наследственность - ССЗ у мужчин моложе 55 лет и у женщин моложе 65 лет |
• ЭКГ-признаки гипертрофии ЛЖ (индекс Соколова-Лайона более 38 мм, корнуэльский индекс более 2440 мм×мс) или ЭхоКГ-признаки (индекс массы миокарда ЛЖ 125 г/м2 и более у мужчин, 110 г/м2 и более у женщин) • Толщина стенок сонных артерий более 0,9 мм или бляшка • Скорость распространения пульсовой волны более 12 м/с • Небольшое увеличение концентрации креатинина в плазме крови: 115-133 мкмоль/л (1,3-1,5 мг/дл) у мужчин и 107-124 мкмоль/л (1,2-1,4 мг/дл) у женщин • Сниженная скорость клубочковой фильтрации - менее 60 мл/(мин×1,73 м2) или клиренс креатинина менее 60 мл/мин • Лодыжечно-плечевой индекс менее 0,9 • Микроальбуминурия (30-300 мг/сут) или отношение "альбумин/креатинин" 22 мг/г креатинина и более у мужчин и 31 мг/г креатинина и более у женщин |
• Концентрация глюкозы в сыворотке крови натощак 7,0 ммоль/л (126 мг/дл) и более при повторных измерениях • Концентрация глюкозы в сыворотке крови после нагрузки более 11,0 ммоль/л (198 мг/дл) |
• Цереброваскулярные заболевания (ишемический инсульт, геморрагический инсульт, транзиторная ишемическая атака) • Заболевания сердца (ИМ, стенокардия напряжения, ЧТА венечных артерий, ХСН) • Заболевания почек: диабетическая нефропатия, ХПН (концентрация креатинина в сыворотке крови у мужчин более 133 мкмоль/л, у женщин - более 124 мкмоль/л; протеинурия более 300 мг/сут) • Заболевание периферических артерий • Выраженная ретинопатия (экссудаты и геморрагии, отек соска зрительного нерва) |
• Ожирение указано как "абдоминальное ожирение" для обозначения этого важного компонента метаболического синдрома.
• Сахарный диабет указан в качестве отдельного критерия для того, чтобы подчеркнуть его значение - наличие сахарного диабета удваивает риск.
• Микроальбуминурия указана как маркер поражения органов-мишеней, а протеинурия - как маркер установленного заболевания почек.
• Повышение концентрации креатинина в сыворотке крови до 115-133 мкмоль/л (1,3-1,5 мг/дл) у мужчин и 107-124 мкмоль/л (1,2-1,4 мг/дл) у женщин служит признаком субклинического поражения
органов-мишеней; выше 133 мкмоль/л (1,5 мг/дл) у мужчин и выше 124 мкмоль/л (1,4 мг/дл) у женщин - признаки заболевания почек.
Диагностика артериальной гипертензии
Цели диагностических исследований при выявлении артериальной гипертензии:
- установить уровень АД
- исключить или установить причину вторичной артериальной гипертензии
- оценить общий сердечно-сосудистый риск путем определения других факторов риска, субклинического поражения органов-мишеней, сопутствующих заболеваний или клинических состояний.
Диагностические исследования включают
- повторное измерение АД
- сбор анамнеза
- физикальное исследование
- лабораторные и инструментальные исследования (одни из них обязательны у всех пациентов с высоким АД, другие рекомендованы для более широкого применения, а иные используют только после выполнения рутинных исследований или в связи с клиническими особенностями пациента).
Измерение артериального давления
Для АД характерна значительная спонтанная вариабельность как в течение суток, так и в течение недели. Диагноз артериальной гипертензии может быть установлен только на основании многократных измерений АД при повторных визитах. Правила измерения АД изложены ниже. Если АД повышено незначительно, повторные измерения следует выполнять на протяжении нескольких месяцев, чтобы определить "привычное" для пациента АД настолько точно, насколько возможно. С другой стороны, если АД повышено значительно, доказано поражение органов-мишеней и/или высок или очень высок профиль сердечно-сосудистого риска, повторные измерения АД должны быть выполнены в течение короткого периода времени, т.е. в течение недель или даже дней. АД может быть измерено врачом или медицинской сестрой в офисе или клинике (офисное АД), пациентом в домашних условиях или автоматическим способом в течение суток.
Правила измерения артериального давления для диагностики артериальной гипертензии
- Перед измерением пациент должен сидеть в тихой комнате в течение нескольких минут.
- Необходимо выполнить два повторных измерения с интервалом 1-2 мин; при большой разнице первых двух показателей выполнить дополнительные измерения.
- Использовать стандартную манжету (длина - 12-13 см, ширина - 35 см), но иметь большую и маленькую манжеты для толстой и тонкой руки соответственно. Использовать маленькую манжету для детей.
- Манжету на руке необходимо накладывать на уровне сердца вне зависимости от положения пациента.
- Использовать I и V фазу (исчезновение) тонов Короткова для определения систолического и диастолического АД соответственно.
- На первом визите измерить АД на обеих руках для определения возможной разницы в связи с поражением периферических артерий. В случае значимой разницы выбрать показатели с большими значениями.
- Измерять АД на 1-й и 5-й мин в положении стоя у пациентов пожилого возраста, больных сахарным диабетом, а также в других клинических ситуациях при подозрении на постуральную артериальную гипотензию.
- Измерять ЧСС путем пальпации пульса в течение как минимум 30 с после второго измерения АД в положении сидя
Врачебное (клиническое) измерение артериального давления
АД необходимо измерять ртутным сфигмоманометром, различные части которого (резиновые трубки, клапаны, количество ртути) должны храниться в надлежащем состоянии. Можно использовать другие неинвазивные устройства (анероидные и аускультативные или осциллометрические полуавтоматические аппараты), распространенность которых увеличивается в связи с нарастающим запретом медицинского использования ртути. Эти аппараты должны быть ратифицированы согласно стандартным протоколам, а их точность следует периодически проверять в сравнении с показателями ртутного сфигмоманометра.
Суточное мониторирование артериального давления
Некоторые аппараты (в основном, осциллометрические) можно применять для автоматического измерения АД у пациентов, которым разрешено вести образ жизни, близкий к нормальному. Это позволяет получить информацию не только о среднесуточном АД, но и о показателях в течение ограниченных отрезков суток - в течение дня, ночи или утра.
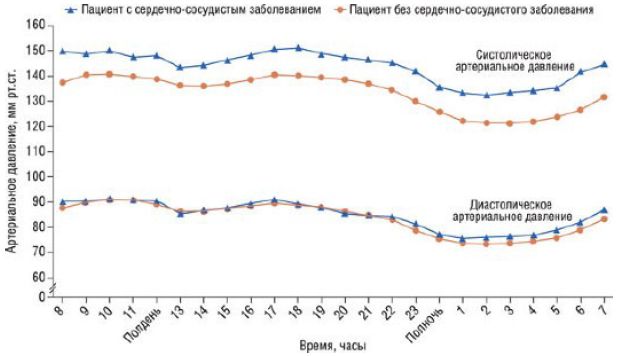
Результаты суточного мониторирования АД у двух пациентов иллюстрируют более высокие показатели при наличии ССЗ
Такую информацию не следует рассматривать в качестве замены данных, полученных при помощи стандартных измерений АД. Суточное мониторирование обладает дополнительной клинической ценностью. Проспективные исследования продемонстрировали, что связь офисного АД с суточным, а следовательно, и с дневным, ограничена. Эти исследования также показали, что суточное мониторирование:
- позволяет выявить колебания АД, теснее коррелирующие с субклиническим поражением органов-мишеней, чем офисное АД
- позволяет выявить колебания АД, служащие более важным предиктором сердечно-сосудистого риска, чем уровень офисного АД, как в общей популяции, так и у пациентов с артериальной гипертензией
- улучшает точность прогностического значения риска у пациента (если выполнено дополнительно к офисному измерению АД)
- дает возможность точнее оценить степень снижения АД при антигипертензивной терапии благодаря более высокой воспроизводимости во времени и отсутствию эффектов "белого халата" и плацебо
Некоторых из указанных преимуществ можно достичь посредством увеличения количества офисных измерений АД , тем не менее при возможности суточное мониторирование АД следует рекомендовать как до, так и во время лечения.
При проведении суточного мониторирования АД необходимо:
- использовать устройства, ратифицированные стандартными протоколами
- использовать манжеты нужного размера и сравнивать первоначальные значения с показаниями сфигмоманометра (различия в данных не должны превышать ±5 мм рт.ст.)
- настроить интервал между автоматическими измерениями не более 30 мин, чтобы получить адекватное количество измерений и иметь их запас на тот случай, если часть нельзя будет использовать из-за артефактов
- инструктировать пациента вести обычный образ жизни, но воздержаться от значительных нагрузок, держать руку вытянутой и спокойной во время нагнетания воздуха в манжету
- попросить пациента делать в дневнике записи о необычных событиях в течение суток, а также о продолжительности и качестве ночного сна (хотя в популяции и у большинства пациентов с артериальной гипертензией показатели АД в дневные и ночные часы тесно связаны между собой, существуют доказательства того, что прогноз при отсутствии ночного снижения АД, т.е. при относительно высоком АД ночью, неблагоприятный
- выполнить повторное суточное мониторирование, если при первом исследовании число измерений в связи с большим количеством артефактов оказалось ниже 70% ожидаемого
- помнить, что АД при суточном мониторировании обычно немного меньше офисного
- делать клиническое заключение только на показателях среднего суточного, дневного и ночного АД; другая информация, полученная при суточном мониторировании (стандартные отклонения АД, суточный индекс, индекс "сглаживания"), хотя и обещает быть клинически важной, все еще служит лишь предметом исследований
| Способы измерения | Систолическое АД, мм рт.ст. | Диастолическое АД, мм рт.ст. |
|---|---|---|
| Офисное (клиническое) | 140 | 90 |
| Суточное мониторирование | 125-130 | 80 |
| Дневное | 130-135 | 85 |
| Ночное | 120 | 70 |
| Домашнее измерение | 130-135 | 85 |
Самостоятельное измерение артериального давления (АД)
Самостоятельное измерение АД в домашних условиях не позволяет получить полную информацию о его значениях в течение 24 ч. Однако оно может предоставить значения в различные дни в близких к повседневной жизни условиях. Средние показатели в течение нескольких дней обладают, по сравнению с офисным АД, некоторыми важными преимуществами суточного мониторирования АД - отсутствием эффекта "белого халата" и большой воспроизводимостью и прогностической ценностью в оценке прогрессирования поражения органов мишеней.
Кроме того, существуют доказательства, что домашнее АД служит более значимым предиктором сердечно-сосудистого риска, чем офисное АД. Домашнее измерение АД за соответствующий период (несколько недель) до и во время антигипертензивного лечения следует рекомендовать и в связи с тем, что эта относительно дешевая процедура может способствовать повышению приверженности пациентов лечению.
Рекомендуя измерение АД в условиях дома, необходимо соблюдать несколько важных правил.
- Советовать пользоваться только валидизированными аппаратами. Лишь немногие из доступных в настоящее время приборов для измерения АД в области запястья достаточно ратифицированы. При их использовании необходимо рекомендовать пациентам во время измерения держать руку на уровне сердца
- Рекомендовать использовать полуавтоматические устройства вместо ртутных сфигмоманометров, чтобы избежать трудностей при обучении пациентов и ошибок, связанных со снижением слуха у пожилых лиц
- Инструктировать пациентов выполнять измерения в положении сидя после нескольких минут покоя и информировать их, что по причине спонтанной вариабельности АД значения могут отличаться друг от друга
- Не следует требовать очень частых измерений, но для получения информации о длительности лечебного эффекта нужно быть уверенным, что пациенты выполняют измерения перед приемом препаратов
- Нужно помнить, что нормальные значения, как и при суточном мониторировании АД, ниже, чем нормальные значения офисного АД: показатель 135/85 мм рт.ст. при домашнем измерении соответствует 140/90 мм рт.ст. при измерении в офисе
- Давать пациенту четкие инструкции о том, что необходимо предоставить врачу полную информацию о результатах самоконтроля АД и избегать самостоятельных нарушений режима приема лекарств
Офисная артериальная гипертензия (гипертензия "белого халата")
У некоторых пациентов АД на приеме у врача ("офисное" АД) постоянно повышено, несмотря на снижение АД до нормального уровня в дневное время и во время суточного мониторирования. Это состояние широко известно как гипертензия "белого халата", хотя более описательный и менее механистический термин "изолированная офисная (больничная) гипертензия" предпочтительнее, поскольку различия между офисным и амбулаторным АД демонстрируют только ограниченную корреляцию с чрезмерным повышением АД в ответ на присутствие врача или медицинской сестры, т.е. истинный эффект "белого халата". В настоящее время есть данные о том, что изолированная офисная артериальная гипертензией встречается не так уж и редко - у 15% всех людей и у большой доли пациентов с диагностированной артериальной гипертензией. Существуют доказательства того, что у лиц с изолированной офисной гипертензией сердечно-сосудистый риск ниже, чем у субъектов с повышенным и офисным, и амбулаторным АД. Метаанализ проведенных исследований выявил, что риск сердечно-сосудистых событий был в среднем на 12% выше при гипертензии "белого халата", по сравнению с истинно нормальным АД; при этом 95% ДИ варьировал от 50% повышения до 16% понижения риска при гипертензии "белого халата". Таким образом, чтобы доказать повышение риска у пациентов с гипертензией "белого халата", по сравнению с истинным нормальным АД, необходимы дальнейшие исследования. Кроме того, в некоторых исследованиях продемонстрировано, что изолированная офисная артериальная гипертензия ассоциирована с большей распространенностью поражения органов-мишеней и метаболических нарушений, по сравнению с нормой. Это позволяет считать данный феномен не вполне безобидным.
Врач может диагностировать изолированную офисную гипертензию, если на нескольких визитах зафиксировано повышение АД до 140/90 мм рт.ст и более, в то время как среднесуточное и дневное АД, по результатам суточного мониторирования, остается ниже 125-130/80 и ниже 130-135/85 мм рт.ст. соответственно. Диагноз может быть основан и на показателях АД при домашнем измерении - они не должны быть выше 130-135/85 мм рт.ст. После постановки диагноза необходимо идентифицировать метаболические факторы риска, определить состояние органов-мишеней и профиль сердечно-сосудистого риска. Всем пациентам с изолированной офисной гипертензией, которым врач решил не назначать медикаментозную терапию, необходимо изменение образа жизни и наблюдение в динамике.
Амбулаторная (маскированная) гипертензия
Описан также феномен, обратный феномену "белого халата". В этом случае у лиц с нормальным офисным АД (ниже 140/90 мм рт.ст.) может быть повышено амбулаторное, или домашнее, АД [53-56]. Распространенность изолированной амбулаторной гипертензии в популяции сходна с встречаемостью изолированной офисной гипертензии. Среди таких пациентов чаще, чем среди людей с нормальным АД, встречаются поражения органов-мишеней и метаболические факторы риска. Кроме того, метаанализ проведенных исследований выявил, что маскированная артериальная гипертензия повышает сердечно-сосудистый риск приблизительно так же, как и внутри- и внеофисная гипертензия.
Семейный и индивидуальный анамнез
Полный семейный анамнез необходимо собирать с особым вниманием к артериальной гипертензии, сахарному диабету, дислипидемии, раннему развитию ИБС, инсульту и заболеванию почек.
- Анамнез заболевания должен включать следующие пункты
- Длительность артериальной гипертензии и предыдущие показатели АД
- Симптомы, позволяющие заподозрить вторичный характер артериальной гипертензии; прием веществ, которые провоцируют повышение АД (лакрица, кокаин, амфетамин, оральные контрацептивы, стероиды, НПВС, препараты эритропоэтина и циклоспорины)
- Факторы образа жизни - потребление жира (в частности, животного), соли, алкоголя; курение и физическая активность; существенное увеличение массы тела, по сравнению с таковой в молодости
- Предыдущий анамнез или существующие симптомы ИБС, СН, болезни цереброваскулярных или периферических артерий, заболевания почек, сахарного диабета, подагры, дислипидемии, бронхоспазма или других значимых заболеваний, а также прием препаратов для лечения указанных состояний
- Предшествующая антигипертензивная терапия, ее эффективность и побочные эффекты
- Индивидуальные и семейные особенности и факторы окружающей среды, способные повлиять на повышение АД и увеличение сердечно-сосудистого риска, а также на назначение и результаты терапии
Физикальное обследование
Кроме измерения АД, физикальное обследование должно включать поиск дополнительных факторов риска (особенно абдоминального ожирения), симптомов вторичной гипертензии и маркеров поражения органов-мишеней.
Лабораторные и инструментальные исследования
Лабораторные исследования также направлены на выявление дополнительных факторов риска, а также симптомов, позволяющих заподозрить вторичный характер артериальной гипертензии и оценить наличие или отсутствие поражения органов-мишеней. Чем моложе пациент, чем выше АД и чем стремительнее развитие артериальной гипертензии, тем более детальным должно быть обследование.
Основные лабораторные и инструментальные исследования включают биохимический анализ крови с определением концентрации глюкозы в плазме натощак, концентрации общего холестерина, ХС ЛПВП и ХС ЛПНП, триглицеридов, мочевой кислоты, креатинина; оценку клиренса креатинина (формула Кокрофта-Голта) или скорости клубочковой фильтрации; определение концентрации натрия, калия, гемоглобина, а также показателя гематокрита; анализ мочи (дополненный тест-полоской на микроальбуминурию и микроскопическим исследованием) и электрокардиографию. Если концентрация глюкозы натощак превышает 5,6 ммоль/л (100 мг/дл), необходимо определить постпрандиальную концентрацию глюкозы или выполнить глюкозотолерантный тест. В настоящее время пороговой для сахарного диабета плазменной концентрацией глюкозы по результатам повторных анализов считают 7,0 ммоль/л (126 мг/дл), а пороговой постпрандиальной концентрацией через 2 ч после сахарной нагрузки - 11 ммоль/л (198 мг/дл).
Субклиническое поражение органов-мишеней
Субклиническое поражение органов-мишеней, учитывая его важность для определения общего сердечно-сосудистого риска у пациентов с артериальной гипертензией, необходимо выявлять тщательно. Недавние исследования продемонстрировали, что отсутствие ультразвукового обследования сердечно-сосудистой системы с целью исключения или подтверждения гипертрофии левого желудочка, установления толщины стенки сонных артерий и обнаружения бляшек привело к ошибочной оценке и отнесению 50% пациентов с артериальной гипертензией к группе низкого или умеренного добавочного риска, тогда как поражение сердца или сосудов само по себе обусловливает высокий риск. Исследование мочи на микроальбуминурию также обязательно, поскольку увеличилось количество данных в пользу того, что микроальбуминурия служит чувствительным маркером поражения органов-мишеней не только при сахарном диабете, но и при артериальной гипертензии.
Сердце
В перечень рутинных исследований у пациентов с повышенным АД должна входить ЭКГ. Метод обладает низкой чувствительностью в плане выявления гипертрофии ЛЖ. Тем не менее гипертрофия, установленная по индексу Соколова-Лайона или корнуэльскому индексу вольтажа и продолжительности комплекса QRS, служит независимым предиктором сердечно-сосудистых событий. ЭКГ можно использовать и для определения нагрузки на желудочки, т.е. для выявления "перегрузки", указывающей на более высокий риск, ишемии, нарушений проведения и аритмий.
ЭхоКГ, несомненно, чувствительнее ЭКГ в диагностике гипертрофии ЛЖ и прогнозировании сердечно-сосудистого риска. ЭхоКГ помогает точнее классифицировать общий риск для пациентов с артериальной гипертензией и правильнее подобрать терапию. Оптимальная оценка включает измерение толщины МЖП и задней стенки, а также определение КДР для подсчета массы ЛЖ по формуле. Прогностическую ценность продемонстрировало деление на концентрическую и эксцентрическую гипертрофию и эксцентрическое ремоделирование ЛЖ на основании использования соотношения "стенка/радиус". ЭхоКГ позволяет оценить расслабление ЛЖ во время диастолы (т.е. выявить диастолическую дисфункцию) путем допплеровского измерения соотношения между Е- и А-волнами трансмитрального потока (точнее, путем дополнительного измерения раннего диастолического расслабления и оценки паттерна потока из легочных вен в ЛП).
В настоящее время не ясно, может ли тип диастолической дисфункции предсказать появление одышки и снижение толерантности к физической нагрузке при отсутствии систолической дисфункции, что часто встречается при артериальной гипертензии и в пожилом возрасте (так называемая диастолическая СН). Наконец, ЭхоКГ предоставляет информацию о нарушениях сократительной способности стенки ЛЖ и его систолической дисфункции.
Другие методы исследования сердца, такие как магнитный резонанс, сцинтиграфия сердца, нагрузочный тест и коронароангиография, обычно выполняют по специальным показаниям - для диагностики ИБС, кардиомиопатии и др. С другой стороны, рентгенография грудной клетки может стать дополнительной диагностической процедурой, если необходима информация о крупных внутригрудных артериях и состоянии легочного кровообращения.
Сосуды
УЗИ сонных артерий с измерением толщины комплекса "интима-медиа" и выявлением атеросклеротических бляшек неоднократно подтвердило свое значение в качестве предиктора возникновения как инсульта, так и инфаркта миокарда. Показано, что оно может быть полезным дополнением к ЭхоКГ и повышает точность стратификации риска у пациентов с артериальной гипертензией.
Повреждение сосудов при использовании постоянноволнового допплерографического устройства и тонометра может быть подтверждено снижением лоды-жечно-плечевого индекса (‹0,9). Сниженный индекс означает значимое поражение периферических артерий и, в целом, выраженный атеросклероз.
Повышенный интерес к систолическому и пульсовому АД как предикторам сердечно-сосудистых событий стимулировал развитие технологий измерения растяжимости и жесткости крупных артерий. Интерес подкрепляется данными о прогностическом значении снижения растяжимости. Одну из подобных технологий - измерение скорости распространения пульсовой волны - благодаря простоте можно использовать в повседневной клинической практике. Другая технология, основанная на измерении индекса аугментации, также привлекает внимание ученых в качестве возможного способа оценки центрального давления в аорте путем измерения давления в периферической артерии, поскольку центральное давление в аорте (и соответственно АД в сердце, мозге и почках) может отличаться от показателей, определяемых на руке, и, кроме того, меняется под воздействием антигипертензивных препаратов.
Большой интерес вызывает и изучение эндотелиальной дисфункции как раннего маркера поражения сердечно-сосудистой системы. Метод, используемый для изучения эндотелиальной реактивности на различные стимулы, достаточно инвазивный, трудоемкий и требует времени, в связи с чем его использование в клинической практике затруднено. Однако текущие исследования циркулирующих маркеров активности эндотелия вскоре, вероятно, смогут предложить более простые тесты для определения эндотелиальной дисфункции.
Почки
Диагностика поражения почек вследствие артериальной гипертензии основана на повышении сывороточной концентрации креатинина, снижении клиренса креатинина (измеренного или оцененного) или детекции повышенного выделения альбумина с мочой (т.е. микроальбуминурии или макроальбуминурии) с использованием обычных лабораторных тестов на протеинурию. Небольшую ХПН определяют при концентрации креатинина в сыворотке крови, равной или превышающей 133 мкмоль/л (1,5 мг/дл) у мужчин и 124 мкмоль/л (1,4 мг/дл) у женщин, либо при клиренсе креатинина ниже 60 мл/мин. Оценка концентрации креатинина и скорости клубочковой фильтрации (формула учитывает возраст, пол и расовую принадлежность) или клиренса креатинина (в формуле Кокрофта-Голта также использованы антропометрические данные) должна быть рутинной процедурой. Иногда возможно незначительное повышение в сыворотке крови концентрации креатинина и уратов. Если эти нарушения провоцирует или потенцирует антигипертензивная терапия, их не следует рассматривать как признак прогрессивного ухудшения функции почек. Гиперурикемия, определяемая как повышение концентрации мочевой кислоты более 416 мкмоль/л (7 мг/дл), часто встречается у пациентов при отсутствии лечения и также коррелирует с развитием нефросклероза.
В то время как повышение сывороточной концентрации креатинина указывает на снижение скорости клубочковой фильтрации, увеличение экскреции альбумина свидетельствует о нарушении почечного барьера. Микроальбуминурия служит предиктором развития очевидной диабетической нефропатии при сахарном диабете любого типа, тогда как протеинурия указывает на явное паренхиматозное поражение почек. У пациентов с артериальной гипертензией при отсутствии сахарного диабета микроальбуминурия, даже ниже указанных пороговых значений, служит предиктором сердечно-сосудистых событий. В общей популяции существует линейная зависимость между экскрецией альбумина с мочой и сердечно-сосудистой смертностью, а также смертностью от других причин.
Нарушение функций почек у пациентов с артериальной гипертензией в форме одного из вышеперечисленных отклонений обнаруживают часто; снижение почечной функции служит потенциальным предиктором будущих сердечно-сосудистых событий и смерти. Именно поэтому у всех пациентов с артериальной гипертензией рекомендовано исследовать в сыворотке крови концентрацию креатинина (по возможности вместе с оценкой вычисленного клиренса креатинина) и мочевой кислоты, а также концентрацию белка в моче (с помощью тест-полоски). При отрицательном результате тест-полоски малое количество альбумина в моче (микроальбуминурию) следует определять валидизированным методом (использовать суточную или ночную мочу не рекомендовано в связи с неаккуратным сбором образцов) и соотносить с экскрецией креатинина.
Глазное дно
В отличие от 1930-х годов, когда Кейтом (Keith), Вегенером (Wagener) и Баркером (Barker) была сформулирована классификация поражений глазного дна при артериальной гипертензии, в наши дни повышение АД обычно выявляют достаточно рано, в связи с чем геморрагии и экссудаты (III стадия), а также отек диска зрительного нерва (IV стадия) встречаются исключительно редко. При обследовании 800 пациентов с артериальной гипертензией в амбулаторном центре распространенность I и II стадий изменений сетчатки оказалась равна 78% (для сравнения: бляшки в сонных артериях были обнаружены у 43% больных, гипертрофия ЛЖ - у 22%, а микроальбуминурия - у 14%). Именно поэтому возможность использования I и II стадий изменений сетчатки в качестве маркера субклинического поражения органов-мишеней для стратификации общего сердечно-сосудистого риска сомнительна, несмотря на то что III и IV стадии служат маркерами уже определенных и выраженных осложнений артериальной гипертензии.
Мозг
У пациентов, перенесших инсульт, методы визуализации позволяют обнаружить и определить тип и локализацию поражения мозга. КТ головы - стандартная диагностическая процедура при подозрении на инсульт. Однако, за исключением экстренной диагностики внутрикраниальных кровоизлияний, КТ постепенно вытесняется МРТ. Диффузно-спектральная МРТ способна выявить ишемическое повреждение в первые минуты после артериальной окклюзии. Более того, диагностическая ценность МРТ, особенно при использовании инверсии-восстановления с подавлением сигнала от "свободной" воды (FLAIR - от fluid attenuated inversion recovery), выше при скрытых инфарктах мозга, большинство из которых имеют небольшие размеры и расположены глубоко (лакунарные инфаркты). Многие когнитивные расстройства в пожилом возрасте возникают вследствие артериальной гипертензии, поэтому у пожилых пациентов с повышенным АД необходимо оценивать когнитивные способности с помощью теста ММSЕ (Mini Mental State Evaluation).
Симптоматическая артериальная гипертензия
У небольшого количества (5-10%) взрослых пациентов с артериальной гипертензией возможно определение специфической причины повышения АД. Именно поэтому перед началом антигипертензивной терапии необходимо исключить вторичные формы артериальной гипертензии. Особенностями, позволяющими заподозрить вторичный характер повышения АД, считают тяжелую артериальную гипертензию, внезапное ее появление и плохой ответ на антигипертензивную терапию.
Артериальная гипертензия, вызванная приемом гормональных контрацептивов, конъюгированных эстрогенов или беременностью, кратко описана в таблице.
| Оральные контрацептивы |
|---|
| Прием оральных контрацептивов даже в низких дозах ассоциирован с повышением риска развития артериальной гипертензии, инсульта и ИМ. Препараты, содержащие только прогестерон, - средства выбора для пациенток с артериальной гипертензией, однако их влияние на ССЗ исследовано недостаточно |
| Гормональная заместительная терапия |
| Существуют доказательства того, что единственное преимущество этих препаратов - снижение частоты переломов костей и рака толстой кишки, в то время как их применение сопровождается повышением риска коронарных событий, инсульта, тромбоэмболии, рака груди, желчнокаменной болезни и деменции. Гормональная заместительная терапия не рекомендована для кардиопротекции у женщин в постменопаузальном периоде |
| Артериальная гипертензия беременных |
| Повышение АД во время беременности, особенно сопровождаемое протеинурией (преэклампсия), может негативно влиять на здоровье матери и ребенка |
| Немедикаментозную тактику (пристальное наблюдение и ограничение активности) применяют при повышении систолического АД у беременных до 140-149 мм рт.ст. или диастолического - до 90-95 мм рт. ст. В случае гестационной артериальной гипертензии (с протеинурией или без нее) медикаментозную терапию назначают при АД 140/90 мм рт.ст. и выше, однако при наличии артериальной гипертензии без поражения органов-мишеней до беременности пороговым значением для назначения препаратов может быть уровень 150/95 мм рт.ст. Систолическое АД 170 мм рт.ст. и более или диастолическое давление 110 мм рт.ст. и более служит показанием для экстренной госпитализации |
| Препараты выбора при умеренной артериальной гипертензии - метилдопа, лабеталол, блокаторы медленных кальциевых каналов и (реже) β-адреноблокаторы |
| В случае преэклампсии с отеком легких препаратом выбора служит нитроглицерин. Диуретики противопоказаны из-за снижения объема плазмы |
| В неотложных ситуациях показано в/в введение лабеталола, перорально назначают метилдопу и нифедипин. В/в введение гидралазина в настоящее время не используют в связи с большим количеством перинатальных побочных действий |
| При гипертензивных кризах применяют в/в инфузию нитропруссида натрия (но необходимо избегать продолжительного введения препарата) |
| Прием препаратов кальция, рыбьего жира и ацетилсалициловой кислоты не рекомендован (низкие дозы ацетилсалициловой кислоты можно применять с профилактической целью у женщин с анамнезом раннего наступления преэклампсии) |
Ренопаренхиматозная артериальная гипертензия
Заболевания паренхимы почек - наиболее частая причина вторичной артериальной гипертензии. Их регистрируют примерно у 5% пациентов с повышенным АД. Обнаружение билатерально расположенных масс в верхней части брюшной полости при физикальном обследовании соответствует поликистозной болезни почек. В этом случае показано УЗИ. УЗИ почек в настоящее время полностью заменило внутривенную урографию. В то время как урография требует введения нефротоксичного контраста, УЗИ неинвазивно и предоставляет все необходимые анатомические данные о форме и размере почек, толщине коркового слоя, обструкции мочевыводящего тракта и наличии почечных образований (как доказательство поликистоза).
У всех пациентов с артериальной гипертензией следует выполнять анализ мочи для оценки протеинурии, эритроцитурии и лейкоцитурии, а также измерять концентрацию креатинина в сыворотке крови. Эти функциональные скрининговые тесты позволяют диагностировать (или, по крайней мере, заподозрить) паренхиматозное заболевание почек. Паренхиматозное заболевание почек можно исключить, если анализ мочи и сывороточная концентрация креатинина при повторных исследованиях остаются в пределах нормы. Наличие эритроцитов и лейкоцитов в моче должно быть подтверждено микроскопическим исследованием. Если скрининговые тесты положительны, показано более детальное обследование почек.
Реноваскулярная артериальная гипертензия
Реноваскулярная артериальная гипертензия обусловлена одним или несколькими стенозами экстраренальных артерий. Это нарушение обнаруживают у 2% взрослых пациентов с повышенным АД. У 75% из них стеноз почечной артерий обусловлен атеросклерозом (особенно у пожилых лиц). Фибромускулярная дисплазия встречается не более чем в 25% всех случаев, чаще всего у пациентов молодого возраста. Заподозрить поражение почечных артерий позволяет внезапное начало или резкое ухудшение течения артериальной гипертензии, а также плохой ответ на проводимую терапию. Симптомы стеноза почечной артерии включают шум в латеральной части брюшной стенки, гипокалиемию и прогрессивное ухудшение функций почек. Однако эти признаки у многих пациентов с реноваскулярной гипертензией отсутствуют. Определение продольного размера почек при УЗИ используют в качестве скрининговой процедуры, хотя различие более 1,5 см между двумя почками, считаемое диагностически значимым для стеноза почечной артерии, выявляют только у 60-70% пациентов с реноваскулярной артериальной гипертензией. Обнаружить стеноз почечной артерии, особенно расположенный в месте отхождения сосуда, помогает цветное допплеровское сканирование, но его диагностическая ценность очень зависит от опыта специалиста. Есть данные о том, что 3D-, усиленная гадолинием МРТ-ангиография с задержкой дыхания служит методом выбора при реноваскулярной гипертензии. Сходной чувствительностью обладает спиральная КТ, для проведения которой, однако, необходимо введение контраста. Кроме того, КТ сопряжена с относительно высокой дозой рентгеновского облучения. При подозрении на стеноз почечной артерии возможно выполнение внутриартериальной ангиографии с целью подтверждения диагноза. Эта инвазивная процедура до сих пор служит "золотым стандартом" диагностики стеноза почечной артерии.
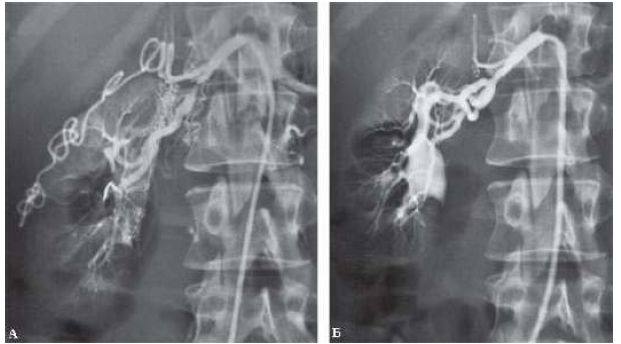
Почечная артериограмма пациента со стенозом почечной артерии до (А) и после (Б) чрескожной артериопластики
Феохромоцитома
Феохромоцитома - очень редкая причина вторичной артериальной гипертензии, на нее приходится 0,2-0,4% всех случаев повышения АД. Ежегодно выявляют от 2 до 8 случаев феохромоцитомы на 1 000 000 населения. Диагностика основана на обнаружении высокой концентрации катехоламинов или их метаболитов (норадреналин, адреналин, метанефрины) в плазме крови или моче. В большинстве ситуаций этого бывает достаточно. Если секреция катехоламинов или их метаболитов с мочой находится на пограничном уровне или в пределах нормы, а феохромоцитому подозревают на основании клинических признаков, показан тест с глюкагоном. Для проведения теста необходимо измерение концентрации катехоламинов в плазме крови. Исследование проводят после получения эффекта от введения α-адреноблокаторов, что позволяет предотвратить значительное повышение АД после введения глюкагона. Супрессивный тест с клонидином используют с целью выявления пациентов с эссенциальной гипертензией с небольшим повышением экскреции катехоламинов и их метаболитов с мочой. Если наличие феохромоцитомы доказано, необходимо установить локализацию опухоли. Обычно феохромоцитомы имеют крупные размеры, расположены в надпочечниках или рядом с ними; зачастую их обнаруживают с помощью УЗИ. Более чувствительный метод визуализации - КТ.
Для выявления вне надпочечниковых феохромоцитом и метастазов злокачественных опухолей (10%) показана сцинтиграфия с йобенгуаном (м-йодбензилгуанидин).
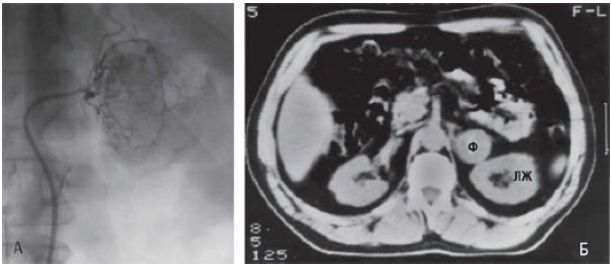
Гормонпродуцирующая опухоль показана на артериограмме (А) и компьютерной томограмме (Б). ЛП - левая почка, Ф - феохромоцитома.
Первичный гиперальдостеронизм
Первичный гиперальдостеронизм обнаруживают в 1% случаев артериальной гипертензии. Скрининговый тест для диагностики этого заболевания - определение концентрации калия в сыворотке крови. Однако на ранних стадиях болезни гипокалиемию выявляют только у 80% пациентов. Некоторые специалисты придерживаются мнения, что гипокалиемия может отсутствовать даже в тяжелых случаях. У пациентов с двусторонней гиперплазией надпочечников концентрация калия в сыворотке крови может быть нормальной или слегка сниженной. Диагноз подтверждает низкая, менее 1 нг/(мл×ч), активность ренина плазмы и повышенная концентрация альдостерона. Исследование проводят после отмены препаратов, влияющих на активность ренина, - β-адреноблокаторов, ингибиторов ангиотензин-превращающего фермента, антагонистов ангиотензиновых рецепторов и диуретиков. В последние годы принято измерять отношение концентрации альдостерона к ренину. Если отношение альдостерона плазмы (пг/мл) к активности ренина плазмы, нг/(мл×ч), превышает 50, диагноз первичного гиперальдостеронизма можно считать вероятным. Верифицировать наличие первичного гиперальдостеронизма позволяет супрессивный тест с флудрокортизоном. Визуализирующие методы, такие как КТ и МРТ, используют для определения локализации альдостеронпродуцирующей опухоли. Однако морфология надпочечников слабо коррелирует с их функцией. Именно поэтому, несмотря на инвазивность и трудность выполнения, некоторые исследователи самой надежной процедурой считают раздельную катетеризацию вен надпочечников.
Синдром Кушинга
Синдром Кушинга поражает менее 0,1% всего населения. С другой стороны, артериальная гипертензия - частая находка при синдроме Кушинга, ее отмечают примерно у 80% таких пациентов. Синдром можно заподозрить на основании типичного внешнего вида больных. Определение суточной экскреции кортизола с мочой - наиболее практичный и надежный показатель секреции кортизола. Диагноз синдром Кушинга при суточной экскреции кортизола более 110 нмоль (40 мкг) можно считать вероятным. Подтверждают диагноз тесты с дексаметазоном - двухдневный низкодозовый или ночной супрессивный. Нормальные результаты обоих супрессивных тестов исключают синдрома Кушинга. Дальнейшие тесты и визуализирующие исследования используют для дифференциальной диагностики различных форм синдрома.
Коарктация аорты
Коарктация аорты - редкая причина артериальной гипертензии, обнаруживаемая обычно у детей и молодых людей.
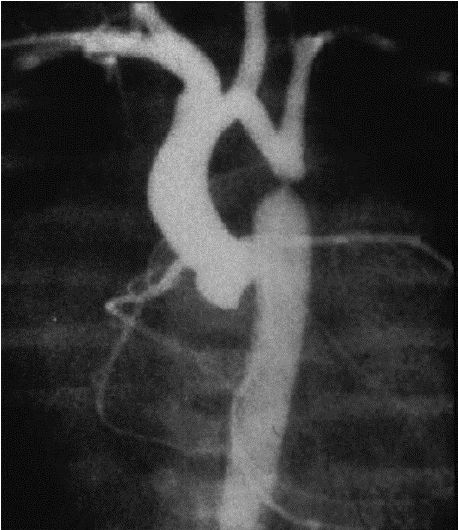
На артериограмме видна коарктация нисходящего отдела грудной аорты после отхождения левой подключичной артерии
Диагноз чаще всего становится очевидным уже при физикальном обследовании. Мезодиастолический шум, который со временем может становиться более продолжительным, прослушивается на всей передней поверхности грудной стенки и на спине. Артериальную гипертензию обнаруживают на верхних конечностях, тогда как на нижних конечностях АД снижено или не определяется.
Генетический анализ
Часто у пациентов с артериальной гипертензией обнаруживают семейный анамнез заболевания, что подтверждает наличие наследственного компонента в патогенезе. Эссенциальная гипертензия гетерогенна, что указывает на мультифакториальную этиологию и полигенные нарушения. Варианты некоторых генов способны обусловливать индивидуальную чувствительность к определенному фактору окружающей среды. У человека выявлено большое количество мутаций генов, кодирующих белки большинства систем, контролирующих АД, однако их точная роль в патогенезе эссенциальной артериальной гипертензии до сих пор не ясна. В связи с этим поиск мутации кандидатного гена у конкретного больного с артериальной гипертензией в настоящее время считают нецелесообразным. Генетические особенности пациента могут влиять на ферменты, метаболизирующие ЛС. Это проявляется в различном действии ЛС и различной его переносимости. Описаны очень редкие моногенные формы наследования артериальной гипертензии.
См. также - Рекомендации по лечению артериальной гипертензии (ESH/ ESC) 2013
Болезни сердца и сосудов. Под ред. А.Дж. Кэмм, Т.Ф. Люшера, П.В. Серриуса. Перевод с англ. / Под ред. Е.В. Шляхто


