Эта тахикардия бывает у лиц без других заболеваний сердца. Частые жалобы — сердцебиение и одышка во время пароксизмов. Стенокардия, сердечная недостаточность, иногда даже шок могут наблюдаться при сопутствующих заболеваниях сердца. Обмороки могут возникать из-за очень высокой ЧСС или же из-за брадикардии или асистолии, которые иногда возникают после окончания пароксизма. Это тахикардия с узкими комплексами и ЧСС от 150 до 250 в минуту, возможна более высокая ЧСС.
Патогенез
В основе АВ-узловой реципрокной тахикардии лежит контур повторного входа возбуждения, образованный быстрым и медленным путями в АВ-узле. В 85—90% случаев возбуждение распространяется антеградно (из предсердий в желудочки) по медленному пути и ретроградно — по быстрому. Пусковым фактором АВ-узловой тахикардии служат предсердные или желудочковые экстрасистолы. Предсердная экстрасистола блокирует антеградное проведение по быстрому пути и проводится на желудочки по медленному; обратно возбуждение из желудочков идет по восстановившемуся быстрому пути. Реже желудочковая экстрасистола проводится ретроградно на предсердия по быстрому пути, а затем возвращается на желудочки по медленному. У 5—10% больных антеградное проведение идет по быстрому пути, а ретроградное — по медленному. ЧСС в основном зависит от скорости проведения по медленному пути, поскольку по быстрому пути импульс проводится очень быстро.
Тахикардия обычно прекращается при блокаде проведения по медленному пути. Контур повторного входа возбуждения не захватывает желудочки, поэтому на фоне АВ-узловой тахикардии возможна АВ-диссоциация (из-за дистальной АВ-блокады), блокады ножек пучка Гиса. Частота предсердных сокращений при этом не меняется, но может уменьшиться частота сокращения желудочков.
Диагностика
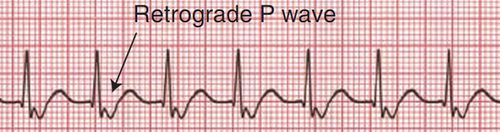
При типичной АВ-узловой реципрокной тахикардии зубцы Р обычно накладываются на комплексы QRS. При этом в отведении V1 иногда появляется небольшой ложный зубец r'. Интервал RP обычно не превышает 100 мс. Пароксизм начинается внезапно, обычно с предсердной экстрасистолы, завершается тоже внезапно - ретроградным зубцом Р. После пароксизма может следовать короткая асистолия или брадикардия, обусловленная подавлением синусового узла. ЧСС может меняться, особенно в начале и конце пароксизма. Непостоянство ЧСС обусловлено изменением времени антеградного проведения по АВ-узлу. Ваготропные приемы могут замедлить или купировать тахикардию.
Лечение
Радиочастотная катетерная деструкция достигла таких успехов, что ее надо рассматривать наравне с медикаментозным лечением в качестве основного метода лечения этой тахикардии. Выбор зависит от особенностей больного и от течения заболевания.
Радиочастотная катетерная деструкция
Радиочастотная катетерная деструкция в 95% случаев устраняет пароксизмы и избавляет больного от необходимости постоянного приема препаратов.
Медикаментозное лечение
Блокаторы АВ-проведения (бета-адреноблокаторы, антагонисты кальция, дигоксин и аденозин) замедляют антеградное проведение по медленному пути, а препараты классов Iа и Iс — ретроградное по быстрому.
Вероятно, наиболее подходящий препарат для купирования АВ-узловой реципрокной тахикардии — аденозин. Его вводят в/в, Т1/2 аденозина составляет 9 с. При неэффективности аденозина можно использовать бета-адреноблокаторы или антагонисты кальция внутрь или в/в. Дигоксин начинает действовать не сразу, поэтому он неудобен для купирования пароксизмов, но его можно использовать для их профилактики. Вообще, для профилактики пароксизмов годятся все названные препараты, за исключением аденозина. Постоянной антиаритмической терапии в настоящее время обычно не проводят, поскольку радиочастотная катетерная деструкция весьма эффективна и безопасна.
Электрическая кардиоверсия
При нестабильной гемодинамике или очень плохой переносимости пароксизма можно прибегнуть к электрической кардиоверсии. Обычно достаточно небольшого разряда (10-50 Дж).
Литература
1. Б.Гриффин, Э.Тополь «Кардиология» М. 2008
2. John R. Hampton «The ECG in practice» Fourth edition, 2003


