 В этой статье речь пойдет об одной из форм симптоматических артериальных гипертензий, которая достаточно часто встречаются в терапевтической практике, но, к сожалению, редко диагностируется – это реноваскулярная, или вазоренальная гипертензия.
В этой статье речь пойдет об одной из форм симптоматических артериальных гипертензий, которая достаточно часто встречаются в терапевтической практике, но, к сожалению, редко диагностируется – это реноваскулярная, или вазоренальная гипертензия.
Эпидемиология
В силу трудности диагностики симптоматических артериальных гипертензий, данные об их распространенности существенно различаются. Так, разные авторы сообщают, что артериальная гипертензия вторична по отношению к другим заболеваниям, т.е. речь идет о симптоматической артериальной гипертензии, в 5 - 35% случаев. Среди т.н. "хирургических" форм симптоматических артериальных гипертензий, наиболее значимыми являются вазоренальная и надпочечниковые артериальные гипертензии.
Вазоренальная гипертензия выявляется у 1-5% всех лиц, страдающих артериальной гипертензией, в 20% всех случаев резистентной к медикаментозному лечению артериальной гипертензии, а также в 30% случаев злокачественной и быстропрогрессирующей артериальной гипертензии. В возрасте до 10 лет повышенное артериальное давление обусловлено поражением почечных артерий у 90% детей. Частота поражения почечных артерий среди пожилых пациентов, страдающих артериальной гипертензией, составляет 42–54%, среди пациентов с хронической почечной недостаточностью - 22%.
Таким образом, даже если принимать в расчет минимальный процент вазоренальной гипертензии среди артериальной гипертензии, распространенность вазоренальной гипертензии в Беларуси составляет примерно 2,25 на 1 000 населения. В масштабах Беларуси речь идет, как минимум, о 20 000 больных вазоренальной гипертензией. В то же время, количество реконструкций почечных артерий, выполняемых в РБ – около 50 в год. Также незначительно количество эндоваскулярных реваскуляризаций, хотя с открытием во всех областных центрах ангиографических кабинетов имеется тенденция к увеличению количества эндоваскулярных пособий. На сегодняшний день единственной причиной такого положения является крайне низкая выявляемость вазоренальной гипертензии. Адекватность хирургической помощи больным с вазоренальной гипертензией проиллюстрирована на рис. 1.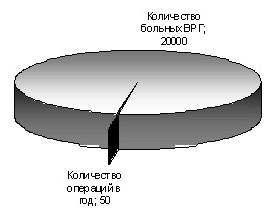
Рис. 1. Адекватность хирургической помощи при вазоренальной гипертензии в РБ.
Определение и патогенез
Под термином "вазоренальная гипертензия" понимают все случаи артериальной гипертензии, основой патогенеза которых является неадекватное артериальное кровоснабжение почек. Независимо от причины неадекватного кровоснабжения почек, патогенетический механизм вазоренальной гипертензии универсален: это усиление выработки в почках ренина с последующей активацией ренин – ангиотензин - альдостероновой системы. Кроме того, активируются симпатическая нервная система, секреция вазопрессина и вазоконстрикторных простагландинов.
Этиология
Среди этиологических причин вазоренальной гипертензии наиболее частой (около 70%) является атеросклеротическое стенозирующее поражение почечных артерий. В 10-25% случаев причиной вазоренальной гипертензии является фибромускулярная дисплазия почечных артерий, в 5-15% - неспецифический аортоартериит (болезнь Такаясу). Другие, статистически менее значимые формы вазоренальной гипертензии – это экстравазальное сдавление почечной артерии ножкой диафрагмы, опухолью или гематомой забрюшинного пространства, постлучевой склероз забрюшинной клетчатки, эмболии почечных артерий, стеноз супраренального отдела аорты, расслаивающая аневризма аорты с вовлечением устьев почечных артерий. Кроме того, патогенетический механизм вазоренальной гипертензии, наряду с прочими, присутствует и у больных с коарктацией аорты.
Морфологическим субстратом атеросклеротического поражения является атеросклеротическая бляшка, суживающая просвет почечной артерии, чаще в области устья или I сегмента. Атеросклеротическое поражение почечных артерий может быть как первичным, так и на фоне длительного анамнеза эссенциальной артериальной гипертензии, что встречается достаточно часто – в 15-20% случаев атеросклероза почечных артерий.
Фибромускулярная дисплазия почечных артерий - вторая по частоте причина вазоренальной гипертензии. Это врожденный дефект сосудистой стенки, при котором поражены все ее слои, однако основные изменения локализуются в медии; при этом обнаруживается утолщение, фиброз, изменения эластики с образованием аневризм, образование мышечных шпор, которые и обуславливают сужение просвета. Фибромускулярное поражение почечной артерии приводит к возникновению стенозов и/или аневризм, которые в случае множественности чередуются и образуют характерную "четкообразную" форму просвета почечной артерии. При фибромускулярной дисплазии чаще поражается 2-3 сегмент почечной артерии; процесс может распространятся на ветви, в т.ч. внутриорганные. Как правило, фибромускулярная дисплазия приводит к развитию артериальной гипертензии уже в детском, юношеском или среднем возрасте, чаще встречается у женщин. Фибромускулярное поражение почечных артерий часто развивается на фоне нефроптоза, сопутствует паренхиматозным почечным дисплазиям.
Неспецифический аортоартериит - системное воспалительно - аллергическое сосудистое заболевание; по мнению многих авторов, аутоиммунного характера. Синдром вазоренальной гипертензии наблюдается у 42-56% больных с аортоартериитом. Проявления ишемии почек, как и других сосудистых бассейнов, характерны для хронической стадии заболевания, и возникают через несколько лет после первых общевоспалительных реакций. Воспалительные изменения на ранних стадиях заболевания затрагивают внутреннюю оболочку артерии, в более поздние сроки в процесс вовлекаются все слои. В финале болезни стенка сосуда склерозируется с уменьшением просвета, происходит стенозирование и даже облитерация артерии. Примерно у половины больных поражение почечных артерий бывает двусторонним.
Клиническая картина
Клинические признаки, выявляемые при расспросе и физикальном исследовании, позволяют лишь с большей или меньшей вероятностью заподозрить вазоренальную гипертензию. Следует помнить о низкой специфичности практически всех анамнестических и физикальных симптомов, например систолического шума в эпигастрии, который, с одной стороны, выявляется лишь в 4-8% доказанных стенозов почечных артерий, а с другой стороны, часто выявляется при интактных почечных артериях на фоне атеросклероза брюшного отдела аорты.
Первым, основным, и зачастую единственным клиническим проявлением стеноза почечной артерии является синдром артериальной гипертензии. Течение артериальной гипертензии при вазоренальной гипертензии может ничем не отличаться от течения эссенциальной артериальной гипертензии, но все же для вазоренальной гипертензии характерно:
- стойкое повышение систолического и особенно диастолического артериального давления,
- резистентность к медикаментозной терапии,
- злокачественное течение заболевания с быстрым развитием поражения органов – мишеней и связанных с этим осложнений.
Возникновение артериальной гипертензии должно особенно настораживать в плане вазоренальной гипертензии в детском возрасте, а также в возрастных периодах 17-30 и старше 45 лет. В возрасте 17-30 лет наиболее вероятно выявление фибромускулярной дисплазии почечных артерий, которая клинически чаще манифестируется в период полового созревания и быстрого роста организма. В возрасте старше 45 лет наиболее вероятно атеросклеротическое поражение почечных артерий. Особенно трудным для диагностики является т.н. вторичное атеросклеротическое стенозирование почечных артерий на фоне длительно протекающей эссенциальной артериальной гипертензии. В этом случае должно настораживать изменение течения артериальной гипертензии – стабилизация АД на высоких цифрах, рост диастолического АД, снижение эффективности ранее эффективной гипотензивной терапии, появление признаков хронической почечной недостаточности.
Второй клинический синдром вазоренальной гипертензии – хроническая почечная недостаточность – проявляется при двустороннем стенозе почечных артерий, а также при одностороннем стенозе при наличии патологии контралатеральной почки (нефросклероз, пиелонефрит, гипоплазия, хронический гломерулонефрит). Появление синдрома хронической почечной недостаточности у пациента с артериальной гипертензией с большой вероятностью указывает на стеноз почечной артерии.
Синдром общевоспалительных реакций характерен только для неспецифического аортоартериита, и только в активной фазе заболевания.
Диагностика
Диагностический процесс при вазоренальной гипертензии состоит из 3 этапов.
1 этап
На основании совокупности клинических, анамнестических, физикальных данных заподозрить вазоренальный характер артериальной гипертензии или вазоренальный компонент в генезе сочетанной артериальной гипертензии.
Анамнез
Как уже указывалось выше, для вазоренальной гипертензия нет достаточно специфичных признаков, однако более характерно отсутствие наследственного анамнеза артериальной гипертензии, начало заболевания в детском возрасте и в возрастные периоды 17-30 и старше 45 лет.
Клиника
- стабильно высокие цифры систолического, и особенно диастолического (выше 100 мм рт.ст.) артериального давления;
- быстрое прогрессирование артериальной гипертензии, резистентность к стандартной гипотензивной терапии;
- озлокачествление течения эссенциальной артериальной гипертензии,
- снижение эффективности ранее эффективной гипотензивной терапии;
- быстрое развитие поражения органов – мишеней: гипертрофии левого желудочка с его перегрузкой, эпизодами острой левожелудочковой недостаточности; гипертоническая ангиопатия сетчатки; гипертоническая энцефалопатия и мозговые осложнения артериальной гипертензии; протеинурия, микрогематурия, появление признаков хронической почечной недостаточности у лиц с артериальной гипертензией.
2 этап
2 этап - при наличии указанных признаков в любом их сочетании необходимо выполнение скрининговых инструментальных методов. Для выявления стенозирующих поражений почечных артерий наиболее информативны ультразвуковое исследование почек с ультразвуковой допплерографией (УЗДГ) почечных артерий, радиоизотопная ренография (РРГ), радиоизотопная сцинтиграфия почек.
Диагностически значимым критерием для всех указанных методов является любая асимметрия (морфологическая или функциональная) почек:
1) асимметрия размеров почек по данным УЗИ, сцинтиграфии. Значимым считают уменьшение длинника левой почки по отношению к правой на 0,7 см, правой – на 1,5 см по отношению к левой.
2) Асимметрия толщины и эхогенности коркового слоя по данным УЗИ.
3) Асимметрия кровотока в почечных артериях по данным УЗДГ.
4) Асимметрия ренографических кривых, особенно по амплитуде, T1/2 секреции.
5) Асимметрия интенсивности нефросцинтиграмм. Внутривенная экскреторная урография как метод диагностики вазоренальной гипертензии в настоящее время не используется ввиду низкой информативности.
3 этап
3 этап – при выявлении диагностических критериев вазоренальной гипертензии на 2 этапе, а в случаях злокачественной быстропрогрессирующей артериальной гипертензии без наследственного анамнеза – вне зависимости от результатов скрининговых исследований – показано выполнение брюшной аортографии с почечным сегментом. Этот метод на сегодняшний день является "золотым стандартом" в диагностике вазоренальной гипертензии и характеризуется диагностической точностью 98-99%.
Таблица 1. Диагностическая тактика при оценке клинических данных
| Вероятность вазоренальной гипертензии | Клинические симптомы | Дополнительные исследования |
|---|---|---|
| Низкая - <1% | Стабильная доброкачественная артериальная гипертензия I-II ст. ("мягкая – умеренная) при диастолическом АД <110 мм рт.ст | Не требуются |
| Средняя – 5-15% |
|
Неинвазивные скрининговые исследования: УЗДГ почечных артерий, РРГ или сцинтиграфия почек |
| Высокая - >25% |
|
Срочно. Неинвазивные скрининговые методы и ангиография. |
Лечение
Для лечения вазоренальной гипертензии в настоящее время существует 2 основных подхода:
- рентгенэндоваскулярная пластика;
- открытая хирургическая реконструкция.
Доказано, что медикаментозная терапия как самостоятельный метод лечения вазоренальной гипертензии неэффективна, поэтому проводится в качестве до- и послеоперационного лечения, а также в случае невозможности реваскуляризации по какой-либо причине.
Медикаментозное лечение при наличии стенозирующего атеросклероза почечных артерий (на дооперационном этапе, а также у лиц, отказывающихся от оперативного лечения):
- дезагрегантная терапия (аспирин 125 мг/сут, дипиридамол 75-150 мг/сут, пентоксифиллин 600-800 мг/сут);
- ингибиторы АПФ и антагонисты рецепторов к ангиотензину II (ирбесартан, лозартан и др.). Относительно противопоказаны (могут назначаться только начиная с минимальных доз, под контролем фильтрационной функции почек) при двустороннем стенозе почечных артерий;
- диуретики (гипотиазид, фуросемид) – могут применяться в составе комбинированных препаратов;
- антагонисты кальция (амлодипин, леркандипин, дилтиазем и др.), в т.ч. пролонгированного действия;
- при наличии признаков хронической почечной недостаточности в зависимости от ее выраженности назначают леспенефрил (леспефлан), кафетоль, увеличивают дозу дезагрегантов (дипиридамол до 300-400 мг/сут, пентоксифиллин до 1 000-1 200 мг/сут), назначают малобелковую диету в сочетании с препаратами незаменимых аминокислот (кетостерил и др.)
Рентгенэндоваскулярные методы
Для рентгенэндоваскулярного лечения стенозирующего поражения почечных артерий применяется эндоваскулярная баллонная дилятацияи стентирование почечных артерий.
Большинство стенозов почечных артерий (до 70%) может быть излечено рентгенэндоваскулярными методами.
Показания к эндоваскулярной баллонной дилятации почечных артерий: фибромускулярные стенозы почечных артерий, в том числе с распространением патологического процесса на ветви II-III порядка, атеросклеротические стенозы I-III сегментов почечных артерий, кроме устьевых, критических и кальцинированных стенозов.
Показания к стентированию почечных артерий: устьевые, критические и кальцинированные атеросклеротические стенозы, неудачные или осложненные эндоваскулярные баллонные дилятации (ригидные стенозы, диссекция интимы), рестенозы после эндоваскулярной баллонной дилятации.
Противопоказания к эндоваскулярной хирургии почечных артерий:
- абсолютные (показано хирургическое вмешательство) - окклюзия или критический стеноз почечной артерии с уменьшением почки в размерах, фибромускулярные стенозы с выраженным избытком длины почечной артерии; техническая невозможность эндоваскулярного устранения стеноза;
- относительные (предпочтительно хирургическое вмешательство) - устьевые стенозы за счет "нависания" атеросклеротической бляшки из аорты, поражение 2 и более стволов при множественных почечных артериях,.
Проанализированы результаты эндоваскулярной баллонной дилятации у 108 пациентов (135 операций), выполненных в лаборатории симптоматических артериальных гипертензий РНПЦ "Кардиология" за период до 2000 г. Средний возраст пациентов 40±15,9 (от 13 до 63 лет). Средняя продолжительность артериальной гипертензии при первичном стенозирующем поражении почечных артерий 3,6±1,4 года, при вторичном стенозировании на фоне длительного анамнеза артериальной гипертензии - 15,2 ±4,6 лет. Непосредственный технический успех операции (остаточный стеноз ≤ 30% отмечен у 91% пациентов (123 случая); летальность 0%. Остаточный стеноз >30% - 8.9% (12 случаев). 16 пациентам в течение 12 мес. потребовалось повторное вмешательство: выполнено 13 повторных эндоваскулярных баллонных дилятации и 3 открытые хирургические реконструкции. В ближайшем отдаленном периоде (6 мес.) гипотензивный эффект сохраняется у 79,2% пациентов, через 20 мес. – у 79,4%, через 5 лет – у 65,4%.
Хирургические методы
Существует множество способов пластики почечных артерий и их модификаций. В последние десятилетия в лаборатории симптоматических артериальных гипертензий РНПЦ "Кардиология" мы отдаем предпочтение методам пластики за счет местного аутоартериального материала и практически отказались от использования синтетических протезов и аутовенозного материала. Коллектив лаборатории разработал и использует 6 защищенных патентами методов пластики почечных артерий. Наиболее часто применяемые методы пластики: реплантация почечной артерии ниже, выше первоначального устья, или "на свое место", резекция почечной артерии с анастомозом "конец в конец", чрезаортальная эндартерэктомия в собственной модификации, спленоренальный анастомоз, пластика ветвей почечной артерии с формированием новой бифуркации, формирование общего ствола удвоенной почечной артерии.
В лаборатории симптоматических артериальных гипертензий РНПЦ "Кардиология" за более чем 20 лет ее существования выполнено более 600 реконструкций почечных артерий. Мы проанализировали результаты хирургического лечения 241 пациента. Средний возраст пациентов составил 48,6±1,8 года. Средний уровень артериального давления (АД) до операции составил 192±3,8/110±2,1 мм рт.ст. Средняя длительность артериальной гипертензии до операции составила 6,4±1,3 лет. Двустороннее поражение почечных артерий, требующее коррекции с обеих сторон имелось у 33 (13,7%) пациентов. 5 из них выполнена одномоментная двусторонняя пластика, 18 – поэтапная хирургическая реваскуляризация с интервалом 4-6 мес., 10 – после выполнения хирургической реваскуляризации с одной стороны была выполнена рентгенэндоваскулярная дилятация с противоположной стороны. Стенозирование почечных артерий сочеталось с различной степени выраженности поражением брюшного отдела аорты и других сосудистых бассейнов у 63 пациентов (26,1%). Признаки хронической почечной недостаточности до операции отмечены у 23 пациентов (9,5%); у 18 из них диагностирована латентная, а у 5 - интермиттирующая стадия хронической почечной недостаточности. Средний уровень креатинина плазмы в этой группе составил 192±5,1 мкмоль/л, средняя скорость клубочковой фильтрации – 41,2±1,6 мл/мин. Причиной почечной недостаточности у 7 пациентов явились двусторонние стенозы почечных артерий, у 14 – критический стеноз одной из почечных артерий в сочетании с нефроангиосклерозом контралатеральной почки, у 2 – сопутствующий хронический гломерулонефрит.
Одномоментно с пластикой почечной артерии производись реконструкции брюшного отдела аорты, подвздошно – бедренного сегмента – в 10 случаях (4,15%;), вмешательства на висцеральных артериях – в 2 случаях, резекция части надпочечника в 18 случаях, нефропексия в 8 случаях. При длительном анамнезе артериальной гипертензии выполнялась ревизия надпочечника на стороне вмешательства, и при наличии признаков гиперплазии последнего производилась его резекция. Оперативное вмешательство дополнялось нефропексией у молодых пациентов, у которых фибромускулярный стеноз почечных артерий сочетался с выраженным нефроптозом.
В ближайшем послеоперационном периоде гипотензивный эффект достигнут у 90,2% больных, отсутствовал – у 9,83%, летальность составила – 0,82%. Через 6 месяцев соответственно 89,6%, 10,4%, 0%. Через 5 лет – 73,1%, 25,5%, 2,4%. В сроки наблюдения до 5 лет выживаемость больных, оперированных по поводу вазоренальной гипертензии, составила 97,9%.
Таким образом, в РБ нуждаются в хирургической помощи около 20 тыс больных вазоренальной гипертензией. В то же время объем хирургической помощи этой категории больных неадекватно мал, в основном вследствие низкой выявляемости этой патологии на начальных этапах диагностики. Результаты хирургического лечения вазоренальной гипертензии напрямую связаны с его своевременностью, и существенно ухудшаются при стаже артериальной гипертензии до операции более 4-5 лет. РНПЦ "Кардиология" обладает достаточным кадровым, диагностическим и лечебным потенциалом для выполнения необходимого количества реконструктивных операций на почечных артериях.
А.Л. Смоляков, В.П. Крылов, Л.И. Реут, Ю.П. Петров, И.М. Шаблыко
РНПЦ "Кардиология"
Минск, Беларусь.
Литература
1. Реноваскулярная артериальная гипертония: диагностика и лечение. Е.В. Сорокин, Ю.А. Карпов. РМЖ, Кардиология, ТОМ 1,№ 1, 2000
2. Дюжиков А.А., Зонис Б.Я., Каркищенко Н.Н., Минкин С.Е. Вазоренальная гипертензия. Ростов-на-Дону 1989;
3. Ишемическая болезнь почек. Н.А.Мухин, Л.В.Козловская, И.М.Кутырина, С.В.Моисеев, В.В.Фомин. Кафедра терапии и профзаболеваний (зав. – акад. РАМН, проф. Н.А. Мухин) ММА им. И.М.Сеченова
4. Петров В.И., Кротовский Г.С., Пальцев М.А. Вазоренальная гипертензия. М. "Медицина". 1984.
5. Вихерт А.М., Жданов В.С., Стернби Н.Г., Волков В.А. и др. Эволюция атеросклероза коронарных артерий в пяти городах Европы за последние 20-25 лет. //Кардиология. – 1995. - №4. – С. 4-6.
6. Князев М.Д., Кротовский Г.С. Хирургическое лечение окклюзионных поражений почечных артерий. Воронеж. 1974.
7. Бенджамин М.Е., Дин Р.Х. Современные методы реконструкции почечных артерий. //Ангиология и сосудистая хирургия. 1996. - №1. - С. 73-87.
8. Диагностика и лечение хирургических форм симптоматических артериальных гипертензий. Под ред. проф. Крылова В.П. Минск 2000.
9. Петровский Б.В., Гавриленко А.В., Косенков А.Н. 35- летний опыт реконструктивных операций при хирургическом лечении больных вазоренальной гипертензией. //Хирургия. - №7. -1997. - С. 4–9.
10. Ратнер Г.Л., Чернышев В.Н. Хирургическое лечение симптоматических артериальных гипертоний (диагностика, лечение). Москва. "Медицина". 1973.
11. Ратнер Н.А. Артериальные гипертонии. М. "Медицина" 1974.
12. Симптоматическая почечная гипертония. Научный обзор под ред. Н.А. Ратнер. Москва 1969.
13. Cornelis J van Rooden, J. Hajo van Bockel, Guy G. De Backer, et all. Longterm outcome of surgical revascularization in ischemic nephropathy: normalization of average decline in renal function. Journal of vascular surgery. - June 1999. -V.29. - N.6.
14. James M. Wong, Kimbeley J. Hansen, Timothy C. Oskin, et all. Surgery after failed percutaneous renal artery angioplasty. Journal of vascular surgery. September 1999. - V.30. - N.3.
15. Kennedy A.C., Luke R.G., Briggs J.D., Stirling W.B. Detection of renovascular hypertension. Lancet. 7420, 1965: 963-968.



