
Среди наиболее распространенных причин смертности третье место занимает инсульт. Примерно в 25% случаев всех инсультов источником эмболии служит сердце, чаще предсердия. Лечение острого инсульта следует проводить в специализированных инсультных отделениях.
Системная тромболитическая терапия с применением тканевого рекомбинантного активатора плазминогена (в пределах терапевтического окна 4,5 ч) или эндоваскулярная реканализация (до 6 ч) позволяют снизить частоту инвалидизации после ишемического инсульта.
Вторичную профилактику инсульта после кардиогенной транзиторной ишемической атаки или инсульта целесообразно проводить антикоагулянтами для приема внутрь, которые предпочтительнее ацетилсалициловой кислоты (аспирина). Антиагрегантная терапия показана пациентам с ишемическим инсультом при отсутствии кардиальных источников эмболии. Как монотерапия клопидогрелом, так и комбинация клопидогрела с медленно высвобождающимся дипиридамолом предпочтительнее монотерапии аспирином
У пациентов с клиническими проявлениями стеноза внутренней сонной артерии высокой степени эндартерэктомия реже, чем стентирование и баллонная ангиопластика, сопровождается осложнениями при сопоставимых отдаленных результатах.
Патофизиология и диагностика ишемического инсульта
У пациентов с острым ишемическим инсультом внезапно возникает очаговая неврологическая симптоматика, сохраняющаяся более 24 ч. Смертность после ишемического инсульта в 20-30% случаев обусловлена отеком головного мозга и вторичными осложнениями, такими как аспирационная пневмония, тромбоз глубоких вен и ТЭЛА, сепсис или сердечная недостаточность. Прогностическими признаками неблагоприятного исхода считают:
- утрату сознания в начале заболевания
- возраст старше 70 лет
- гемиплегию с насильственной девиацией глаз
- наличие инсульта в анамнезе
- сопутствующую ИБС
Снижение кровотока приводит к гибели нейронов и глиальных клеток в ядре инфаркта. Ядро окружено так называемой зоной пенумбры, в которой отмечается снижение мозгового кровотока и происходят потенциально обратимые функциональные нарушения нейронов и глии. Наилучшей стратегией для восстановления жизнеспособности данной ткани считают реканализацию. Ишемия запускает сложный каскад высвобождения возбуждающих аминокислот, приток и высвобождение внутриклеточного Ca2+ и продукцию свободных радикалов. Нейропротективная терапия с целью прерывания данных процессов до настоящего времени не показала своей эффективности в лечении инсульта у человека.
Первая диагностическая процедура после физикального и неврологического осмотра - КТ или МРТ головного мозга для исключения внутримозгового кровоизлияния. Косвенные признаки ишемии мозга могут быть видны при КТ через 2-3 ч. МРТ в диффузионно-взвешенном режиме выявляет ишемию сразу, даже в зонах, визуализация которые затруднена при проведении КТ, например задняя черепная ямка. 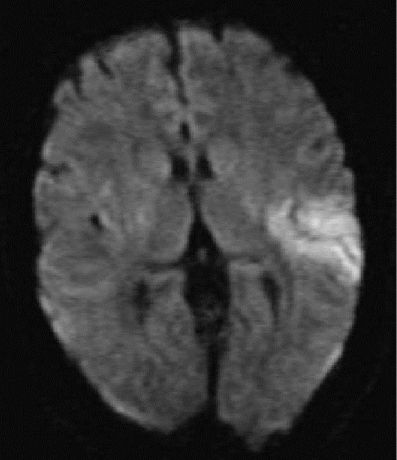
Диффузионно-взвешенная МРТ острого инфаркта в бассейне левой средней мозговой артерии через 1,5 ч после появления симптомов. Белым цветом показана зона мозга с отсутствием кровотока.
При помощи КТ- или МРТ-ангиографии или ультразвуковой допплерографии можно выявить значимый стеноз или окклюзию церебральных и прецеребральных артерий. Диффузионно- и перфузионно-взвешенная МРТ позволяет выявить зону пенумбры и отобрать пациентов для проведения системного или местного тромболизиса в пределах терапевтического окна 4,5 ч.
Кардиоэмболический инсульт
Инсульт вследствие кардиогенной эмболии развивается внезапно, обычно без дальнейшего усугубления симптомов. Клинические симптомы зависят от локализации поражения головного мозга. Они включают гемипарез, гемигипестезию, нарушение полей зрения, речевые нарушения, дезориентацию, головокружение, атаксию и утрату сознания и могут сопровождаться вначале сильным сердцебиением или загрудинной болью. Эмболы чаще попадают в основной ствол церебральных артерий или в ветви артерий сосудистой оболочки, чем в мелкие глубокие пенетрирующие артерии.
В результате появляется очаг клиновидной формы в корково-подкорковой зоне и, реже, лакунарный в глубоких отделах. Иногда выявляют множественные инфаркты в одном или нескольких сосудистых бассейнах, а геморрагическая трансформация инфаркта встречается чаще, чем при атеротромботическом инсульте. При растворении тромба может происходить быстрое исчезновение полушарной симптоматики ("стремительно регрессирующий дефицит"). Эмболы, образующиеся вследствие инфекционного эндокардита или миксомы предсердия, могут приводить к формированию цереброваскулярных аневризм, обычно фузиформных.
Ни клинические проявления, ни данные нейровизуализации не являются специфичными.
Следовательно, если выявляется заболевание сердца или аритмия и исключены иные причины инсульта, следует всегда подозревать кардиоэмболический инсульт. Относительно диагноза кардиоэмболического инсульта у экспертов существуют разногласия. Если данные анамнеза и физикального осмотра, ЭКГ, телеметрия, рентгенография грудной клетки, КТ или МРТ головного мозга указывают на первичное кровоизлияние или церебральную микро- или макроангиопатию, дальнейшие исследования для выявления сердечной патологии могут не потребоваться. Если клинические признаки или дополнительные данные указывают на заболевание сердца, рациональным подходом может быть проведение трансторакальной ЭхоКГ, но если клинические признаки или дополнительные данные в норме, более уместным будет проведение чреспищеводной ЭхоКГ и длительного мониторирования для выявления аритмии. Экономически эффективным может быть проведение трансторакальной ЭхоКГ, минуя трансторакальную, также у молодых пациентов, у которых диагностическая значимость чреспищеводной ЭхоКГ низкая.
Лечение ишемического инсульта
Пациентов с острым инсультом следует госпитализировать в специализированное инсультное отделение.
Рекомендуемые требования к центрам, осуществляющим лечение пациентов с острым ишемическим инсультом
| Первичный инсультный центр | Многопрофильный инсультный центр |
|---|---|
| 24-часовая доступность КТ | МРТ/магнитно-резонансная ангиография/ компьютерная ангиография |
| Установленный порядок диагностических и лечебных процедур при инсульте, включая внутривенный тромболизис (рекомбинантным тканевым активатором плазминогена) 24/7 | Чреспищеводная ЭхоКГ |
| Взаимодействие неврологов, терапевтов и специалистов по реабилитации | Церебральная ангиография |
| Специально подготовленный средний медицинский персонал | Транскраниальная допплерография |
| Ранняя мультидисциплинарная реабилитация в остром периоде инсульта, включающая занятия логопеда, эрготерапевта и врача лечебной физкультуры | Экстракраниальное и интракраниальное дуплексное УЗИ |
| 24-часовая доступность нейросонографических исследований (допплерография экстракраниальных артерий) | Специализированная нейрорадиологогическая, нейрохирургическая и сосудистая хирургическая бригады (включая возможности телемедицины) |
| Трансторакальная ЭхоКГ | Сосудистая (каротидная) хирургия |
| Лабораторные исследования (включая исследования гемокоагуляции) | Ангиопластика и стентирование |
| Мониторирование АД, ЭКГ, насыщения крови кислородом, уровня глюкозы плазмы крови, температуры тела | Автоматизированный мониторинг пульсоксиметрии, АД |
| Прикроватные мониторы ЭКГ | Реабилитационные мероприятия, включая сотрудничество с другими реабилитационными центрами |
Лечение в инсультных блоках снижает смертность и тяжелую инвалидизацию на 20%. В остром периоде инсульта целью лечения считают поддержание физиологических функций. Проспективные исследования показали негативное влияние на исход следующих факторов:
• эпизоды внезапного падения АД
• повышение уровня глюкозы плазмы крови
• повышение температуры
• обезвоживание
• гипоксия.
АД повышается в острую фазу инсульта и возвращается к нормальному или предшествующему заболеванию уровню через несколько дней. Следовательно, снижать следует только очень высокое АД - 200/110 мм рт.ст и более. Рекомендуют следующий подход, хотя он не подтвержден рандомизированными исследованиями.
- Систолическое АД должно поддерживаться в пределах 120-200 мм рт.ст.
- Если предполагается проведение системной тромболитической терапии, АД должно быть снижено до значений менее 180 мм рт.ст.
- Гипергликемию следует корригировать посредством введения инсулина.
- Повышенную температуру следует снизить при помощи парацетамола или охлаждающих одеял.
- Инфекции, приводящие к развитию лихорадки, следует лечить антибиотиками.
- Необходимо мониторирование PaO2, а также сердечного ритма.
- Профилактика тромбоза глубоких вен у пациентов с парезом ног или обездвиженных пациентов при помощи низкомолекулярного гепарина, гепарина, компрессионных чулок или лечебной физкультуры.
- Ранняя мобилизация, лечебная физкультура, занятия с логопедом, эрготерапия и нейропсихологическая терапия необходимы в зависимости от неврологической симптоматики.
Единственная специфическая методика лечения острого инсульта - проведение системной тромболитической терапии рекомбинантным тканевым активатором плазминогена. 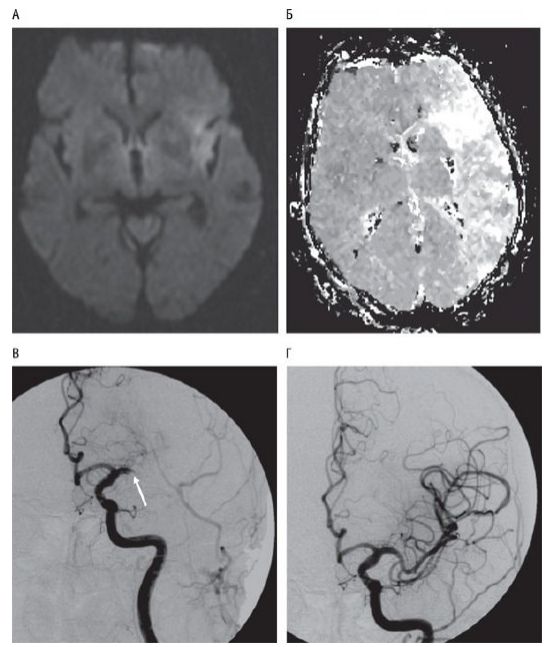
74-летняя женщина с остро развившейся правосторонней гемиплегией, гемигипестезией и афазией. Выявлены небольшой очаг на диффузионно-взвешенных изображениях (A) и значительное снижение перфузии (Б), что указывает на "несоответствие" и жизнеспособность ткани в бассейне левой средней мозговой артерии. Ангиография показала окклюзию основного ствола левой средней мозговой артерии, которая была реканализирована при помощи внутриартериальной тромболитической терапии (В, Г).
Первоначально эффективность такой терапии была продемонстрирована в пределах 3-часового терапевтического окна, но в последних исследованиях показана эффективность в пределах 4,5 ч. Основными противопоказаниями считают:
• внутримозговое кровоизлияние;
• тяжелый инсульт;
• возраст старше 80 лет;
• недавнее хирургическое вмешательство;
• нарушения свертывания крови;
• АД >180 мм рт.ст.
Тромболизис эффективен в отношении инсультов в бассейне сонных и позвоночных артерий. Наиболее опасное осложнение - внутримозговое кровоизлияние, которое наблюдают примерно у 5% всех пациентов. Некоторые центры проводят тромболитическую терапию за пределами 4,5-часового терапевтического окна на основании данных диффузионно-взвешенной и перфузионно-взвешенной МРТ, когда все еще выявляется наличие зоны пенумбры. Специализированные центры также могут проводить местный тромболизис через микрокатетер с применением урокиназы или рекомбинантного тканевого активатора плазминогена, применять специальные устройства для экстракции тромба, например, аппарат MERCI retriever, или аспирационные устройства, например, PENUMBRA.
Инсульт в задней черепной ямке может привести к развитию окклюзионной гидроцефалии, требующей установки шунта. При объемных инфарктах мозжечка необходимы проведение краниэктомии в задней черепной ямке и резекция ишемизированной ткани головного мозга. Злокачественный инфаркт в бассейне средней мозговой артерии у пациентов старше 60 лет может потребовать проведения гемикраниэктомии. Данная процедура значительно снижает смертность (с 80 до 30%), кроме того, отмечена тенденция к снижению заболеваемости у выживших пациентов. Применение глюкокортикоидов, гемодилюции или системное использование стрептокиназы неэффективны и могут быть даже вредны.
Криптогенный инсульт и открытое овальное окно
Распространенность открытого овального окна в общей популяции достигает 25%. До настоящего времени эпидемиологические исследования не подтвердили более высокую встречаемость тромбоэмболических событий у пациентов с открытым овальным окном, и, следовательно, нет необходимости проведения первичных специализированных вмешательств. Однако у пациентов с инсультами неизвестной этиологии (криптогенными инсультами) частота встречаемости открытого овального окна значительно выше - приблизительно 40%. В отдельных сообщениях о клинических случаях и исследованиях случай-контроль, сравнивавших криптогенные инсульты с инсультами известной этиологии или с контрольной группой без инсульта, подтверждена взаимосвязь открытого овального окна и инсульта. Следовательно, наличие открытого овального окна после инсульта или эмболии в иные органы поднимает важный вопрос о ведении таких пациентов. Проспективные популяционные исследования показали, что применение ацетилсалициловой кислоты (аспирина) или антикоагулянтов - антагонистов витамина K, таких как варфарин, снижает риск повторного инсульта у пациентов с открытым
овальным окном до уровня, сходного с таковым у пациентов без него. Так как аспирин показал такую же эффективность, как и антикоагулянты, его назначение следует считать методом выбора . Риск повторного инсульта выше (по сравнению с другими пациентами с открытым овальным окном) при одновременном наличии одного из следующих состояний:
- спонтанные или массивные право-левые шунты
- сопутствующая септическая аневризма предсердия
- множественные ишемические события в анамнезе до выявления открытого овального окна.
Следовательно, чрескожные устройства для закрытия становятся привлекательной альтернативой консервативному лечению таких пациентов, но все же недостаточно данных рандомизированных контролируемых исследований, сравнивающих эффективность чрескожных окклюдирующих устройств и консервативной терапии. В настоящее время рутинное применение таких устройств не рекомендуют.


