 Ревматизм относится к коллагенозам (болезням соединительной ткани), это основная причина приобретенных пороков сердца у детей и молодых.
Ревматизм относится к коллагенозам (болезням соединительной ткани), это основная причина приобретенных пороков сердца у детей и молодых.
Заболеваемость ревматизмом и распространенность ревматических пороков сердца в разных странах очень разная. Во многих развивающихся странах заболеваемость достигает 100 на 100 тыс. населения, в США она не превышает 2 на 100 000. Начиная с первой половины XX в заболеваемость ревматизмом в США, Японии и большинстве европейских стран стала постепенно снижаться. Тем не менее вспышки ревматизма отмечались в США еще совсем недавно — в середине 1980-х гг.
Ревматизм чаше встречается среди лиц, подверженных стрептококковой ангине, в том числе у новобранцев, лиц, контактирующих с детьми школьного возраста, среди бедных. Чаще всего ревматизм развивается в возрасте от 5 до 18 лет, до 5 лет он бывает редко. Ревматизм одинаково часто поражает мужчин и женщин, за исключением хореи Сиденгама, которой наиболее подвержены девочки-подростки.
Содержание
Клиническая картина и диагностика ревматизма
Дополнительные методы исследования
Клиническая картина и диагностика ревматизма
Ревматизм развивается через 3 нед. после стрептококковой ангины. Впрочем, важно отметить, что у каждого третьего больного ревматизмом боль в горле в анамнезе отсутствует. Болезнь начинается резко, с общих симптомов лихорадки (38—40°С), недомогания, снижения веса и бледности. Для ревматической атаки характерно экссудативное и пролиферативное воспаление соединительной ткани, богатой коллагеном. Характерно поражение многих органов, в том числе кожи, ЦHC, синовиальных оболочек и сердца. Кроме того, возможно развитие серозитов, поражение легких и почек.
Диагностические критерии
| Признаки стрептококковой инфекции | Большие критерии Джонса | Малые критерии Джонса |
|---|---|---|
| Посевы | Кардит | Лихорадка |
| Титр антистрептолизина О | Полиартрит | Артралгия |
| АнтиДНКаза В | Хорея Сиденгама | Повышение СОЭ или С-реактивного белка |
| Другие антистрептококковые антититела | Подкожные узелки | Удлинение интервала PQ |
| Стрептококковые антигены | Кольцевидная эритема | |
| Диагноз ревматизма ставят, если подтверждена предшествовавшая инфекция, вызванная Streptococcus pyogenes, одним из указанных методов и выполнены два больших или один большой и два малых критерия Джонса. | ||
Критерии Джонса, модифицированные в 2002 г , разработаны для диагностики ревматизма при первой ревматической атаке. Диагноз ревматизма ставится при выявлении инфекции верхних дыхательных путей, вызванной Streptococcus pyogenes, и наличии двух больших или одного большого и двух малых критериев Джонса. К большим критериям относятся полиартрит, кардит, хорея Сиденгама (малая хорея), кольцевидная эритема и подкожные узелки, к малым — лихорадка, артралгия, высокий уровень С-реактивного белка, высокая СОЭ и удлинение интервала PQ на ЭКГ.
В некоторых случаях диагноз ревматизма ставится несмотря на несоблюдение критериев Джонса, например при вялотекущем или рецидивирующем кардите или изолированной хорее Сиденгама, если другие причины исключены.
Большие критерии
Кардит
Это самое тяжелое и вместе с тем наиболее специфичное проявление ревматизма. Кардит развивается у 41—83% больных ревматизмом. Поражение может захватывать сразу эндокард, миокард и перикард (панкардит).
Проявления кардита разнообразны, он может протекать бессимптомно, а может приводить к прогрессирующей сердечной недостаточности и смерти.
Самые частые проявления — тахикардия, нарушения ритма, появление новых шумов, шум трения перикарда, кардиомегалия и сердечная недостаточность.
В острой стадии сердечная недостаточность бывает редко, если она все же развивается, то обычно из-за миокардита.
Характернее всего для ревматического кардита — вальвулит с поражением митрального и аортального клапанов.
- Митральная недостаточность — классический признак ревматического кардита. Аортальная недостаточность развивается реже и почти всегда сочетается с митральной.
- Острая митральная недостаточность проявляется систолическим шумом на верхушке, к которому может присоединяться шум Кумбса—непостоянный высокочастотный ранний диастолический шум относительного митрального стеноза. Клапаны правых отделов сердца поражаются редко.
- Поражение клапанов, выявляемое при ЭхоКГ, но не проявляющееся клинически, обычно проходит бесследно. Остается спорным вопрос о том, можно ли считать выявленную при ЭхоКГ аортальную и митральную регургитацию проявлением ревматического кардита, удовлетворяющего критериям Джонса.
Перикардит может вызвать боль в груди, шум трения перикарда и приглушение тонов сердца, однако часто он протекает бессимптомно.
Мигрирующий полиартрит
Это самое частое проявление ревматизма, но оно наименее специфично. Полиартрит возникает у 80% больных, характерно асимметричное и преходящее поражение суставов с болевым синдромом. Поражаются преимущественно крупные суставы: коленные, голеностопные, локтевые, запястные и плечевые. Чем старше больной, тем вероятнее полиартрит. При лечении салицилатами в течение 48 ч наступает заметное улучшение. Моноартрит, олигоартрит и артрит мелких суставов не характерны. Есть сообщения о поражении I плюснефалангового сустава, связок и позвоночника, особенно шейного отдела. Артрит при ревматизме протекает без последствий, без лечения он разрешается в течение 2—3 нед. В синовиальной жидкости обнаруживаются воспалительные изменения без признаков инфекции.
Хорея Сиденгама (малая хорея, пляска святого Вита)
Хорея Сиденгама — экстрапирамидное расстройство, для которого характерны непроизвольные беспорядочные движения конечностей, языка и мимической мускулатуры, мышечная гипотония и эмоциональная лабильность.
Вначале нарушается письмо, речь и ходьба. Ухудшается почерк, речь становится толчкообразной и запинающейся. Может нарушаться координация. Больные от этого очень
страдают.
Симптомы усиливаются, когда больной волнуется. Во сне гиперкинезы обычно исчезают.
Хорея Сиденгама — это позднее осложнение ревматизма, она обычно появляется через 3 мес и позже после инфекции верхних дыхательных путей. Хорея Сиденгама имеется у 30% больных и может быть единственным проявлением ревматизма. В большинстве случаев через 2—3 мес. симптомы исчезают, хотя отмечались случаи, когда они сохранялись более 2 лет.
Хорею Сиденгама важно отличать от тиков, атетоза, конверсионных расстройств, поведенческих расстройств и других гиперкинезов.
Подкожные узелки
Подкожные узелки представляют собой небольшие (0,5—2 см) плотные, безболезненные, подвижные образования, располагающиеся одиночно или группами на разгибательных поверхностях суставов (коленных, локтевых, лучезапястных), над костными выступами, сухожилиями, на тыле стопы, в затылочной области и над отростками шейных позвонков. Они отмечаются у 20% больных и сохраняются в течение нескольких дней. Кожа над узелками подвижная, нормальной окраски, без признаков воспаления.
Кольцевидная эритема
Это скоротечные, розовые, эритематозные пятна с просветлением в центре и неправильными краями.
Сыпь обычно исчезает в течение нескольких дней и не сопровождается зудом. Кольцевидная эритема — очень специфичный признак ревматизма, однако она встречается лишь у 5% больных и хорошо видна только на светлой коже. Элементы сыпи могут быть разного размера, они возникают в основном на туловище, животе, внутренних поверхностях предплечий и бедер, но не на лице. Иногда сыпь появляется под действием тепла. Кольцевидная эритема часто сочетается с кардитом.
Малые критерии
Лихорадка и артралгия — частые, но неспецифичные проявления ревматизма. Они помогают подтвердить диагноз ревматизма при наличии только одного большого критерия.
1. Лихорадка отмечается во время ревматической атаки и не имеет характерных особенностей.
2. Артралгия — это боль в одном или нескольких крупных суставах без физикальных признаков воспаления.
3. Кроме того, ревматизм может сопровождаться болью в животе, носовыми кровотечениями, острым гломерулонефритом, ревматической пневмонией, гематурией и энцефалитом. Однако эти проявления не входят в диагностические критерии.
Этиология и патогенез
Доказательство этиологической роли стрептококков группы А (Streptococcus pyogenes) в развитии ревматизма основывается на эпидемиологической связи ангины и скарлатины с ревматизмом, выявленной в 1930-е гг., обнаружении высокого уровня анти-стрептолизина О в сыворотке больных ревматизмом, а также высокой эффективности антибиотиков в профилактике ревматизма.
Ревматическую атаку вызывают не сами бактерии, а запускаемые ими иммунологические реакции. В пользу этого говорит трехнедельный перерыв между ангиной и ревматической атакой, низкая заболеваемость ревматизмом в возрасте до 5 лет, когда иммунная система еще незрелая, а также перекрестные иммунологические реакции между стрептококковыми антигенами и белками соединительной ткани.
Белок М вызывает типоспецифический иммунитет, а также обладает мошной антифагоцитарной активностью. Считается, что именно белком М обусловлена способность стрептококков вызывать ревматизм. При ревматической атаке повышается уровень антител к белку М. Некоторые варианты белка М, свойственные определенным серотипам Streptococcus pyogenes, обладают высокой иммунореактивностью и особенно часто вызывают ревматизм. Те серотипы, которые вызывают импетиго, могут приводить
к гломерулонефриту, но не к ревматизму.
При эпидемиях стрептококковой ангины ревматизм в отсутствие лечения развивается примерно у 3% заболевших. При этом повторные ревматические атаки возникают примерно у половины больных, ранее перенесших ревматизм. Вне эпидемии ревматизм после стрептококковой ангины возникает намного реже.
Эпидемиологические данные указывают на семейную и генетическую предрасположенность к ревматизму. Почти у всех больных ревматизмом обнаруживается антиген на В-лимфоцитах (D8/17), который встречается лишь у 14% населения. Кроме того, предрасположенность к ревматизму связана с HLA-DR1, HLA-DR2, HLA-DR3 и HLA-DR4. Возможно, эти генетические маркеры в будущем будут использоваться для выявления лиц, предрасположенных к ревматизму.
Дополнительные методы исследования
Диагноз ревматизма ставится клинически, поскольку все дополнительные методы исследования недостаточно надежны.
Подтвердить предшествовавшую инфекцию, вызванную Streptococcus pyogenes, можно с помощью посева, выявления антигенов и антистрептококковых антител в сыворотке.
1. Общепринятых представлений о том, какие анализы в каком порядке делать, нет. При подозрении на ревматизм обычно начинают с определения титра антистрептолизина О и взятия посевов. Остальные анализы делают в особых обстоятельствах (см. ниже).
2. Если результаты посева мазка из глотки отрицательные, антибиотики в большинстве случаев можно не назначать, особенно если вероятность ревматизма не очень велика.
3. Абсолютное повышение или нарастание титра антистрептолизина О — надежный признак недавней инфекции, вызванной Streptococcus pyogenes. Диагностическим считается двукратное нарастание титра антистрептолизина О.
4. Для более надежного выявления предшествующей стрептококковой инфекции титр антистрептолизина О определяют многократно или определяют другие антистрептококковые антитела, в частности антиДНКазу В.
5. Разработан метод агглютинации на стекле, позволяющий определять антитела сразу к нескольким стрептококковым антигенам. Хотя этот анализ технически прост, он плохо стандартизован и не очень хорошо воспроизводим, а потому не рекомендуется для окончательной диагностики предшествовавшей стрептококковой инфекции.
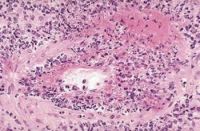
Гистологическое исследование
1. Гранулемы Ашоффа в пролиферативной стадии — патогномоничный признак ревмокардита. Они обнаруживаются в 30—40% биопсий при первой или повторных ревматических атаках. Чаще всего эти гранулемы обнаруживаются в межжелудочковой перегородке, свободной стенке левого желудочка и ушке левого предсердия.
2. К гистологическим признакам эндокардита относятся отек и клеточная инфильтрация ткани клапанов. Гиалиноз пораженного клапана приводит к образованию бугорков по краю его створок, препятствующих их нормальному смыканию. Если воспаление продолжается, происходит фиброз и обызвествление створок, что приводит к стенозу клапана.
3. Биопсия миокарда не помогает в диагностике первой ревматической атаки. Она используется для дифференциальной диагностики хронического поражения сердца в неактивной фазе ревматизма и острого ревмокардита. Поэтому биопсию миокарда проводят редко, только при подозрении на рецидивирующий ревмокардит, подтвердить который другими методами не удается.
Другие анализы крови
Как и при любом воспалительном процессе, может отмечаться лейкоцитоз, тромбоцитоз, гипохромная или нормохромная анемия.
На активность воспаления указывает уровень С-реактивного белка и СОЭ. Эти показатели неспецифичны, но их используют для контроля за активностью процесса. Во время ревматической атаки они почти всегда повышены у больных с полиартритом, но остаются на нормальном уровне при хорее Сиденгама.
Рентгенография
По рентгенограмме грудной клетки можно оценить размеры сердца, выраженность венозного застоя в малом круге.
ЭКГ и ЭхоКГ
Эти методы, особенно при сравнении с исходными данными, иногда позволяют выявить бессимптомный кардит.
На ЭКГ чаще всего обнаруживается удлинение интервала PQ и синусовая тахикардия. При миокардите может удлиняться интервал QT. При перикардите отмечаются низкая амплитуда зубцов и изменения сегмента ST в грудных отведениях.
При ЭхоКГ можно увидеть митральную и аортальную регургитацию. Обызвествление створок, хорд, сосочковых мышц указывает на хроническое, а не острое ревматическое поражение сердца.
Лечение
При подозрении на ревматизм больного лучше госпитализировать для тщательного наблюдения и обследования.
Артрит
Симптоматическое лечение противовоспалительными средствами обычно проводят в течение 3 нед.
1. Боль стихает в течение 24 ч после назначения аспирина или других салицилатов.
2. Если боль остается несмотря на лечение салицилатами, диагноз ревматизма сомнителен.
3. Рекомендуемая доза аспирина — 100 мг/кг/сут в 4—5 приемов. Хорошее противовоспалительное действие достигается при уровне салицилатов в крови 20 мг%.
4. На отравление салицилатами указывает потеря аппетита, тошнота, рвота и шум в ушах.
5. При непереносимости салицилатов используют другие НПВС. Данных о сравнительной эффективности салицилатов с другими НПВС нет, однако все эти препараты быстро устраняют жалобы.
Кардит
- Больших физических нагрузок следует избегать.
- Сердечную недостаточность лечат как обычно.
- При тяжелом поражении сердца вместо салицилатов назначают преднизон, 1—2 мг/кг/сут внутрь (максимальная доза 60 мг/сут). Ни салицилаты, ни глюкокортикоиды, по-видимому, не влияют на течение заболевания, поэтому длительность лечения определяется симптоматикой. При легком кардите лечение обычно проводят в течение месяца. Лечение продолжают до тех пор, пока сохраняются клинические или лабораторные признаки активности заболевания.
- После отмены противовоспалительных средств может возникать рецидив, протекающий обычно легко. Во избежание рецидива глюкокортикоиды отменяют постепенно. Легкие рецидивы проходят самостоятельно. При тяжелых рецидивах сначала назначают салицилаты, а если они не помогают, возобновляют прием глюкокортикоидов. Для профилактики рецидива перед снижением дозы глюкокортикоидов иногда назначают аспирин, 75 мг/кг/сут.
- Глюкокортикоиды облегчают жалобы и уменьшают тяжесть кардита, но не предотвращают поражение клапанов.
Хорея Сиденгама
Раньше считалось, что хорея Сиденгама проходит бесследно, однако сейчас стало ясно, что у некоторых больных остаются тяжелые последствия.
Некоторые специалисты рекомендуют галоперидол или вальпроат натрия. Галоперидол назначают в дозе 0,5— 1 мг/сут, затем дозу каждые 3 дня увеличивают на 0,5 мг/сут, пока не будет достигнут эффект или доза не достигнет 5 мг/сут. Эффективен также вальпроат натрия, 15—20 мг/кг/сут (внутрь или в/в).
При неэффективности указанных средств иногда используют плазмаферез, иммуноглобулин для в/в введения, резерпин и перфеназин.
Глюкокортикоиды при хорее Сиденгама неэффективны.
Профилактика
| Препарат | Дозы | Путь введения | Продолжительность |
|---|---|---|---|
| Первичная профилактика | |||
| Бензатинбензилпенициллин | 600 000 ед (вес < 27 кг) 1 200 000 ед (вес > 27 кг) |
в/м | однократно |
| Феноксиметилпенициллин (дети) | 250 мг 2—3 раза в сутки | внутрь | 10 дней |
| Феноксиметилпенициллин (подростки и взрослые) |
500 мг 2—3 раза в сутки | внутрь | 10 дней |
| При аллергии к пенициллинам | |||
| Эритромицина этилсукцинат | 40 мг/кг/сут в 2—4 приема, до 1 г/сут | внутрь | 10 дней |
| Эритромицина эстолат | 20—40 мг/кг/сут в 2—4 приема, до 1 г/сут | внутрь | 10 дней |
| Вторичная профилактика | |||
| Бензатинбензилпенициллин | 1 200 000 ед | в/м | каждые 3—4 нед |
| или | |||
| Феноксиметилпенициллин | 250 мг | внутрь | 2 раза в сутки |
| или | |||
| Сульфадиазин | 0,5 г (вес < 27 кг) 1,0 г (вес >27 кг) |
внутрь | 1 раз в сутки |
| При аллергии к пенициллинам и сульфадиазину | |||
| эритромицин | 250 мг | внутрь | 2 раза в сутки |
Первичная профилактика
Наибольшее значение имеет ликвидация стрептококковой инфекции, поскольку это предотвращает повторный контакт иммунной системы со стрептококковыми антигенами. Однако из-за высокой распространенности носительства полностью ликвидировать Streptococcus pyogenes невозможно.
1. Лечение надо начинать рано, поскольку это уменьшает риск осложнений и сокращает период заразности. Показано, что антибиотики предотвращают ревматизм при назначении даже на 9-й день от начала стрептококковой ангины.
2. Пенициллины — препараты выбора, поскольку они обладают узким спектром действия, их эффективность проверена временем и они дешевы.
Наилучшие результаты дает однократная в/м инъекция бензатинбензилпенициллина. В/м введение предпочтительно у больных, которые вряд ли полностью пройдут 10-дневный курс лечения, а также при ревматизме в личном или семейном анамнезе. Введение этого препарата болезненно; прокаинбензилпенициллин переносится лучше.
По сравнению с в/м введением прием препаратов внутрь обладает рядом недостатков, к которым относятся риск нарушения режима лечения из-за его длительности, более сложная схема лечения, возможность лекарственных взаимодействий и, главное, социально-экономические факторы. Препарат выбора — феноксиметилпенициллин. Пенициллины более широкого спектра действия, например амоксициллин, здесь не имеют никаких преимуществ.
Лечение при аллергии к пенициллинам
Можно назначить эритромицин внутрь на 10 сут, максимальная доза — 1 г/сут.
Хотя в США это редкость, в других странах были выделены штаммы, устойчивые к эритромицину. Новые макролиды, например азитромицин, назначают на более короткий срок (5 сут), они дают меньше побочных реакций со стороны ЖКТ и могут использоваться в качестве препаратов второго ряда для лечения стрептококковой ангины у больных старше 16 лет. Азитромицин назначают в дозе 500 мг в 1-й день, а затем по 250 мг/сут в течение 4 дней.
Еще один вариант лечения при аллергии к пенициллинам — цефалоспорины для приема внутрь в течение 10 дней. Лучше использовать цефалоспорины первого поколения с узким спектром действия (цефадроксил, цефалексин), а не препараты более широкого спектра действия (цефаклор, цефуроксим, цефиксим или цефподоксим). В некоторых работах было показано, что в отношении Streptococcus pyogenes цефалоспорины внутрь в течение 10 дней эффективнее феноксиметилпеницилина внутрь в течение 10 дней и что некоторые цефалоспорины внутрь в течение 5 дней сравнимы по эффективности с феноксиметилпенициллином внутрь в течение 10 дней.
Сульфаниламиды и триметоприм неэффективны — они не дают излечения инфекции при стрептококковой ангине.
Тетрациклин не используют из-за распространенности устойчивых к нему возбудителей.
Вторичная профилактика
Профилактику начинают сразу, как только установлен диагноз ревматизма, тем более что рецидивы могут протекать бессимптомно.
Бензатинбензилпенициллин назначают в/м в дозе 600 000 ед (при весе до 27 кг) или 1 200 000 ед (при весе более 27 кг) каждые 4 нед. При высоком риске повторных атак, а также при неблагоприятной эпидемиологической обстановке препарат вводят каждые 3 нед.
Продолжительность профилактики определяют индивидуально.
При кардите, но в отсутствие поражения клапанов профилактику проводят в течение 10 лет или даже дольше.
При ревматических пороках сердца профилактику ревматизма проводят пожизненно.
Эффективность препаратов для приема внутрь в профилактике ревматизма зависит от того, насколько хорошо больной понимает цель их приема и насколько тщательно соблюдает назначения. Препараты для приема внутрь лучше подходят больным с низким риском повторных ревматических атак. Некоторые врачи переходят на препараты для приема внутрь в позднем подростковом или молодом возрасте, если ревматических атак не было в течение 5 лет.
Препарат выбора для приема внутрь — феноксиметилпенициллин.
При аллергии к пенициллинам можно использовать сульфадиазин или эритромицин.
Следует понимать, что даже при тщательном выполнении рекомендаций риск повторных атак выше при приеме препаратов внутрь, чем при их в/м введении.
| Группы больных | Продолжительность профилактики |
|---|---|
| Ревматизм с кардитом и клапанными пороками | Не менее 10 лет после последней атаки, как минимум до 40 лет. Может потребоваться пожизненная профилактика |
| Ревматизм с кардитом, но без клапанных пороков | До достижения зрелого возраста, но не менее 10 лет |
| Ревматизм без кардита | До достижения 21 года, но не менее 5 лет |
Профилактика инфекционного эндокардита
Помимо антибиотиков, назначаемых для профилактики повторных ревматических атак, больным с ревматическими пороками сердца рекомендуется кратковременная антибиотикотерапия перед некоторыми хирургическими и зубоврачебными вмешательствами.
В отсутствие поражения клапанов профилактика инфекционного эндокардита не нужна.
 Литература:
Литература:
1. Б.Гриффин, Э.Тополь «Кардиология» Москва,. 2008


