 Артериальный проток закрывается за счет сокращения его гладкомышечной стенки. У доношенных детей это происходит в пределах 10—15 ч после рождения; однако необратимая облитерация протока происходит позже, иногда после третьей недели жизни. Поскольку снижение легочного сосудистого сопротивления происходит сразу, как только расправляются легкие, в первые 10—15 ч жизни через открытый артериальный проток может происходить сброс крови слева направо, сопровождающийся шумом.
Артериальный проток закрывается за счет сокращения его гладкомышечной стенки. У доношенных детей это происходит в пределах 10—15 ч после рождения; однако необратимая облитерация протока происходит позже, иногда после третьей недели жизни. Поскольку снижение легочного сосудистого сопротивления происходит сразу, как только расправляются легкие, в первые 10—15 ч жизни через открытый артериальный проток может происходить сброс крови слева направо, сопровождающийся шумом.
Содержание:
Этиология, клиника, дифференциальный диагноз и лечение
Открытый артериальный проток у недоношенных
Этиология открытого артериального протока
Открытый артериальный проток, проявляющийся теми или иными симптомами, наблюдается у 30—40% недоношенных с весом при рождении менее 1 750 г. Причина того, что артериальный проток у недоношенных не закрывается, — его неспособность реагировать на увеличение Р02 и снижение уровней простагландинов в крови. У доношенных открытый артериальный проток встречается намного чаще в высокогорье, чем на уровне моря. Это обусловлено более низким Р02 в атмосферном воздухе на большой высоте. За исключением высокогорья, открытый артериальный проток у доношенных и иногда у недоношенных обычно вызван патологией самого протока. В большинстве случаев причина не известна, но считается, что важную роль играет наследственность, поскольку распространение этого порока хорошо описывается полигенным наследованием. Кроме того, открытый артериальный проток очень часто бывает после краснухи в I триместре беременности, при этом вирус удалось выделить из ткани самого артериального протока.
Клиническая картина у доношенных
Диагноз открытого артериального протока проще поставить у доношенных и детей старше I года, чем у недоношенных грудных детей. У детей грудного возраста и старше кровь постоянно течет из аорты в легочный ствол через артериальный проток, при этом слышен постоянный, рокочущий, машинный шум, обычно с позднесистолическим усилением (см. рис.). 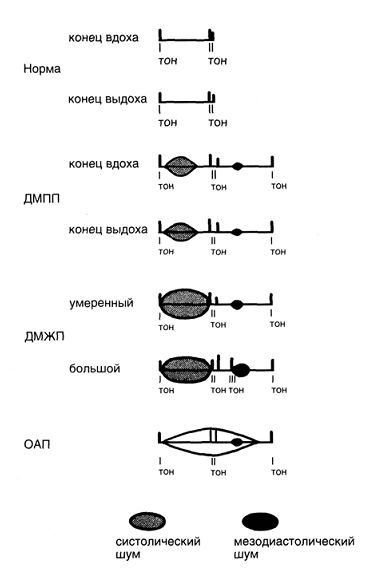
Рисунок 1. Аускультативные признаки дефекта межпредсердной перегородки (ДМПП), дефекта межжелудочковой перегородки (ДМЖП) и открытого артериального протока (ОАП). При открытом артериальном протоке шум начинается сразу после I тона, постоянный (то есть переходит из систолы в диастолу), достигает максимума ко II тону, а в диастолу постепенно исчезает.
Лучше всего он слышен в левой подключичной ямке. Если сброс крови незначителен, шум может быть единственным его проявлением. При большом сбросе крови слева направо возрастает выброс левого желудочка и его ударный объем, что проявляется скорым пульсом и усиленным верхушечным толчком. Диастолическая утечка через аортолегочное сообщение и обычно возникающая периферическая вазодилатация приводят к снижению диастолического АД и скачущему пульсу. Увеличение левых отделов сердца из-за нагрузки объемом выявляется при рентгенографии и ЭКГ. Из-за высокого выброса левого желудочка расширяется аорта. Усиленный легочный рисунок при рентгенографии отражает повышенный легочный кровоток. При легочной гипертензии появляются симптомы перегрузки давлением правого желудочка — сердечный толчок снизу у левого края грудины и громкий легочный компонент II тона.
Дифференциальный диагноз
У недоношенных, особенно с весом при рождении меньше 1 000 г, вышеописанные признаки практически всегда указывают на открытый артериальный проток. У более крупных недоношенных и доношенных грудных детей по клинической картине открытый артериальный проток нельзя отличить от таких пороков, как дефект аортолегочной перегородки, общий артериальный ствол, дефект межжелудочковой перегородки с аортальной недостаточностью и артериовенозный свищ. Наибольшие диагностические трудности возникают при тяжелой сердечной недостаточности со значительным снижением сердечного выброса, поскольку при этом могут отсутствовать такие классические симптомы, как скачущий пульс, рокочущий постоянный шум и усиление верхушечного толчка. После компенсации левожелудочковой недостаточности эти симптомы появляются вновь. Диагноз позволяет поставить ЭхоКГ.
Лечение и прогноз
У доношенных открытый артериальный проток закрывается намного реже, чем у недоношенных. Начинают медикаментозное лечение, а в дальнейшем при необходимости — хирургическое. Даже в отсутствие сердечной недостаточности есть два довода в пользу закрытия протока. У грудных детей большой сброс крови приводит к выраженной легочной гипертензии и поражению сосудов легких, что требует закрытия протока до 6—8 мес. У более старших детей с небольшим сбросом открытый артериальный проток повышает риск инфекционного эндокардита. При диаметре артериального протока менее 5 мм проводят его эмболизацию проволочной спиралью. При большем диаметре требуется хирургическая коррекция с торакотомией; эта операция достаточно безопасна. Недавно закрытие артериального протока стали делать торакоскопически.
Открытый артериальный проток у недоношенных
У плода артериальный проток обеспечивает кровоток в обход заполненных жидкостью легких в нисходящую аорту и к плаценте. У доношенных после рождения происходит сокращение и морфологическая перестройка артериального протока, вследствие чего он закрывается. У недоношенных артериальный проток часто остается открытым. Клинические проявления открытого артериального протока зависят от величины сброса слева направо через него и вызванных этим изменений в кровоснабжении легких, почек и ЖКТ.
Закрытие артериального протока
Закрытие артериального протока происходит благодаря нарушению равновесия между сокращающими и расслабляющими факторами. В норме артериальный проток у плода имеет собственный тонус. После рождения закрытию протока способствует повышение Ра02- Механизм действия кислорода на тонус протока не известен. В артериальном протоке образуется несколько сосудорасширяющих факторов, которые противодействуют его собственному тонусу и вазоконстрикторному влиянию кислорода К ним относятся простагландины, особенно простагландин Е2, которые играют ключевую роль в поддержании протока открытым у плода и новорожденного. Ингибиторы циклооксигеназы нарушают образование простагландинов и тем самым способствуют закрытию протока. В артериальном протоке экспрессируются обе изоформы цикглооксигеназы (циклооксигеназа-1 и циклооксигеназа-2); закрытие артериального протока вызывают как неселективные, так и селективные ингибиторы циклооксигеназы. Кроме того, в артериальном протоке образуется окись азота (NO); конкурентные ингибиторы NO-синтазы у новорожденных вызывают сокращение протока. После рождения Ра02 возрастает, уровень простагландина Е2 в крови снижается, а давление в просвете протока падает из-за снижения легочного сосудистого сопротивления. Все это вместе ведет к закрытию протока у доношенных новорожденных.
Незрелый артериальный проток после рождения сокращается хуже; у глубоко недоношенных (менее 28 нед) собственный тонус протока снижен. Кроме того, у них повышена чувствительность протока к простагландину Е2 и NO. Чем определяется чувствительность артериального протока к этим местным сосудорасширяющим факторам, не ясно. Известно, что прием глюкокортикоидов во время беременности уменьшает чувствительность артериального протока к простагландину Е2 и за счет этого повышает частоту открытого артериального протока.
У доношенных сокращение протока вызывает гипоксию его медии. Гипоксия подавляет образование простагландина Е2 и NO и способствует морфологической перестройке протока, ведущей к облитерации его просвета; все это делает закрытие протока необратимым. У недоношенных артериальный проток в течение многих дней после рождения часто остается открытым. Но даже после закрытия протока гипоксии его стенки и морфологической облитерации часто не происходит, поэтому в последующем он может открываться вновь.
Гемодинамика и поражение легких
У недоношенных открытый артериальный проток сбрасывает кровь из аорты в легочные артерии (слева направо). Гемодинамические нарушения зависят от величины сброса и реакции на него сердца и легких. Сердечный выброс у недоношенных может возрастать очень сильно, при этом даже при фракции сброса, равной 50%, левый желудочек может поддерживать достаточный системный кровоток. При фракции сброса больше 50% системный кровоток начинает снижаться, несмотря на увеличение выброса левого желудочка. Последнее происходит из-за увеличения ударного объема, который возрастает как за счет уменьшения постнагрузки, так и за счет увеличения преднагрузки. В ответ на сброс крови слева направо через открытый артериальный проток выброс левого желудочка значительно возрастает, однако при этом происходит существенное перераспределение системного кровотока. Оно происходит даже при небольшом сбросе. В первую очередь страдает кровоснабжение кожи, костей и скелетных мышц, затем ЖКТ и почек. Кровоснабжение этих органов страдает из-за снижения среднего АД (за счет низкого диастолического АД), а также из-за местной вазоконстрикции. Значительное снижение кровотока в этих органах может происходить еще до появления признаков левожелудочковой недостаточности. Это лежит в основе таких осложнений открытого артериального протока, как нарушения пищеварения (вплоть до некротического энтероколита) и снижение скорости клубочковой фильтрации, которое приводит к олигурии и почечной недостаточности.
Сброс крови слева направо через открытый артериальный проток у недоношенных усиливается при некоторых лечебных вмешательствах. Так, лечение сурфактантом увеличивает сброс за счет снижения легочного сосудистого сопротивления при расправлении легких. Избыточное введение жидкости чревато осложнениями. При большом диаметре открытого артериального протока микроциркуляторное русло легких подвергается воздействию усиленного легочного кровотока под высоким давлением. Резкое увеличение сброса через открытый артериальный проток может приводить к легочному кровотечению. Поскольку при болезни гиалиновых мембран онкотическое давление плазмы часто бывает снижено, а проницаемость капилляров повышена, любое увеличение давления в легочном микроциркуляторном русле приводит к выходу жидкости в интерстициальную ткань легких и альвеолы. Возникающее при этом снижение податливости легких требует вентиляции газовыми смесями с высокой FiO2 и под повышенным давлением; возможно, именно поэтому открытый артериальный проток повышает риск развития в последующем хронических заболеваний легких.
У недоношенных с открытым артериальным протоком устанавливается очень тонкое равновесие между пропотеванием жидкости из легочных капилляров и ее реабсорбцией в лимфатические сосуды легких. Если артериальный проток закрывается в течение 72 ч после рождения, это равновесие обычно не нарушается. Однако если проток закрывается позже, а также нарушается лимфоотток (например, при интерстициальной эмфиземе легких или пневмосклерозе), возрастает риск отека легких. Снижение податливости и отек легких и при открытом артериальном протоке обычно развиваются на 5—10-е сутки после рождения. После закрытия протока податливость легких восстанавливается.
Диагностика
ЭхоКГ с цветным допплеровским исследованием позволяет поставить диагноз и оценить величину и направление кровотока через открытый артериальный проток. При большом сбросе крови слева направо через открытый артериальный проток в нисходящей аорте часто регистрируется обратный диастолический кровоток, тогда как в норме направление кровотока в нисходящей аорте в систолу и диастолу одинаково.
Риск осложнений зависит не только от величины сброса крови, но и от длительности его существования и компенсаторных возможностей организма. Так, сброс постоянной величины через открытый артериальный проток может никак не проявляться в первые 24 ч после рождения, однако при существовании в течение нескольких суток может приводить к тяжелым дыхательным нарушениям и сердечной недостаточности.
Клинические симптомы заболевания обычно запаздывают по сравнению с эхокардиографическими признаками, однако именно они в большей мере определяют прогноз. Некоторые симптомы специфичны для открытого артериального протока, например постоянный шум и усиленный верхушечный толчок, однако они бывают не всегда; другие симптомы, например дыхательная недостаточность, более чувствительны, но при этом неспецифичны. Тахикардия — ненадежный признак открытого артериального протока у недоношенных. Показано, что на высокий риск осложнений открытого артериального протока указывают следующие симптомы: систолический шум, усиление верхушечного толчка, скачущий пульс, большое пульсовое давление и дыхательные нарушения. ЭКГ и рентгенография грудной клетки для диагностики большого значения не имеют. Даже при большом сбросе крови слева направо кардиомегалии и усиления легочного сосудистого рисунка может не быть.
Распространенность
Функциональное закрытие артериального протока, по данным ЭхоКГ, происходит у 50% доношенных за первые 24 ч жизни, у 90% за первые 48 ч и у 100% за 72 ч. У недоношенных закрытие протока происходит медленнее, однако в отсутствие другой патологии полное закрытие обычно происходит в течение 4 сут после рождения. Закрытие протока задерживается при болезни гиалиновых мембран. У недоношенных с тяжелой болезнью гиалиновых мембран артериальный проток закрывается позже 4-х суток у 11 % при гестационном возрасте более 30 нед и у 65% при гестационном возрасте менее 30 нед. Риск открытого артериального протока повышается при перинатальной асфиксии и избыточном введении жидкости в первые дни жизни. Лечение сурфактантом способствует более раннему появлению симптомов открытого артериального протока, поскольку сурфактант улучшает вентиляцию и снижает легочное сосудистое сопротивление.
Лечение
В некоторых клиниках придерживаются консервативной тактики, которая заключается в ограничении приема жидкости, назначении диуретиков и сердечных гликозидов. Хотя избыточное введение жидкости повышает риск открытого артериального протока, ее Ограничение вряд ли способствует его закрытию. Кроме того, ограничение жидкости в сочетании с приемом диуретиков часто приводит к электролитным нарушениям и обезвоживанию, а также голоданию и, вследствие этого, задержке роста. Сердечные гликозиды при открытом артериальном протоке бесполезны, поскольку сократимость миокарда и так повышена. При открытом артериальном протоке оказалась эффективна ИВЛ с положительным давлением в конце выдоха. Увеличение давления в конце выдоха снижает величину сброса слева направо через артериальный проток и повышает эффективный сердечный выброс. Величина сброса увеличивается при анемии, так как из-за снижения вязкости крови падает легочное сосудистое сопротивление. Повышение гематокрита при переливании крови уменьшает сброс крови через артериальный проток и улучшает оксигенацию органов.
При клинически значимом открытом артериальном протоке у недоношенных его перевязку можно произвести прямо в отделении интенсивной терапии. В опытных руках эта операция сопровождается малым числом осложнений и очень низкой летальностью. Применение индометацина часто позволяет избежать операции. Его эффективность и безопасность хорошо изучены, он сравним с хирургическим лечением по влиянию на частоту таких осложнений, как бронхолегочная дисплазия, некротический энтероколит и нарушения пищеварения. Индометацин вытесняет хирургическое лечение открытого артериального протока, несмотря на то что остаются вопросы относительно его побочного действия (снижение мезентериального, почечного и мозгового кровотока), доз, времени введения и сроков лечения. Схемы лечения довольно сильно различаются. В таблице приведена одна из эффективных схем.
| Вес ребенка и возраст, в котором начинают лечение | Доза, мг/кг в/в* | ||||
|---|---|---|---|---|---|
| Время после первого введения, ч | |||||
| 0 | 12 | 24 | 36 | 48 | |
| Вес< 1 200 г | |||||
| < 24 ч | 0,2 | 0,1 | 0,1 | ||
| > 48ч | 0,2 | 0,1 | 0,1 | ||
| Вес > 1 200 г | |||||
| > 48ч | 0,2 | 0,2 | 0,2 | ||
* Индометацин обычно вводится в/в (ни в косм случае не внутриартериально) в течение 20—30 мин, введение повторяют трехкратно.
Тяжелые побочные реакции при указанных дозах возникают редко. Однако олигурия и гипонатриемия разведения развиваются довольно часто и иногда требуют прекращения лечения. Еще одно осложнение — перфорация кишечника, обычно в дистальном отделе подвздошной кишки; ее риск возрастает при одновременном лечении глюкокортикоидами. Влияние индометацина на риск некротического энтероколита остается неясным.
Индометацин противопоказан при некротическом энтероколите, почечной недостаточности (креатинин сыворотки более 1,6 мг%), выраженной олигурии (диурез менее 1 мл/кг/ч), геморрагических диатезах и тромбоцитопении (менее 50 000 мкл-1).Внутричерепные кровоизлияния — не противопоказание к индометацину, поскольку он, по-видимому, не увеличивает их размер. Успех лечения индометацином в значительной мере зависит от возраста. Со временем эффективность индометацина снижается, поскольку участие простагландинов в поддержании протока открытым, очень большое в первые дни жизни, в дальнейшем уменьшается. Несмотря на то что индометацин наиболее эффективен в первые 24—48 ч после рождения, необходимость применения его в эти сроки не определена. У недоношенных до 32 нед с тяжелой болезнью гиалиновых мембран открытый артериальный проток в первые 24 ч после рождения обнаруживается при ЭхоКГ в 90% случаев, тем не менее только у 40% из них в дальнейшем появятся проявления сброса крови слева направо, требующие лечения. Получается, что, если начинать лечение в ранние сроки, 60% этих детей получат индометацин без необходимости, а у некоторых из них индометацин вызовет осложнения. Таким образом, раннее лечение станет оправданным только тогда, когда будет показано, что оно значительно улучшает прогноз.
Профилактическое назначение индометацина может снижать риск клинически явного открытого артериального протока, однако, по-видимому, оно не снижает риска легочных осложнений и некротического энтероколита по сравнению с выжидательной тактикой, когда лечение начинают только при появлении симптомов (примерно на 3-й сутки).
Ибупрофен, другой неселективный ингибитор циклооксигеназы, возможно, вызывает более редкие и менее тяжелые побочные реакции по сравнению с индометацином. Однако его пока не сравнивали с индометацином при открытом артериальном протоке у недоношенных с экстремально низким весом при рождении.
Литература
"Детская кардиология" под ред. Дж. Хоффмана, Москва 2006


