В течение многих лет катетеризация легочной артерии считалась неотъемлемой частью кардиологического обследования, а полученные при ней данные легли в основу современных представлений о гемодинамике. Недавно, однако, выяснилось, что столь широкое применение метода нецелесообразно, поскольку не влияет на прогноз. Тем не менее катетеризация легочной артерии остается эталонным диагностическим методом при тяжелых нарушениях гемодинамики.
В течение многих лет катетеризация легочной артерии считалась неотъемлемой частью кардиологического обследования, а полученные при ней данные легли в основу современных представлений о гемодинамике. Недавно, однако, выяснилось, что столь широкое применение метода нецелесообразно, поскольку не влияет на прогноз. Тем не менее катетеризация легочной артерии остается эталонным диагностическим методом при тяжелых нарушениях гемодинамики.
Содержание:
Показания, противопоказания, методика
Кривые давления, возможные ошибки, сердечный выброс
Параметры гемодинамики при различных состояниях
Формулы для оценки гемодинамики
Показания
- Инфаркт миокарда, сопровождающийся артериальной гипотонией, сердечной недостаточностью, синусовой тахикардией, а также такими осложнениями, как инфаркт правого желудочка, разрыв межжелудочковой перегородки, тампонада сердца и острая митральная недостаточность
- Распознавание гипо- и гиперволемии, если данные физикального исследования неубедительны
- Тяжелая левожелудочковая недостаточность: для контроля за лечением инотропными средствами, диуретиками и препаратами, снижающим и постнагрузку
- Шок: дифференциальный диагноз между кардиогенным, септическим и гиповолемическим шоком
- Тампонада сердца. Наиболее надежный метод диагностики тампонады сердца — ЭхоКГ, но если она недоступна или высока вероятность рецидива, имеет смысл катетеризировать правые отделы сердца
- Дифференциальный диагноз между констриктивным перикардитом и рестриктивной кардиомиопатией
- Тяжелая легочная гипертензия
- Периоперационный мониторинг гемодинамики при высоком риске сердечно-сосудистых осложнений
- РДСВ. Катетеризация правых отделов сердца используется для мониторинга сердечного выброса при ИВЛ с ПДКВ.
Противопоказания
Абсолютных противопоказаний к катетеризации правых отделов сердца нет. Относительные противопоказания: нарушения свертываемости крови (MHO выше 2,0) и тромбоцитопения (число тромбоцитов ниже 20 000 — 50 000 мкл-1). Относительным противопоказанием также служит блокада левой ножки пучка Гиса, поскольку катетеризация может вызвать блокаду правой ножки пучка Гиса. В этих случаях наготове должен быть временный кардиостимулятор.
Методика
Установка проводникового катетера
Получают письменное согласие больного, сообщают ему о возможных осложнениях .
| Катетеризация центральной вены | Катетеризация легочной артерии | Сам катетер |
|---|---|---|
| Пункция артерии | Аритмии (желудочковые экстрасистолы, желудочковая тахикардия, фибрилляция желудочков), полная АВ-блокада, блокада правой ножки пучка Гиса | Тромбоз катетера |
| Пневмоторакс | Запутывание катетера | Разрыв легочной артерии |
| Повреждение нервов | Повреждение клапанов сердца | Инфицирование легочной артерии |
| Синдром Горнера | Перфорация легочной артерии | Инфицирование катетера |
| Разрыв баллончика |
Больной должен быть укрыт с головы до пят. Область пункции обрабатывают антисептиком. При выборе вены учитывают возможность ее компрессии в случае кровотечения. Лучший, хотя и не единственный, выбор — внутренняя яремная вена.
Катетеризация внутренней яремной вены
Катетеризация внутренней яремной вены имеет сразу несколько преимуществ, среди которых — возможность компрессии и минимальный риск пневмоторакса. К недостаткам относится возможность пункции сонной артерии и неудобство для больного. Внутреннюю яремную вену пунктируют через центральный или задний доступ. При прочих равных условиях пунктируют правую внутреннюю яремную вену, поскольку катетер из нее идет по прямой в правое предсердие. Пунктировать внутреннюю яремную вену удобнее в положении Тренделенбурга.
При центральном доступе ориентиром служит треугольник, образованный головками грудино-ключично-сосцевидной мышцы и ключицей.
Во время пункции один палец лежит на сонной артерии, слегка отодвигая ее медиально. Иглу вводят в верхушку треугольника пол углом 45 градусов к коже и по направлению к ипсилатеральному соску. Вена обычно лежит на расстоянии 3—5 см от кожи. Сначала вену находят тонкой иглой (20 G) и лишь после этого по той же траектории вводят толстую иглу (16 G). Если вену найти не удалось или отсутствуют анатомические ориентиры, пункцию можно сделать под контролем УЗИ. Чтобы анатомические ориентиры стали заметнее, больного просят слегка приподнять голову, в то время как врач удерживает ее рукой. Если все это не помогает, пунктируют другую вену. После того как вена пунктирована, через иглу вводят проводник, а по нему катетер Этот метод наименее травматичен. Если при введении проводника ощущается сопротивление, вводить его нельзя. Если при введении проводника возникают сложности, его вынимают и шприцем аспирируют кровь из иглы, чтобы убедиться в том, что она находится в вене.
При заднем доступе ориентиром служит наружная яремная вена: иглу вводят на 1 см выше места ее пересечения с латеральным краем грудино-ключично-сосцевидной мышцы и направляют к рукоятке грудины. При другом варианте заднего доступа иглу вводят у латерального края грудино-ключично-сосцевидной мышцы на два пальца выше ключицы. При заднем доступе намного ниже риск пункции сонной артерии.
Катетеризация подключичной вены
Катетеризация подключичной вены технически проще и причиняет меньше неудобств больному. Однако она сопряжена с риском пневмоторакса и пункции подключичной артерии, особенно у больных, находящихся на ИВЛ, и при ХОБЛ. Игла должна входить в вену на уровне прикрепления ключичной головки грудино-ключично-сосцевидной мышцы, где подключичная вена располагается прямо под ключицей. Под веной проходит передняя лестничная мышца, а за ней — подключичная артерия, которая прилегает к легкому. Чтобы лучше обозначить анатомические ориентиры и отодвинуть вену от плевры, между лопатками кладут свернутое полотенце. Чаще всего используют подключичный доступ, реже — надключичный.
При подключичном доступе иглу вводят у нижнего края ключицы примерно на 1 см латеральнее места прикрепления грудино-ключично-сосцевидной мышцы и направляют горизонтально, почти параллельно ключице.
При надключичном доступе вену пунктируют сверху. Иглу вводят в угол, образованный ключичной головкой грудино-ключично-сосцевидной мышцы и ключицей под наклоном 45°. Вена располагается не глубже 2 см от кожи. Если есть сомнения, какой сосуд пунктирован — артерия или вена, то, перед тем как вводить проводник и расширитель, измеряют давление в сосуде или газы крови.
Катетеризация бедренной вены
Катетеризация бедренной вены имеет следующие достоинства: техническая простота, возможность компрессии, отсутствие риска пневмоторакса. Основные недостатки: больной вынужден лежать, риск инфекции и тромбоза, трудности при манипуляциях с катетером Свана—Ганца, возможность случайной пункции бедренной артерии. Сначала нащупывают бедренную артерию на уровне паховой связки. Бедренную вену пунктируют на 2 см медиальнее и на 2 см ниже. Иногда бедренная вена лежит ближе к артерии. Перед пункцией больного просят натужиться.
В редких случаях прибегают к венесекции, обычно для этого используют правую медиальную подкожную вену руки или правую локтевую вену. Локтевую вену используют только в том случае, если все остальные вены катетеризировать не удалось.
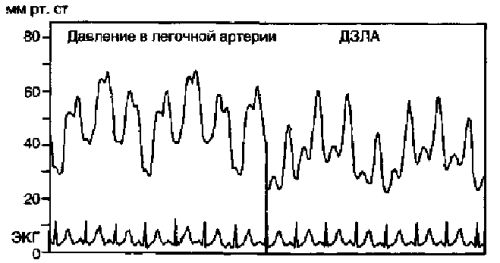
Катетеризация легочной артерии
После того как проводниковый катетер установлен в центральной вене, через него вводят катетер Свана—Ганца. Перед этим промывают каналы, проверяют баллончик, калибруют датчик давления. Катетер Свана—Ганца продевают через стерильный рукав и затем проводят через центральный венозный катетер под контролем рентгеноскопии или кривых давления. Если при проведении катетера возникает затруднение, ни в коем случае не следует применять силу, а надо убедиться, что катетер в центральной вене проходим и стоит правильно.
При появлении на мониторе давления кривой, характерной для правого предсердия, или после введения катетера Свана—Ганца на 15—20 см раздувают баллончик и продвигают катетер дальше — через трехстворчатый клапан. На мониторе должна сначала появиться кривая, характерная для правого желудочка, затем — для легочной артерии и в конце концов — кривая давления заклинивания легочной артерии (ДЗЛА). При прохождении кончика катетера через правый желудочек нередко возникают желудочковые экстрасистолы. Кривая давления в легочной артерии обычно появляется при введении катетера Свана—Ганца на 50—55 см при катетеризации подключичной и внутренней яремной вены и на 65—70 см при катетеризации бедренной вены и вен руки. После появления кривой ДЗЛА баллончик сдувают, а затем вновь вводят в него 1,5 мл воздуха. Если кривая ДЗЛА сохраняется после сдувания баллончика или появляется вновь при введении в него менее 1,5 мл воздуха, это значит, что катетер Свана—Ганца продвинут слишком глубоко и его надо подтянуть. Раздувать баллончик всегда следует под контролем кривой давления, поскольку это позволяет сразу же обнаружить слишком глубокое расположение катетера. Разрыв мелкой ветви легочной артерии и инфаркт легкого почти всегда бывает вызван перераздуванием баллончика, расположенного дистальнее точки заклинивания. ДЗЛА измеряют в конце выдоха.
Манипулировать катетером Свана—Ганца удобнее всего, если он введен через правую внутреннюю яремную или одну из подключичных вен. Из бедренной вены манипулировать катетером сложнее и часто приходится прибегать к рентгеноскопии или использовать специальный S-образный катетер Свана—Ганца для бедренного доступа. Рентгеноскопию при катетеризации легочной артерии проводят в передней прямой проекции; под контролем рентгеноскопии не только проводят катетер Свана—Ганца в легочную артерию, но и раздувают баллончик. После установки катетера делают обзорную рентгенографию грудной клетки, чтобы убедиться в правильном положении катетера и исключить пневмоторакс. Катетеризация легочной артерии может быть затруднена при низком сердечном выбросе, тяжелой трикуспидальной недостаточности, легочной гипертензии, дилатации правого предсердия и правого желудочка.
Катетер легче продвигается на глубоком вдохе. В трудных случаях в дистальный канал катетера вводят проводник 0,021 F. Катетер приобретает жесткость, и манипулировать им становится легче. На свободный конец проводника накладывают зажим, чтобы не потерять проводник в вене. Катетеризацию легочной артерии через бедренную вену рекомендуется проводить с использованием проводника и под контролем рентгеноскопии.
| Трудности | Возможные причины и их устранение |
|---|---|
| Аритмии | Возможно, катетер находится в выносящем тракте правого желудочка. Надо подтянуть катетер или, наоборот, продвинуть его |
| Кривая ДЗЛА не регистрируется | Кончик катетера находится слишком проксимально, разорвался баллончик, катетер скрутился в правом желудочке. Необходима рентгеноскопия |
| Кривая ДЗЛА регистрируется постоянно | Баллончик раздут, или катетер расположен слишком дистально |
| Кривая давления регистрируется неправильно | Катетер упирается в стенку сосуда или находится слишком дистально |
| Кривая давления уплощена | Перегиб катетера, воздух или тромб в просвете катетера, катетер упирается в стенку сосуда. Надо промыть или поменять катетер |
| Неправильное измерение давления | Датчик не откалиброван, изменилось положение больного или положение катетера |
Кривые давления
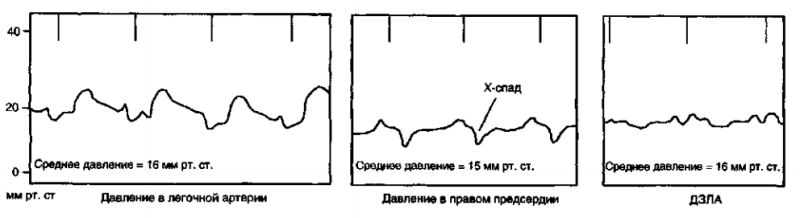
Правое предсердие
Сразу после зубца Р на ЭКГ на кривой давления в правом предсердии появляется волна А, соответствующая систоле предсердий.
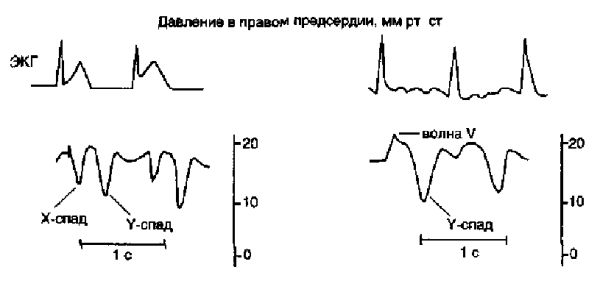
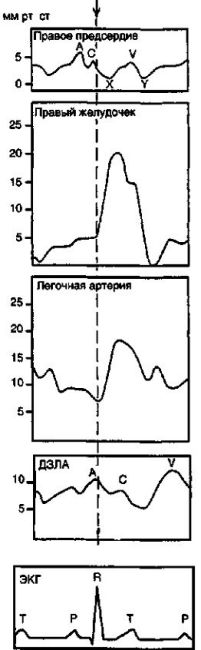 Расслабление предсердий отражается в виде Х-спада. Закрытие трехстворчатого клапана отражается на линии Х-спада в виде небольшого повышения давления — волны С. Интервал между волнами А и С на кривой давления соответствует интервалу PQ на ЭКГ. Волна V возникает ближе к концу зубца Т и соответствует наполнению предсердия. Наконец, Y-спад отражает отток крови из предсердия в желудочек после открытия трехстворчатого клапана. В норме волна А больше волны V.
Расслабление предсердий отражается в виде Х-спада. Закрытие трехстворчатого клапана отражается на линии Х-спада в виде небольшого повышения давления — волны С. Интервал между волнами А и С на кривой давления соответствует интервалу PQ на ЭКГ. Волна V возникает ближе к концу зубца Т и соответствует наполнению предсердия. Наконец, Y-спад отражает отток крови из предсердия в желудочек после открытия трехстворчатого клапана. В норме волна А больше волны V.
Правый желудочек
Систола правого желудочка следует за комплексом QRS. Затем происходит расслабление желудочка, давление при этом снижается. После этого идет наполнение правого желудочка, систола предсердий отображается в виде небольшой волны А, возникающей сразу после зубца Р прямо перед комплексом QRS. В правом желудочке измеряют конечно-диастолическое давление (сразу после волны А) и максимальное систолическое давление.
Легочная артерия
Сразу за комплексом QRS возникает волна, соответствующая систоле правого желудочка. Затем, в диастолу, происходит спад давления. Зазубрина на этом спаде обусловлена закрытием клапана легочной артерии. Записывают систолическое (максимальное), конечно-диастолическое (минимальное) и среднее давление в легочной артерии.
ДЗЛА
ДЗЛА соответствует давлению в левом предсердии. Кривая ДЗЛА напоминает кривую давления в правом предсердии, при этом волна А соответствует систоле левого предсердия, Х-спад — его расслаблению, волна V — наполнению, а Y-спад — опорожнению. Однако в отличие от кривой давления в правом предсердии волна V на кривой ДЗЛА больше волны А, а волна С не передается через сосуды легких. Измеряют среднее ДЗЛА, амплитуду волн А и V.
Возможные ошибки
Катетеризация правых отделов сердца — эталонный метод оценки гемодинамики, но она информативна только при правильной оценке результатов. В первую очередь катетер должен быть правильно откалиброван. Кроме того, необходимо знать ситуации, при которых ДЗЛА не соответствует конечно-диастолическому давлению в левом желудочке. Так, при вено-окклюзивной болезни легких ДЗЛА выше, чем давление в левом предсердии, при митральном стенозе, митральной недостаточности и миксоме левого предсердия ДЗЛА соответствует давлению в левом предсердии, но последнее превышает конечно-диастолическое давление в левом желудочке; при острой аортальной недостаточности и снижении податливости левого желудочка конечно-диастолическое давление в левом желудочке выше, чем давление в левом предсердии, кроме того, ДЗЛА повышается при ИВЛ с ПДКВ и при перераздувании легких (ауто-ПДКВ). Оценка сердечного выброса методом термодилюции становится неточной при тяжелой трикуспидальной недостаточности, внутрисердечном сбросе, тромбозе катетера и низком сердечном выбросе. При измерении параметров гемодинамики больной должен всегда находиться в одном и том же положении, катетер каждый раз заново калибруют и убеждаются, что датчик давления находится на правильной высоте.
Сердечный выброс
Метод термодилюции
1. В пять шприцев набирают по 10 мл физиологического раствора комнатной температуры, шприцы закрывают заглушками.
2. Проверяют положение катетера. Кривая ДЗЛА должна появляться при введении в баллончик не менее 1,5 мл воздуха
3. Содержимое шприца вводят в катетер и получают значение сердечного выброса. Измерение повторяют пять раз. Крайние значения отбрасывают, оставшиеся три усредняют.
Метод Фика
1. Больного взвешивают.
2. Определяют насыщение гемоглобина кислородом в артериальной крови (SаО2).
3. Определяют насыщение гемоглобина кислородом в смешанной венозной крови (SvО2), для этого берут кровь из дистального просвета катетера Свана—Ганца.
4. Определяют содержание гемоглобина.
5. Вычисляют сердечный выброс по уравнению Фика:
Сердечный выброс, л/мин = VО2 / (SаО2 - SvО2)×Нb×1,34
где VО2 — потребление кислорода (мл/мин),
Нb — содержание гемоглобина в крови (г/л),
1,34 — объем кислорода (мл), связывающийся с 1 г гемоглобина;
насыщение кислородом артериальной и венозной крови (SаО2 и SvО2) берется в долях.
Потребление кислорода измеряют напрямую или рассчитывают по весу (VО2 = 3 мл/кг/мин).
Параметры гемодинамики при различных состояниях
Шок
Выделяют четыре вида шока: гиповолемический, кардиогенный, септический и анафилактический.
В основе гиповолемического шока лежит резкое снижение венозного возврата и тем самым преднагрузки, это возможно при кровотечении, обезвоживании, повышении внутригрудного давления и падении сосудистого тонуса. Характерно снижение АД, сердечного выброса, ДЗЛА и повышение ОПСС.
Кардиогенный шок развивается при нарушении насосной функции сердца. Это возможно при тампонаде сердца, когда резко снижается пред нагрузка, при разрыве межжелудочковой перегородки, когда она резко возрастает, при снижении сократимости левого желудочка из-за острой ишемии или инфаркта миокарда и при резком увеличении постнагрузки Для кардиогенного шока характерно снижение АД и сердечного выброса при высоких ДЗЛА и ОПСС. Преимущественное повышение давления в правом предсердии указывает на правожелудочковую недостаточность, а изолированное повышение ДЗЛА — на левожелудочковую недостаточность.
Для септического шока характерно снижение АД, ДЗЛА и ОПСС при высоком сердечном выбросе. На поздних стадиях септического шока падает и сердечный выброс.
Анафилактический шок изучен плохо. Сначала отмечается снижение ОПСС и повышение сердечного выброса, а затем преднагрузка снижается И сердечный выброс падает.
| Шок | АД | ДЗЛА | Сердечный выброс | ОПСС |
|---|---|---|---|---|
| Септический | Низкое | Низкое | Высокий | Низкое |
| Кардиогенный | Низкое | Высокое | Низкий | Высокое |
| Гиповолемический | Низкое | Низкое | Низкий | Высокое |
Правожелудочковая недостаточность
Правожелудочковая недостаточность может развиваться при инфаркте правого желудочка, тяжелой легочной гипертензии, ТЭЛА и увеличении преднагрузки при сбросе крови слева направо.
При инфаркте правого желудочка повышается давление в правом предсердии и конечно-диастолическое давление в правом желудочке, сердечный выброс и АД при этом снижаются.
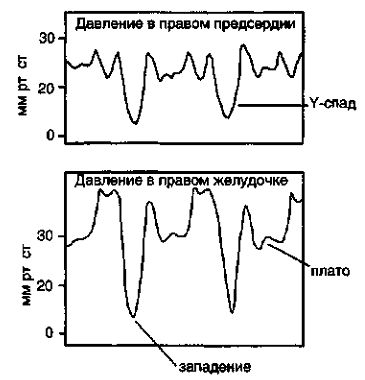
Дилатация правого желудочка приводит к снижению его податливости, вследствие чего кривая давления в правом желудочке приобретает вид диастолического западения и плато. На кривой давления в правом предсердии отмечается крутой Y-спад.
Если инфаркт правого желудочка сопровождается тяжелой трикуспидальной недостаточностью, феномен диастолического западения и плато исчезает, но сохраняются пологий Х-спад, выраженная волна V и крутой Y-спад.
Инфаркт правого желудочка:
- ↑ ДПП, ↓ СВ, ↓ АД
- ДПП > ДЗЛА
- Пологий Y-спад
- Кривая в ПЖ в виде диастолического западения и плато
Разрыв межжелудочковой перегородки:
Прирост sO2 между правым предсердием и легочной артерией
Легочная гипертензия:
- ↑ ДПП, ↑ ДПЖ, ↑ ДЛА, нормальное ДЗЛА
- ДЛА и ДПЖ могут достигать уровня АД
Острая митральная недостаточность
Острая митральная недостаточность может возникать за счет дисфункции или отрыва сосочковых мышц. При этом резко возрастает давление в левом предсердии.
На кривой ДЗЛА появляется большая волна V, следующая за зубцом Т на ЭКГ. Волна V считается патологической, если ее амплитуда вдвое превышает величину ДЗЛА. При хронической митральной недостаточности волна V может быть небольшой, поскольку увеличенное левое предсердие лучше справляется с объемной перегрузкой. Кроме того, большая волна V может возникать при разрыве межжелудочковой перегородки. При тяжелой трикуспидальной недостаточности большая волна V появляется на кривой давления в правом предсердии.
Острая митральная недостаточность:
↑ ДЗЛА, высокая волна V
Трикуспидальная недостаточность
Кривая давления в правом предсердии в систолу напоминает кривую давления в правом желудочке. Повышается диастолическое давление в правых отделах сердца, Х-спад становится пологим, амплитуда волны V возрастает, а Y-спад становится крутым.
- ↑ ДПП, ↑ ДПЖ
- Сглаженный Х-спад, высокая волна V, пологий Y-спад на кривой ДПП
- Кривая ДПП приобретает вид кривой ДПЖ
Тампонада сердца
| Констриктивный перикардит | Инфаркт правого желудочка | Тампонада сердца | Рестриктивная кардиомиопатия | |
|---|---|---|---|---|
| Парадоксальный пульс | Редко | Иногда | Часто | Редко |
| Кривая ДПП | Выраженный Y-спад | Выраженный Y-спад | Выраженный Х-спад | Выраженный Y-спад |
| Быстрое выравнивание диастолического ДПЖ | Часто | Часто | Часто | Редко |
| Кривая в виде диастолического западения и плато | Часто | Часто | Нет | Часто |
Классический признак тампонады сердца — выравнивание давления в правом предсердии, в правом желудочке и ДЗЛА. На кривой давления в правом предсердии отмечается глубокий Х-спад, тогда как Y-спад отсутствует из-за того, что быстрое наполнение желудочков в начале диастолы отсутствует. Давление в правом предсердии, правом желудочке и ДЗЛА повышаются.
Тампонада сердца:
- Выравнивание ДПП, ДПЖ и ДЗЛА
- ↑ ДПП, ↑ ДПЖ, ↑ ДЗЛА
- Парадоксальный пульс
- Сглаженный Y-спад и выраженный Х-спад на кривой ДПП
Констриктивный перикардит
Наполнение желудочков происходит очень быстро в раннюю диастолу, а в позднюю диастолу почти не происходит. Конечно-диастолическое давление в правом и левом желудочках повышается и выравнивается. Кривая в виде диастолического западения и плато характерна для констриктивного перикардита, но возможна и при рестриктивной кардиомиопатии, инфаркте правого желудочка и массивной ТЭЛА.
Констриктивный перикардит:
- ↑ ДПП, ↑ ДЗЛА
- Кривая ДПЖ в виде диастолического западения и плато
- Кривая пульса яремных вен в виде буквы M или W
Массивная ТЭЛА
Кривая давления в легочной артерии становится похожей на кривую давления в правом желудочке: появляется быстрый конечно-систолический спад, а зазубрина становится еле заметной или исчезает из-за обструкции легочной артерии.
Массивная ТЭЛА:
↓ АД, ↓ СВ, ↑ ДЛА, нормальное ДЗЛА
Рестриктивная кардиомиопатия
Снижение податливости желудочков происходит при целом ряде заболеваний, в том числе при гемохроматозе, амилоидозе сердца и фиброэластозе эндокарда. Характерен выраженный Y-спад, но кривая в виде диастолического западения и плато бывает редко, поскольку наполнение желудочков встречает сопротивление на протяжении всей диастолы.
Некардиогенный отек легких
Нормальное ДЗЛА
Примечание:
ДЛА — давление в легочной артерии; ДПЖ — давление в правом желудочке; ДПП — давление в правом предсердии; СВ — сердечный выброс; sО2 — насыщение гемоглобина кислородом.
Формулы для оценки гемодинамики
Уравнение Фика
Сердечный выброс, л/мин = VО2 / (SаО2 - SvО2)×Нb×1,34
где VО2 — потребление кислорода (мл/мин),
Нb — содержание гемоглобина в крови (г/л),
1,34 — объем кислорода (мл), связывающийся с 1 г гемоглобина;
насыщение кислородом артериальной и венозной крови (SаO2; и SvО2;) берется в долях.
Сердечный индекс
Сердечный индекс, л/мин/м2 = сердечный выброс, л/мин / площадь поверхности тела, м2
Ударный объем
Ударный объем, мл = сердечный выброс, мл/мин / ЧСС, мин-1
Легочное сосудистое сопротивление
ЛСС, дин×с×см-5 = (ДЛАср, мм рт. ст - ДЗЛА, мм рт. ст. / сердечный выброс, л/мин)×80
где ДЛАср - среднее давление в легочной артерии
Общее перифирическое сосудистое сопротивление (ОПСС)
ОПСС, дин×с×см-5 = (АДср, мм рт. ст. - ДППср, мм рт. ст / сердечный выброс, л/мин)×80
При вычислении сердечного индекса по методу Фика для оценки потребления кислорода можно использовать величину 125 мл/мин/м2 . Тогда уравнение Фика приобретает следующий вид:
Сердечный индекс, л/мин/м2 = 125×ППТ / (SаО2 - SvО2)×Нb×1,34
где ППТ — площадь поверхности тела (м2), Нb — содержание гемоглобина в крови (г/л), 1,34 — объем кислорода (мл), связывающийся с 1 г гемоглобина; насыщение кислородом артериальной и венозной крови SаО2 и SvО2 берется в долях.
| Давление в правом предсердии | 0—8 мм рт. ст. | |
| Давление в правом желудочке | 15—30/0—8 мм рт. ст. | |
| ДЛА | 15—30/3—12 мм рт.ст | |
| ДЗЛА | 6—12ммрт. ст | |
| СВ | 4—8 л/мин | |
| Сердечный индекс | сердечный выброс / площадь поверхности тела | 2,8—4,2 л/мин/м2 |
| Ударный объем | сердечный выброс / ЧСС | 40-120 мл |
| ОПСС | (АД ср - ЦВД)×80/ СВ | 770—1 500 дин×с×см-5 |
| Легочное сосудистое сопротивление | (ДЛА - ДЗЛА)×80/ СВ | 20—120 дин×с×см-5 |
| СВ методом Фика | 3×вес, кг / (SаО2 - SvО2) ×Нb×1,34 | 4—8 л/мин |
| Отношение легочного кровотока к системному | Qp/Qs | > 2,0 — большой сброс слева направо 1,5—2,0 — умеренный сброс слева направо < 1,0 — сброс крови справа налево |
Выявление внутрисердечного сброса
С помощью катетера Свана—Ганца определяют насыщение гемоглобина кислородом в крови, взятой из легочной артерии, правого желудочка, правого предсердия, полых вен. Определяют сердечный выброс по методу Фика. Пробы берут по мере подтягивания катетера из легочной артерии под контролем кривой давления и рентгеноскопии. Кровь, взятая при заклинивании легочной артерии раздутым баллончиком, считается кровью из легочных вен. На сброс крови слева направо указывает прирост насыщения гемоглобина кислородом в крови из дистальных отделов по сравнению с проксимальными; при сбросе на уровне предсердий прирост насыщения должен превышать 1%, а при сбросе на уровне желудочков или крупных сосудов — 5%.
В норме легочный кровоток равен системному. При сбросе крови слева направо легочный кровоток превышает системный на величину сброса. При сбросе крови справа налево легочный кровоток меньше системного на величину сброса. Величину сброса очень хорошо характеризует отношение легочного кровотока к системному Qp/Qs , где Qp — легочный кровоток, a Qs — системный. При сбросе крови на уровне предсердий насыщение гемоглобина кислородом в смешанной венозной крови рассчитывают как сумму SvО2 в нижней половой вене и 3 SvО2 в верхней полой вене, деленную на 4.
Расчет величины сброса слева направо
1. Отношение легочного кровотока к системному (Qp/Qs).
2. Qp = Qs + Qsh = VО2 / cpvO2 - cpаO2
где Qsh - величина сброса,
VО2 - потребление кислорода (мл/мин),
cpvO2 и cpаO2 - концентрации кислорода в крови из легочных вен и легочных артерий.
3. Qs = VО2 / cаO2 - cvO2
где cаO2 и cvO2 - концентрации кислорода в артериальной и смешанной венозной крови.
4. При расчете Qp/Qs концентрацию кислорода можно заменить на насыщение:
Qp/Qs = (SаО2 - SvО2) / (SpvO2 - SpаO2 )
где SpvO2 и SpаO2 - насыщение гемоглобина кислородом в легочных венах и в легочной артерии.
При сбросе крови справа налево системный кровоток рассчитывают по формуле:
Qs = VО2 / cаO2 - cpаO2
а легочный — так же, как при сбросе крови слева направо (обозначения те же, что и в предыдущих формулах). Сброс крови слева направо считается значимым и требует хирургического вмешательства при Qp/Qs > 1,5.
 Литература:
Литература:
1. Б.Гриффин, Э.Тополь «Кардиология» Москва,. 2008
2. Роузен М., Латто Я.П., Нг У. Шенг. Чрескожная катетеризация центральных вен. - Москва, 1986.