Содержание:
1. Классификация осложнений инфаркта миокарда
2. Разрыв межжелудочковой перегородки
4. Разрыв свободной стенки левого желудочка
5. Ложная аневризма левого желудочка
6. Острая сердечная недостаточность и кардиогенный шок
7. Правожелудочковая недостаточность
9. Динамическая обструкция выносящего тракта левого желудочка
11. Ишемические осложнения инфаркта миокарда
Классификация осложнений инфаркта миокарда
Больничная смертность при инфаркте миокарда обусловлена в основном сердечной недостаточностью, возникающей из-за тяжелой систолической дисфункции левого желудочка и других осложнений инфаркта миокарда. Эти осложнения можно условно разделить на
- механические,
- электрические (аритмические),
- ишемические,
- эмболические и
- воспалительные (напр. перикардит).
Механические осложнения
К ним относятся такие опасные осложнения, как
- разрыв межжелудочковой перегородки,
- разрыв сосочковой мышцы,
- разрыв свободной стенки левого желудочка,
- большая аневризма левого желудочка,
- левожелудочковая недостаточность,
- кардиогенный шок,
- динамическая обструкция выносящего тракта левого желудочка,
- правожелудочковая недостаточность.
Разрыв межжелудочковой перегородки
До появления тромболизиса это осложнение возникало у 1-2% больных и было причиной 5% смертей в остром периоде инфаркта миокарда. С появлением тромболизиса частота разрывов межжелудочковой перегородки значительно снизилась. В исследовании GUSTO-1 она составила примерно 0,2%. Разрывы межжелудочковой перегородки чаще случаются у пожилых, у женщин, у некурящих, а также при артериальной гипертензии, передних инфарктах, высокой ЧСС и левожелудочковой недостаточности при поступлении. Раньше разрывы происходили на 2-5 сутки инфаркта, однако с появлением тромболизиса они стали возникать раньше: половина разрывов происходит в первые сутки. При этом тромболизис не повышает риск разрыва межжелудочковой перегородки.
Клиническая картина
В начале разрыв межжелудочковой перегородки может протекать почти бессимптомно, без ортопноэ и застоя в малом круге. Возобновление боли в груди, отек легких, артериальная гипотензия и шок могут появляться позже и нарастать очень быстро. Впрочем, гемодинамика может ухудшаться и постепенно: развивается гипотензия, право- и левожелудочковая недостаточность; в этом случае появление нового шума будет первым симптомом.
Физикальное исследование
Заподозрить разрыв межжелудочковой перегородки следует при появлении нового пансистолического шума, особенно при одновременном ухудшении гемодинамики и развитии сердечной недостаточности по обоим кругам кровообращения. Результаты физикального исследования при поступлении должны быть аккуратно записаны, чтобы в дальнейшем было с чем сравнивать. Физикальное исследование при инфаркте регулярно повторяют.
- Шум обычно лучше всего слышен снизу у левого края грудины, в половине случаев он сопровождается систолическим дрожанием. При большом разрыве и тяжелой сердечной недостаточности или шоке шум может быть тихим или вовсе отсуствовать, поэтому отсуствие шума не позволяет исключить разрыв межжелудочковой перегородки.
- Отличия шума при разрыве межжелудочковой перегородки и митральной недостаточности вследствие разрыва сосочковой мышцы приведены в таблице. Шум может проводиться на основание и на верхушку сердца. Возможно появление III тона сердца, громкого легочного компонента II тона и признаков трикуспидальной недостаточности.
| Признак | Разрыв межжелудочковой перегородки | Разрыв сосочковой мышцы |
|---|---|---|
| Локализация инфаркта миокарда | Чаще при передних инфарктах | Чаще при нижних и задних инфарктах |
| Локализация шума | Снизу у левого края грудины | На верхушке |
| Громкость | Громкий | Может быть как громким, так и тихим |
| Систолическое дрожание | В половине случаев | Редко |
| Волны V на кривой ДЗЛА | Возможны | Почти всегда |
| Волны V на кривой давленя в легочной артерии | Нет | Есть |
| Прирост насыщения крови кислродом в легочной артерии | Почти всегда | Возможен |
Морфология
Дефект обычно возникает на границе инфаркта миокарда. При переднем инфаркте это чаще всего апикальная часть перегородки, а при нижнем – базальная ее часть. Разрывы межжелудочковой перегородки почти всегда происходят при трансмуральном инфаркте миокарда. В результате разрыва не обязательно образуется один большой дефект, в 30-40% случаев обнаруживается сеть извилистых ходов. Множественные дефекты особенно часто бывают при нижних инфарктах миокарда.
Дополнительные методы исследования
-
На ЭКГ примерно в 40% случаев обнаруживается АВ-блокада или нарушения внутрижелудочковой проводимости.
-
ЭхоКГ
1. ЭхоКГ с цветным доплеровским исследованием – это лучший метод диагностики разрыва межжелудочковой перегородки.
а. Базальные разрывы межжелудочковой перегородки видны из парастернального доступа по длинной оси левого желудочка с отклонением плоскости сканирования медиально и из апикального и субкостального доступов по длинной оси левого желудочка.
б. Верхушечные разрывы межжелудочковой перегородки лучше всего видны из четырех камерной позиции.
2. Иногда для уточнения размеров дефекта проводят чреспищеводную ЭхоКГ.
3. ЭхоКГ позволяет определить размеры дефекта и величину сброса крови слева направо. Сброс рассчитывают по соотношению кровотока через клапан легочной артерии и аортальный клапан.
4. Кроме того, с помощью ЭхоКГ оценивают систолическую функцию желудочков, которая в значительной мере и определяет смертность.
-
Катетеризация правых отделов сердца (см. подробнее здесь)
Увеличение насыщения крови кислородом в легочной артерии и правом желудочке позволяет поставить диагноз разрыва межжелудочковой перегородки. Очень важно точно определить уровень, на котором происходит прирост содержания кислорода в крови, поскольку описано повышение содержания кислорода в ветвях легочной артерии при острой тяжелой митральной недостаточности. Под контролем рентгеноскопии измеряют насыщение крови кислородом в верхней и нижней полых венах, правом предсердии, правом желудочке и легочном стволе.
1. В норме насыщение крови кислородом в верхней полой вене составляет 64-66%, в нижней – 69-71%, а в правом предсердии, правом желудочке и легочной артерии – 64-67%.
2. Сброс крови слева направо через дефект межжелудочковой перегородки обычно приводит к приросту насыщения крови кислородом между правым предсердием и правым желудочком или легочной артерией на 8% и выше.
3. Величина сброса вычисляется по формуле:
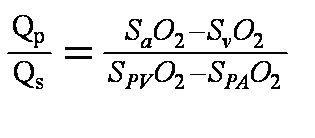
Qp—легочной кровоток,
Qs – системный кровоток,
SaO2 - насыщение кислородом артериальной крови,
SvO2 - смешанной венозной крови,
SPVO2 - крови в легочных венах,
SPAO2 – крови в легочной артерии.
При врожденных пороках сброс с Qp/Qs, равный 2,0 и выше, считается большим, при нем обычно показано хирургическое закрытие дефекта. При инфаркте миокарда любой разрыв межжелудочковой перегородки требует хирургического лечения независимо от величины сброса.
4. При внутрисердечном сбросе крови термодилюция дает неточную оценку сердечного выброса, поэтому надо использовать метод Фика. Для правильной оценки сердечного выброса содержание кислорода в смешанной венозной крови определяют непосредственно перед уровнем сброса (то есть при дефекте межжелудочковой перегородки – в правом предсердии или полых венах).
Согласно уравнению Фика, сердечный выброс (л/мин) вычисляется по формуле:
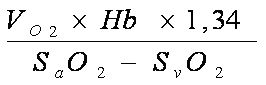
где VO2 - потребление кислорода в мл/мин,
Нb – содержание гемоглобина в крови в г/л,
1,34 – объем кислорода в мл, связывающийся с 1 г гемоглобина; насыщение кислродом артериальной и венозной крови (SaO2 и SvO2) берется в долях.
Лечение
-
Раннее хирургическое лечение показано всем больным, даже при стабильной гемодинамике.
-
Медикаментозное лечение
1. Раньше считалось, что результаты лучше при отсроченных операция, это объясняли заживлением непрочной ткани миокарда. Однако, по-видимому, такое представление ошибочно: до операции при такой тактике доживают наименее тяжелые больные. Смертность при разрыве межжелудочковой перегородки в первые 72 часа составляет 24%, а в первые 3 нед. – 75%. Операцию следует проводить как можно скорее.
2. Вазодилататоры уменьшают сброс крови слева направо и увеличивают сердечный выброс за счет снижения ОПСС, однако преимущественное снижение легочного сосудистого сопротивления может привести к увеличению сброса. Лучшее средство – нитропруссид натрия в/в в начальной дозе 5-10 мкг/кг/мин с последующим ее увеличением до достижения среднего АД 70-80 мм рт. ст.
-
Эндоваскулярные методы
Если нет выраженной аортальной недостаточности, то в ожидании операции как можно скорее начинают внутриаортальную баллонную контрпульсацию. Она уменьшает систолическое давление в аорте, фракцию сброса, увеличивает коронарный кровоток и поддерживает АД. Кроме того, появляется возможность подбора дозы вазодилататоров под инвазивным контролем гемодинамики.
- Хирургическое закрытие дефекта – лучший метод лечения, даже при стабильной гемодинамике.
1. При кардиогенном шоке и полиорганной недостаточности летальность операции высока, что служит дополнительным доводом в пользу раннего оперативного вмешательства – до развития этих осложнений.
2. Летальность также высока при базальных разрывах перегородки при нижних инфарктах. Она составляет 70%, а при передних инфарктах – 30%. Это связано с технической сложностью операции и часто возникающей необходимости одновременной пластики митрального клапана по поводу его недостаточности, нередкой у этих больных.
3. У больных со стабильной гемодинамикой смертность оказалась ниже при раннем хирургическом лечении, чем при выжидательной тактике с отсроченной операцией.
4. Хирургическое закрытие дефекта межжелудочковой перегородки – лучший метод лечения. Однако сейчас появляются эндоваскулярные методы, которые могут оказаться хорошей альтернативой хирургическому закрытию при неэффективности последнего или у очень тяжелых больных.
Митральная недостаточность
По данным исследования GUSTO-I, митральная недостаточность ухудшает прогноз при инфаркте миокарда. Легкая и умеренная митральная недостаточность при инфаркте миокарда развивается довольно часто – у 13-45% больных. Даже нетяжелая митральная недостаточность ухудшает прогноз.
У митральной недостаточности при инфаркте миокарда может быть несколько причин:
- расширение митрального кольца при дилатации левого желудочка
- дисфункция нижнемедиальной сосочковой мышцы из-за нарушения сократимости стенки левого желудочка в месте ее прикрепления
- частичный или полный разрыв хорд или сосочковых мышц.
В большинстве случаев митральная недостаточность бывает преходящей, протекает бессимптомно и не ведет к тяжелым последствиям. Тяжелая митральная недостаточность при разрыве сосочковой мышцы – угрожающее жизни, но излечимое осложнение инфаркта миокарда. Раньше считалось, что разрыв сосочковой мышцы чаще всего происходит на 2-7 сутки инфаркта. Однако, по данным регистра SHOCK, разрыв сосочковой мышцы происходит в среднем через 13 часов от начала инфаркта. Разрыв сосочковой мышцы – причина кардиогенного шока в 7% случаев и смерти при инфаркте миокарда в 5% случаев. Частота этого осложнения – 1%.
Клиническая картина
Разрыв сосочковой мышцы чаще случается при нижних инфарктах. Тромболизис уменьшает число разрывов, но при этом они происходят раньше. Иногда, при имеющейся предрасположенности, к разрыву хорды может приводить гемодинамическая перегрузка, возникающая при инфаркте миокарда.
-
Симптомы и жалобы
Полный разрыв сосочковой мышцы происходит редко и обычно сразу приводит к шоку и смерти. При разрыве одной или двух головок сосочковой мышцы внезапно возникает тяжелая одышка, развивается отек легких и кардиогенный шок.
-
Физикальное обследование
На верхушке сердца появляется новый пансистолический шум, проводящийся в подмышечную область или на основание сердца. При разрыве нижнемедиальной сосочковой мышцы шум проводится по левому краю грудины, и его можно принять за шум при разрыве межжелудочковой перегородки или аортальном стенозе. Громкость шума не позволяет судить о тяжести митральной недостаточности. При низком сердечном выбросе или высоком давлении в левом предсердии градиент давления быстро падает, поэтому шум может быть тихим или отсуствовать.
Патогенез
Разрыв сосочковой мышцы чаще происходит при нижних инфарктах. При этом страдает нижнемедиальная сосочковая мышца, поскольку она получает кровоснабжение только из задней нисходящей ветви. Переднелатеральная сосочковая мышца имеет двойное кровоснабжение: из передней нисходящей и огибающей артерий.
В половине случаев разрыв сосочковой мышцы происходит при относительно небольших инфарктах
Дополнительные методы исследования
- На ЭКГ обычно имеются признаки нижнего или заднего инфаркта миокарда.
- На рентгенограмме грудной клетки могут быть признаки венозного застоя в малом круге кровообращения. Иногда венозный застой может быть только в верхней доле правого легкого из-за струи регургитации, направленной в правые легочные вены.
Диагностика
- ЭхоКГ с доплеровским исследованием – лучший метод диагностики.
1. При тяжелой митральной недостаточности обычно видна молотящая (болтающаяся) створка митрального клапана.
2. Цветное доплеровское исследование позволяет отличить разрыв сосочковой мышцы с тяжелой митральной недостаточностью от разрыва межжелудочковой перегородки.
3. Если струя регургитации направлена назад, оценить ее величину при трансторакальной ЭхоКГ может быть трудно. В этих случаях оценить тяжесть митральной недостаточности и уяснить ее причину помогает чреспищеводная ЭхоКГ.
- Катетеризация легочной артерии
На кривой ДЗЛА могут появиться высокие волны V. Однако такие же волны V встречаются при разрыве межжелудочковой перегородки за счет резкого увеличения венозного возврата из легких в нерастянутое левое предсердие. При тяжелой митральной недостаточности одновременно с волнами V возможно появление прироста содержания кислорода в легочной артерии по сравнению с правым предсердием. Это вносит дополнительные трудности в дифференциальный диагноз митральной недостаточности и разрыва межжелудочковой перегородки. Чтобы отличить эти два состояния, следует учитывать следующие обстоятельства.
1. Выраженная волна V на кривой давления в легочной артерии, предшествуя инцизуре, почти всегда указывает на тяжелую митральную недостаточность.
2. Кровь для определения содержания кислорода надо брать из легочного ствола, а не из ветвей легочной артерии; для этого положение катетера определяют при помощи рентгеноскопии.
Лечение
-
Тактика
В первую очередь исключают разрыв сосочковой мышцы, поскольку это состояние требует активного медикаментозного лечения и срочной операции.
-
Медикаментозное лечение
1. Вазодилататоры очень эффективны при острой митральной недостаточности. Нитропруссид натрия снижает ОПСС, уменьшает фракцию регургитации и увеличивает ударный объем и сердечный выброс. Начальная доза – 5-10 мкг/кг/мин, затем дозу подбирают так, чтобы среднее АД было 70-80 мм рт. ст.
2. Вазодилататоры не назначают при артериальной гипотензии, в этой ситуации показана внутриаортальная баллонная контрпульсация. Она уменьшает постнагрузку на левый желудочек, улучшает коронарную перфузию и увеличивает сердечный выброс. При артериальной гипотензии вазодилататоры можно назначать после установки внутриаортального баллона. При умеренной митральной недостаточности после инфаркта миокарда обычно достаточно вазодилататоров.
-
Коронарная ангиопластика
Улучшение гемодинамики и уменьшение митральной недостаточности может происходить после коронарной ангиопластики в том случае, если тяжелая митральная недостаточность вызвана не разрывом сосочковой мышцы, а ее ишемией. При истинном разрыве сосочковой мышцы эндоваскулярные методы бесполезны.
-
Хирургическое лечение
При разрыве сосочковой мышцы показана срочная операция.
1. Без операции прогноз крайне неблагоприятный. Несмотря на то, что летальность при срочных операциях выше, чем при плановых, и достигает 20-25%, хирургическое лечение показано всем больным.
2. Перед операцией проводят коронарную ангиографию, поскольку коронарное шунтирование улучшает ближайший и долгосрочный прогноз после операции на митральном клапане.
3. При умеренной митральной недостаточности, не поддающейся лечению вазодилататорами, может помочь пластика митрального клапана. Протезирования клапана при этом часто удается избежать.
Разрыв свободной стенки левого желудочка
Это осложнение возникает у 3% больных инфарктом миокарда. Разрыв свободной стенки левого желудочка – причина каждой десятой смерти при инфаркте миокарда. В первые 5 дней после инфаркта происходит половина разрывов, в первые 2 нед. – 90% разрывов. Разрыв свободной стенки левого желудочка происходит только при трансмуральных инфарктах миокарда.
К факторам риска относятся:
- пожилой возраст,
- женский пол,
- артериальная гипертензия,
- первый инфаркт миокарда,
- плохо развитое коллатеральное кровообращение.
Клиническая картина
1. Острое течение
При остром течении развивается тампонада сердца, электромеханическая диссоциация и наступает мгновенная смерть. На начинающийся разрыв может указать внезапное начало боли в груди после натуживания или кашля.
2. Подострое течение
Иногда разрыв свободной стенки левого желудочка может протекать подостро за счет формированя ложной аневризмы левого желудочка. Характерна такая же боль, как при перикардите, тошнота и артериальная гипотензия. В ретроспективном анализе большого числа больных с инфарктом миокарда разрыв свободной стенки левого желудочка возникал в 6,2% случаев. Примерно в трети случаев он протекал подостро. При ЭхоКГ можно увидеть перикардиальный выпот и ложную аневризму.
Физикальное обследование
На подострый разрыв может указывать набухание шейных вен, парадоксальный пульс, приглушение тонов сердца и шум трения перикарда. Кроме того, при разрыве свободной стенки и формировании ложной аневризмы может появиться новый двухкомпонентный систоло-диастолический шум.
Патогенез
Разрывами свободной стенки левого желудочка отчасти обусловлено увеличение смертности в первые 24 часа после тромболизиса. Тем ни менее общая частота разрывов свободной стенки левого желудочка при тромболизисе не увеличивается. Разрыв может происходить в любом месте, но наиболее подвержена ему боковая стенка левого желудочка.
Разрывы свободной стенки левого желудочка делят на три типа.
- Разрывы I типа происходят в первые 24 часа инфаркта миокарда, они возникают в еще не истонченном миокарде Частота таких разрывов возрастает при тромболизисе.
- Разрывы II типа возникают за счет эрозии миокарда в области инфаркта.
- Раззывы III типа – поздние разрывы, возникающие в истонченном миокарде. Частота разрывов III типа при тромболизисе уменьшается. Считается, что разрывы III типа возникают из-за динамической обструкции выносящего тракта левого желудочка, повышающей напряжение в его стенке.
Дополнительные методы исследования
Помимо признаков инфаркта миокарда на ЭКГ могут быть АВ-узловой или идиовентрикулярный ритм, снижение амплитуды зубцов, высокие зубцы Т в грудных отведениях. Часто разрыву предшествует брадикардия.
Диагностика
При остром течении разрыва свободной стенки левого желудочка времени на диагностику обычно нет.
- ЭхоКГ при подостром течении позволяет выявить признаки тампонады сердца:
- спадение правого предсердия на протяжении более чем трети систолы,
- спадение правого желудочка в диастолу,
- расширение нижней полой вены и исчезновение ее спадения на вдохе,
- выраженная зависимость максимальной скорости раннего диастолического наполнения левого (изменение более чем на 25%) и правого (более чем на 40%) желудочков от фаз дыхания.
- Катетеризация сердца
Выравнивание давления в правом предсердии, конечно-диастолического давления в правом желудочке и ДЗЛА указывает на тампонаду сердца.
Лечение
- Тактика
Основная цель – быстро поставить диагноз и сделать экстренную операцию.
- Медикаментозное лечение само по себе малоэффективно, но необходимо в ожидании операции.
- Перикардиоцентез
1. Перикардиоцентез проводят сразу же, как только поставлен диагноз тампонады. Тут же больного переводят в операционную.
2. При сильном подозрении на тампонаду и нестабильной гемодинамике перикардиоцентез выполняют не дожидаясь подтверждения диагноза.
3. Катетер оставляют в полости перикарда, накладывают на его зажим и соединяют с дренажной системой. В таком виде больного переводят в операционную. Это дает возможность повторной декомпрессии полости перикарда при рецидивирующей тампонаде.
- Хирургическое лечение
Единственный метод лечения – экстренная торакотомия с хирургическим закрытием дефекта.
Ложная аневризма левого желудочка
Клиническая картина
-
Симптомы
Ложные аневризмы левого желудочка могут протекать бессимптомно и обнаруживаться случайно. Иногда они проявляются тахиаритмиями и сердечной недостаточностью.
-
Физикальное обследование
Ток крови через узкий перешеек может вызвать систолический, диастолический и двухкомпонентный систоло-диастолический шум.
Патогенез
Ложная аневризма образуется в результате прикрытого разрыва свободной стенки левого желудочка.
- Ложная аневризма левого желудочка может оставаться небольшой или постепенно увеличиваться. Ее стенки образованы перикардом и тромбом.
- Ложная аневризма сообщается с полостью левого желудочка через узкий перешеек, ширина которого составляет не более 50% ширины ее верхушки.
Дополнительные методы исследования
- При рентгенографии грудной клетки иногда обнаруживается увеличение тени сердца и ограниченное выбухание ее контура.
- На ЭКГ, как и при истинной аневризме, может быть стойкий подъем сегмента ST.
- ЭхоКГ, МРТ или КТ позволяют подтвердить диагноз.
Лечение
Примерно в трети случаев происходит внезапный разрыв ложной аневризмы левого желудочка, поэтому независимо от наличия жалоб и от размеров аневризмы рекомендуется аневризмэктомия.
Острая сердечная недостаточность и кардиогенный шок
Острая сердечная недостаточность после инфаркта миокарда развивается довольно часто, ее тяжесть обычно пропорциональна размерам инфаркта миокарда. При небольших инфарктах, несмотря на небольшие зоны нарушения локальной сократимости, общая сократимость левого желудочка может почти не страдать за счет компенсаторной гиперкинезии неповрежденного миокарда. К факторам риска кардиогенного шока относятся:
- инфаркт миокарда в анамнезе,
- пожилой возраст,
- женский пол,
- сахарный диабет,
- передняя локализация инфаркта.
Классификация
Киллип с соавт. выделили четыре класса острой сердечной недостаточности при инфаркте миокарда. По их данным, смертность при кардиогенном шоке (класс IV по Киллипу) составила 81%. В исследовании GUSTO-I 30-дневная смертность при кардиогенном шоке была 58%, частота этого осложнения составила 0,8.
По классификации Форрестера в зависимости от сердечного индекса и ДЗЛА выделяют четыре гемодинамических типа. Смертность возрастает от I типа к IV типу. Тип II – это сердечная недостаточность без шока. При типе III может быть гиповолемия, в таком случае эффективна инфузия жидкости. Тип IV – это кардиогенный шок. При типе IV смертность составляет примерно 50%, однако эти данные получены в основном до широкого распространения тромболизиса.
| Тип | ДЗЛА, мм рт. ст. | Сердечный индекс, л/мин/м2 | Больничная смертность, % |
|---|---|---|---|
| I | <18 | >2,2 | 3 |
| II | >18 | >2,2 | 9 |
| III | <18 | <2,2 | 23 |
| IV | >18 | <2,2 | 51 |
Клиническая картина
- Симптомы
Помимо симптомов самого инфаркта миокарда могут быть признаки дыхательной недостаточности, потливость, холодные и влажные конечности. При кардиогенном шоке возможны также ортопноэ, одышка, олигурия и спутанность сознания из-за снижения мозгового кровотока.
- Физикальное обследование
Дискинезия стенки левого желудочка может приводить к видимой или пальпируемой пульсации. Выраженное снижение сократимости левого желудочка сопровождается появлением III тона сердца.
Этиология
| Инфаркт миокарда и его осложнения | Другие причины |
|---|---|
| Обширный инфаркт левого желудочка | Расслаивающая аневризма аорты |
| Обширный инфаркт правого желудочка | Миокардит |
| Разрыв межжелудочковой перегородки | Массивная ТЭЛА |
| Острая тяжелая митральная недостаточность | Критический клапанный стеноз |
| Тампонада сердца, в том числе в результате разрыва свободной стенки левого желудочка | Острая митральная или аортальная недостаточность |
| Передозировка антагонистов кальция или бета-адреноблокаторов |
Кардиогенный шок при инфаркте миокарда обычно развивается при тяжелом трехсосудистом поражении со значительным поражением передней нисходящей артерии. По данным аутопсии, при кардиогенном шоке обычно поражается не менее 40% миокарда левого желудочка. У 40% больных имеются инфаркты миокарда в анамнезе. При большом инфаркте в анамнезе даже небольшой повторный инфаркт может вызвать кардиогенный шок.
Дополнительные методы исследования
- Часто выявляется лактат-ацидоз, повышение креатинина сыворотки и артериальная гипоксемия.
- На рентгенограмме грудной клетки определяются признаки венозного застоя в малом круге.
- При кардиогенном шоке, вызванном систолической дисфункцией левого желудочка, на ЭКГ отмечаются признаки распространенного инфаркта, диффузной ишемии или обширных рубцовых изменений после предыдущих инфарктов миокарда.
- Часто имеется депрессия сегмента ST во многих отведениях.
- При незначительных изменениях ЭКГ следует искать другие причины шока, в первую очередь расслаиавающую аневризму аорты и механические осложнения инфаркта миокарда (разрыв свободной стенки левого желудочка или межжелудочковой перегородки, разрыв сосочковых мышц, динамическая обструкция выносящего тракта левого желудочка).
Диагностика
- Катетеризация сердца
Инвазивный мониторинг гемодинамики с помощью артериального катетера и катетера Сван-Ганца помогает быстро корректировать лечение. Кроме того, катетеризация сердца позволяет диагностировать инфаркт миокарда правого желудочка, острую митральную недостаточность, разрыв межжелудочковой перегородки.
- ЭхоКГ
Позволяет оценить распространенность инфаркта миокарда и выявить его осложнения, вносящие свой вклад в развитие шока.
Лечение
-
Тактика
Как можно скорее налаживают внутриаортальную баллонную контрпульсацию, если нет таких противопоказаний как расслоение аорты и тяжелая аортальная недостаточность.
-
Медикаментозное лечение
Вазодилататоры занимают важное место в лечении сердечной недостаточности при инфаркте миокарда, они снижают постнагрузку. Потребность миокарда в кислороде определяется ЧСС, сократимостью и напряжением в стенке левого желудочка. Напряжение в стенке левого желудочка зависит от максимального давления в полости левого желудочка, ее объема и толщины стенки. Вазодилататоры снижают напряжение в стенке левого желудочка и тем самым уменьшают потребность миокарда в кислороде, кроме того, они повышают сердечный выброс за счет уменьшения ОПСС. Вазодилататоры используются только в отсутствие выраженной артериальной гипотензии.
-
Нитроглицерин в/в
Это лучший вазодилататор при инфаркте миокарда, осложненном сердечной недостаточностью, поскольку он не вызывает коронарного обкрадывания миокарда и обладает антиангинальными свойствами. Инфузию начинают со скорости 10-20 мкг/мин, повышая ее на 10 мкг/мин каждые несколько минут. Дозу повышают, пока среднее давление не достигнет примерно 70 мм рт. ст.
-
Нитропруссид натрия
назначают при необходимости дальнейшего снижения постнагрузки, поскольку нитроглицерин воздействует преимущественно на венозное русло. Начинают с дозы 5-10 мкг/кг/мин, повышая ее до достижения среднего АД, приблизительно равного 70 мм рт. ст. При инфаркте миокарда нитропруссид натрия используют с осторожностью, поскольку, по некоторым данным, он увеличивает смертность.
-
Ингибиторы АПФ
при сердечной недостаточности и инфаркте миокарда улучшают работу левого желудочка за счет снижения пред- и постнагрузки. При сердечной недостаточности их назначают как можно раньше, особенно при артериальной гипертензии. В исследовании ISIS-4 и GISSI-3 показано, что ингибиторы АПФ препятствуют растяжению зон инфаркта. Рекомендуется раннее (в первые 12 часов) назначение каптоприла 6,25 мг 3 раза в сутки. При хорошей переносимости дозу можно каждый раз удваивать, вплоть до 50 мг 3 раза в сутки. При кардиогенном шоке ингибиторы АПФ не назначают.
-
Диуретики
При застое в малом круге кровообращения можно использовать диуретики, например фуросемид. При нормальном уровне креатинина сыворотки начинают с дозы 20 мг в/в. При необходимости введение фуросемида повторяют в той же, или большей дозе.
-
Сердечные гликозиды
Эти средства в остром периоде инфаркта миокарда используют только при мерцательной аритмии или трепетании предсердий, а также при сердечной недостаточности, не поддающейся обычному лечению.
-
Бета-адреностимуляторы
При тяжелой сердечной недостаточности и кардиогенном шоке (среднее АД < 65 мм рт. ст, ДЗЛА > 18 мм рт.ст, сердечный индекс < 2,2 л/мин/м2 может потребоваться инфузия дофамина и добутамина. Бета – адреноблокаторы этим больным противопоказаны, поскольку они могут ухудшать и без того сниженную сократимость миокарда.
а. Дофамин начинают вводить со скоростью 3 мкг/кг/мин, при необходимости повывшая ее.
б. Добутамин сравним с дофамином по своему положительному инотропному действию, однако он меньше влияет на ЧСС и может снижать постнагрузку. Начинают с дозы 2,5 мкг/кг/мин и при необходимости повышают ее.
-
Ингибиторы фосфодиэстеразы
Милринон обладает сосудорасширяющими и положительными инотропными свойствами. Он может быть эффективен у части больных. Его вводят в дозе 50 мкг/кг в/в струйно в течение 10 минут, а затем переходят на инфузию со скоростью 0,375-0,75 мкг/кг/мин. При умеренной артериальной гипотензии сразу начинают с инфузии. При низком АД переносимость милринона может быть плохой.
| Средство | Снижение преднагрузки | Снижение постнагрузки | Увеличение сократимости | Вазоконстрикция |
|---|---|---|---|---|
| Дофамин (в средних дозах) | - | - | ++ | - |
| Дофамин (в высоких дозах) | - | - | ++ | ++ |
| Добутамин | + | ++ | +++ | - |
| Милринон | ++ | ++ | +++ | - |
| Нитроглицерин | +++ | + | - | - |
| Нитропруссид натрия | +++ | +++ | - | - |
-
Вазопрессорные средства
Иногда для поддержания АД необходимо применение вазопрессоров. Норадреналин вводится с начальной скоростью 0,05 мкг/кг/мин. Дозу повышают до достижения среднего АД 70 мм рт.ст.
-
Эндоваскулярные методы
1. Внутриаортальная баллонная контрпульсация. При кардиогенном шоке внутриаортальную баллонную контрпульсацию начинают как можно скорее. Она снижает постнагрузку, увеличивает сердечный выброс и уменьшает потребность миокарда в кислороде, снижая напряжение в стенке левого желудочка.
2. Коронарная ангиопластика артерии, снабжающей зону инфаркта, улучшает прогноз при кардиогенном шоке, вызванном снижением сократимости левого желудочка. Смертность у таких больных снижается на 50-60%. В большинстве работ проводили только ангиопластику артерии, снабжающей зону инфаркта. Однако в некоторых работах проводилась более полная реваскуляризация. В любом случае, учитывая крайне неблагоприятный прогноз при кардиогенном шоке, коронарную ангиопластику надо проводить как можно скорее.
-
Хирургическое лечение
1. Экстренное коронарное шунтирование показано при тяжелом многососудистом поражении или значимом стенозе ствола левой коронарной артерии.
2. Кроме того, возможно использование искусственного левого или обоих желудочков и экстракорпоральной мембранной оксигенации. Эти методы применяют в ожидании трансплантации сердца. Иногда, по мере выхода миокарда из состояния оглушения, от вспомогательного кровообращения удается постепенно отказаться.
Правожелудочковая недостаточность
Легкая правожелудочковая недостаточность часто встречается при нижних и задних инфарктах миокарда, но гемодинамически значимой она бывает только у 10% этих больных – обычно при проксимальной окклюзии правой коронарной артерии.
Клиническая картина
-
Симптомы
Сочетание артериальной гипотензии, набухания шейных вен и отсутствия хрипов в легких и одышки – признак весьма специфичный, но мало чувствительный в отношении инфаркта правого желудочка. При тяжелой правожелудочковой недостаточности появляются признаки снижения сердечного выброса: потливость, холодные влажные конечности и спутанность сознания. Часто развивается артериальная гипотензия и олигурия. Причины артериальной гипотензии при нижнем инфаркте:
| Тяжелая правожелудочковая недостаточность |
| Брадикардия |
| Острая тяжелая митральная недостаточность |
| Инфаркты миокарда в анамнезе |
| Разрыв межжелудочковой перегородки |
| Рефлекс Бецольда-Яриша (иногда резкое повышение парасимпатического тонуса в ответ на воостановление перфузии) |
-
Физикальное исследование
Изолированная правожелудочковая недостаточность проявляется набуханием шейных вен и III тоном из правых отделов сердца в отсутствие хрипов в легких. Повышение давления во внутренних яремных венах выше 8 см вод. ст. в сочетании с симптомом Куссмауля (набухание шейных вен на вдохе) – чувствительный и специфичный признак тяжелой правожелудочковой недостаточности. В редких случаях повышение давления в правых отделах сердца приводит к сбросу крови справа налево через открытое овальное окно. Об этом следует думать при гипоксии у больных с инфарктом правого желудочка.
| Артериальная гипотензия |
| Набухание шейных вен |
| Симптом Куссмауля (набухание шейных вен на вдохе) |
| Характерный венозный пульс (крутой Y-спад, пологий Х-спад) |
| Трикуспидальная недостаточность |
| III и IV тоны из правых отделов сердца |
| Парадоксальный пульс |
| Тяжелая АВ-блокада |
Патогенез
Степень поражения правого желудочка зависит от уровня окклюзии правой коронарной артерии. Выраженная правожелудочковая недостаточность возникает только при окклюзии, расположенной проксимальнее отхождения ветви острого края. Обширное необратимое повреждение правого желудочка происходит редко, поскольку стенка его тонкая, потребность миокарда правого желудочка в кислороде мала, он кровоснабжается и в систолу, и в диастолу и часто получает коллатеральное кровоснабжение из передней нисходящей артерии и тебезиевых вен.
Дополнительные методы исследования
- На ЭКГ видны признаки нижнего инфаркта. Подъем сегмента ST в отведении V4R при подозрении на инфаркт правого желудочка обладает предсказательной ценностью 80%. Подъем сегмента ST более 1 мм может быть виден в отведении V1, а иногда даже в V2 и V3.
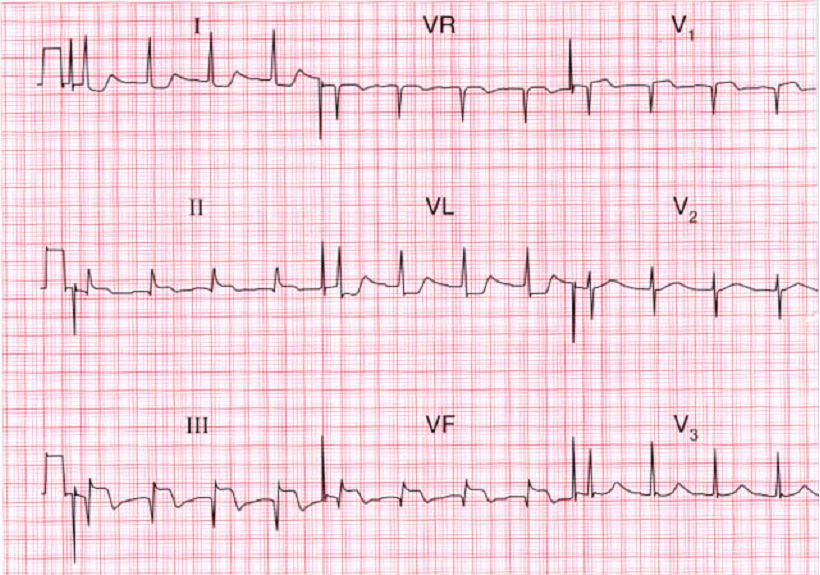
- Рентгенограмма грудной клетки обычно нормальная, признаков венозного застоя в малом круге нет.
Диагностика
- ЭхоКГ – лучший метод диагностики инфаркта правого желудочка. Она позволяет увидеть расширение правого желудочка, нарушение его сократимости, а также нарушение локальной сократимости нижней стенки левого желудочка. Кроме того, ЭхоКГ позволяет отличить инфаркт правого желудочка от клинически сходных состояний, например тампонады сердца.
- Катетеризация легочной артерии. При инвазивном мониторинге гемодинамики с помощью катетера Свана-Ганца давление в правом предсердии обычно высокое, ДЗЛА – низкое. При правожелудочковой недостаточности страдает наполнение левого желудочка и в результате падает сердечный выброс. ДЗЛА обычно низкое, но может повышаться при тяжелой левожелудочковой недостаточности. Иногда работа левого желудочка нарушается из-за выраженной дилатации правого желудочка и сдавления им левого: межжелудочковая перегородка уплощается или выгибается в полость левого желудочка, препятствуя его наполнению. Давление в правом предсердии выше 10 мм рт.ст. и отношение давления в правом предсердии к ДЗЛА более 0,8 с высокой вероятностью указывает на инфаркт правого желудочка.
Лечение
-
Медикаментозное лечение
1. Инфузионная терапия
Лечение инфаркта правого желудочка заключается во введении жидкости для увеличения преднагрузки и сердечного выброса. В некоторых случаях за 1 час приходится вводить несколько литров. Обязательно проводят инвазивный мониторинг гемодинамики, потому что чрезмерное введение жидкости может привести к такой дилатации правого желудочка, что преднагрузка левого и сердечный выброс начнут снижаться. Это происходит за счет увеличения внутриперикардиального давления и выбухания межжелудочковой перегородки в левый желудочек. Следует стремиться к центральному венозному давлению около 15 мм рт.ст.
2. Инотропные средства
Если введением жидкости добиться увеличения сердечного выброса не удается, прибегают к инотропным препаратам. Добутамин заметно увеличивает сердечный выброс и фракцию правого желудочка, он эффективнее нитропруссида натрия, который назначают для снижения постнагрузки.
-
Эндоваскулярные методы
1. Успешная коронарная ангиопластика правой коронарной артерии улучшает функцию правого желудочка и снижает 30-дневную смертность.
2. При синусовой брадикардии или АВ-блокаде проводят двухкамерную ЭКС, поскольку при инфаркте правого желудочка очень важна предсердная подкачка. Наилучшие результаты дает АВ-задержка около 200 мс и ЧСС 80-90 в мин.
3. Внутриаортальная баллонная контрпульсация воздействует в основном на левый желудочек, тем не менее она может быть эффективна.
4. Если больной выживает, состояние обычно самостоятельно улучшается через 48-72 часа.
-
Хирургическое лечение
1.Перикардэктомия может потребоваться при неподдающемся лечению шоке, поскольку она устраняет сдавление левого желудочка.
2. Искусственный правый желудочек используется при продолжающемся несмотря на все принятые меры шоке.
Аневризма левого желудочка
Клиническая картина
-
Симптомы
1. Острые аневризмы
Острая аневризма левого желудочка может вызвать тяжелую сердечную недостаточность и даже шок. Аневризмы чаще всего развиваются при инфарктах, распространяющихся на верхушку левого желудочка, особенно трансмуральных. Острые аневризмы во время систолы выбухают, и на это выбухание уходит работа сокращения непораженного миокарда. При этом эффективность работы желудочка снижается.
2. Хронические аневризмы
Это аневризмы, сохраняющиеся более 6 нед. после инфаркта миокарда. Они менее податливы и обычно не выбухают в систолу. Хронические аневризмы развиваются у 10-30% больных после инфаркта миокарда, особенно переднего. Хронические аневризмы левого желудочка могут вызывать сердечную недостаточность, желудочковые аритмии и тромбоэмоблию артерий большого круга кровообращения, но часто протекают бессимптомно.
-
Физикальное исследование
Дискинезия стенки левого желудочка может сопровождаться видимой или пальпируемой пульсацией. При снижении общей сократимости левого желудочка может появляться III тон.
Патогенез
Если окклюзия артерии, в бассейне которой произошел инфаркт, сохраняется, происходит растяжение зоны инфаркта и прогрессирующая дилатация левого желудочка. Ранняя реперфузия ограничивает зону инфаркта и препятствует ее растяжению. Однако растяжению зоны инфаркта препятствует даже поздняя реперфузия. Это может происходить за счет непосредственного влияния кровотока на зону инфаркта, сохранения оставшихся в этой зоне кардиомиоцитов и коллагена, более быстрого заживления, каркасного действия наполненных кровью сосудов и устранения ишемии в жизнеспособном миокарде.
Диагностика
- ЭКГ
1. На острую аневризму указывает подъем сегмента ST, который может сохраняться несмотря на реперфузию.
2. При хронической аневризме подъем сегмента ST сохраняется более 6 нед.
- При рентгенографии грудной клетки можно обнаружить ограниченное выбухание контура сердца.
- ЭхоКГ – лучший метод диагностики, позволяющий четко увидеть саму аневризму и уточнить ее локализацию. Кроме того, при ЭхоКГ можно обнаружить пристеночный тромбоз. ЭхоКГ позволяет отличить истинную аневризму от ложной. Истинная аневризма имеет широкий перешеек, ложная – узкий.
- Аневризму левого желудочка можно увидеть при МРТ.
Лечение
-
Медикаментозное лечение
1. Острая аневризма
При сердечной недостаточности, вызванной острой аневризмой, используют вазодилататоры в/в и внутриаортальную баллонную контрпульсацию. Ингибиторы АПФ препятствуют растяжению зоны инфаркта и постинфарктной перестройке левого желудочка. Поскольку увеличение зоны инфаркта происходит рано, ингибиторы АПФ, если позволяет АД, назначают в первые 24 часа инфаркта миокарда.
2. Хроническая аневризма
Лечение такое же, как при обычной сердечной недостаточности.
3. Антикоагулянты
а. Варфарин используют при пристеночном тромбозе. Начинают с в/в введения гепарина, поддерживая АЧТВ на уровне 50-65 с. Одновременно с этим дают варфарин и поддерживают МНО на уровне 2—3 в течение 3-6 мес.
б. Нужны ли антикоагулянты при больших аневризмах без пристеночного тромбоза, не ясно. Многие врачи назначают антикоагулянты в течение 6-12 нед. всем больным с большими передними инфарктами.
в. У больных с аневризмой левого желудочка и низкой фракцией выброса (<40%) повышен риск инсультов, поэтому они должны получать антикоагулянты не менее 3 мес. после инфаркта. В дальнейшем, если при ЭхоКГ обнаруживается тромбоз, антикоагулянтную терапию возобновляют.
-
Эндоваскулярные методы
1. Проходимость артерии, снабжающей зону инфаркта, благоприятно сказывается на перестройке левого желудочка, причем это обусловлено не только ограничением зоны инфаркта. Так, снижается годичная смертность, уменьшается дилатация левого желудочка и растяжение зоны инфаркта. При аневризме левого желудочка может быть эффективна коронарная ангиопластика через 12 часов, но не позднее 24 часов после инфаркта. Вопрос о пользе коронарной ангиопластики позднее 24 часов остается нерешенным.
2. Имплантация дефибриллятора показана при хронической аневризме левого желудочка и признаках электрической нестабильности миокарда, а также при нормальной функции левого желудочка, но с угрожающими жизни желудочковыми аритмиями. Кроме того, имплантация дефибриллятора показана при фракции выброса левого желудочка ниже 30% независимо от наличия или отсутствия аритмий.
-
Хирургическое лечение
При упорной сердечной недостаточности и рецидивирующих желудочковых нарушениях ритма возможно оперативное лечение. Проводится аневризмэктомия с простым ушиванием дефекта или же реконструкция левого желудочка с помощью Т-образной пластики или вшивания внутрижелудочковой дакроновой заплаты. При наличии жизнеспособного миокарда в области аневризмы эффективно коронарное шунтирование.
Динамическая обструкция выносящего тракта левого желудочка
Это редкое осложнение переднего инфаркта. Описаны единичны случаи, хотя, возможно, динамическая обструкция встречается чаще, но остается нераспознанной.
Клиническая картина
-
Симптомы
Кроме симптомов самого инфаркта возможны одышка, потливость и холодные влажные конечности. При тяжелой обструкции может наблюдаться картина кардиогенного шока с тяжелой одышкой, ортопноэ и олигурией, а также со спутанностью сознания из-за снижения мозгового крвотока.
Патогенез
Обструкция выносящего тракта левого желудочка возникает из-за гиперкинезии базальных и средних сегментов левого желудочка. При увеличении сократимости этих сегментов уменьшается площадь поперечного сечения выносящего тракта левого желудочка. В результате скорость кровотока в выносящем тракте возрастает, уменьшается давление под створками митрального клапана и они притягиваются к перегородке (эффект Вентури). Это усугубляет обструкцию выносящего тракта левого желудочка и вызывает митральную недостаточность. Считается, что обструкция выносящего тракта левого желудочка способствует разрыву его свободной стенки, поскольку увеличение конечно-систолического давления в левом желудочке усиливает напряжение в зоне инфаркта.
Диагностика
Эхо-КГ –лучший метод диагностики, позволяющий увидеть гиперкинезию базальных сегментов и обструкцию выносящего тракта левого желудочка, а также переднее систолическое движение митрального клапана.
Медикаментозное лечение
Направлено на снижение сократимости миокарда и ЧСС, а также на увеличение ОЦК и небольшое повышение постнагрузки.
- Бета-адреноблокаторы начинают давать с низких доз, тщательно следя за ЧСС, АД и SVO2.
- Инфузию жидкости начинают с введения небольших объемов (по 250 мл) физиологического раствора для увеличения преднагрузки и уменьшения обструкции выносящего тракта левого желудочка и переднего систолического движения митрального клапана. Тщательно следят за гемодинамикой.
Аритмии
Аритмии относятся к самым частым осложнениям инфаркта миокарда. Они возникают примерно у 90% больных инфарктом миокарда. Аритмии рассмотрены отдельно.
Ишемические осложнения инфаркта миокарда
Клиническая картина
1. Увеличение зоны инфаркта происходит в бассейне той же артерии, окклюзия которой вызвала инфаркт. При этом возможен переход субэндокардиального инфаркта в трансмуральный или рост инфаркта вширь с захватом прилежащих областей.
- Характерны непрекращающаяся или рецидивирующая боль в груди, появление новых изменений ЭКГ и длительное повышение активности КФК.
- При ЭхоКГ или сцинтиграфии миокарда можно увидеть увеличение зоны поражения по сравнению с тем, что было сразу после инфаркта.
2. Постинфарктная стенокардия
- Постинфарктной называется стенокардия в период от нескольких часов до 30 суток после инфаркта миокарда. Она возникает у 24-60% больных и бывает чаще при инфарктах без подъема сегмента ST и после тромболизиса.
- Постинфарктная стенокардия увеличивает риск внезапной смерти, повторных инфарктов и других осложнений.
- Патогенез постинфарктной стенокардии такой же, как и нестабильной стенокардии, поэтому лечение должно быть соответствующим.
3. Повторный инфаркт
Обычно возникает при повторной окклюзии артерии, в бассейне которой возник инфаркт. Тем не менее повторная окклюзия не всегда вызывает повторный инфаркт. При коронарной ангиографии повторная окклюзия обнаруживается у 5-30% больных, она ухудшает прогноз. Поставить диагноз повторного инфаркта в другой зоне в первые 24-48 часов после первого инфаркта бывает непросто. Его трудно отличить от увеличения зоны исходного инфаркта. Повторные инфаркты развиваются примерно у 4,7% больных. К факторам риска относятся возраст старше 70 лет, женский пол, сахарный диабет и инфаркт миокарда в анамнезе.
- Бывает трудно распознать ЭКГ-признаки повторного инфаркта на фоне изменений, обусловленных исходным инфарктом.
- КФК и ее МВ-фракция важнее для диагностики повторного инфаркта, чем тропонины. На повторный инфаркт указывает повышение активности МВ-фракции КФК после ее нормализации или ее увеличение более чем в 2 раза по сравнению с предыдущими значениями.
- При ЭхоКГ можно увидет новые зоны нарушения локальной сократимости.
Лечение
Медикаментозное лечение
При повторной ишемии миокарда проводят активное лечение аспирином, гепарином, нитратами и бета-адреноблокаторами.
Эндоваскулярные методы
- Внутриаортальная баллонная контрпульсация используется при артериальной гипотензии и тяжелой левожелудочковой недостаточности.
- После стабилизации состояния проводят коронарную ангиографию. Если состояние остается нестабильным, ее проводят экстренно. Коронарная ангиопластика и коронарное шунтирование улучшают прогноз.
Тромбоэмболия
Тромбоэмболия артерий большого круга кровообращения с явными клиническими проявлениями происходит у 2% больных инфарктом миокарда, чаще при передних инфарктах. Пристеночный тромбоз левого желудочка возникает в 20% случаев инфаркта миокарда. При больших передних инфарктах эта частота достигает 60%.
Клиническая картина
Симптомы
Самое частое проявление тромбоэмболии - инсульт, однако возможные также ишемия конечностей, инфаркты почек и мезентериальная ишемия. Тромбоэмболии чаще всего происходят в первые 10 суток инфаркта.
Физикальное исследование
Проявления тромбоэмболии зависят от ее локализации.
- При инсультах появляется неврологическая симптоматика.
- При тромбоэмболиях артерий рук и ног отмечается похолодание пораженной конечности, боль и отсутствие периферического пульса.
- Инфаркт почки может сопровождаться гематурией и болью в пояснице.
- Мезентериальная ишемия вызывает боль в животе и кровавый понос.
Лечение
1. При больших передних инфарктах и при пристеночном тромбозе проводят инфузию гепарина в/в в течение 3-4 суток, АЧТВ поддерживают на уровне 50-65 с.
2. Варфарин в течение 3-6 месяцев назначают при пристеночном тромбозе и больших зонах нарушения сократимости по данным ЭхоКГ.
3. В одном исследовании было показано, что после больших инфарктов антикоагулянтная терапия гепарином, а затем варфарином (МНО от 2 до 3) снижала частоту эмболических инсультов в течение месяца с 3 до 1%
Перикардит
Ранний (эпистенокардитический) перикардит
Это осложнение встречается примерно в 10% случаев. Воспаление обычно развивается в течение 24-96 часов после инфаркта миокарда.
Клиническая картина
Эпистенокардитический перикардит возникает при трансмуральных инфарктах. В большинстве случаев он протекает бессимптомно, иногда можно услышать шум трения перикарда.
-
Симптомы
1. Больные жалуются на прогрессирующую, сильную, продолжительную боль в груди. Боль зависит от положения тела: она усиливается в положении лежа и ослабевает, когда больной садится и наклоняется вперед. По характеру боль напоминает плевральную: она усиливается на вдохе, при кашле и глотании.
2. Иррадиация боли в передний край трапецивидной мышцы почти патогномонична для острого перикардита и не бывает при стенокардии. Кроме того, боль может иррадиировать в шею и реже в руку или спину.
-
Физикальное обследование
Шум трения перикарда патогномоничен для перикардита, однако он может быть непостоянным.
1. Его лучше всего слышно снизу у левого края грудины при выслушивании мембраной фонендоскопа.
2. Шум состоит из трех фаз, соответствующих систоле предсердий, систоле желудочков и диастоле желудочков. Примерно в 30% случаев шум двухфазный, в 10% - однофазный.
3. При появлении перикардиального выпота громкость шума может становиться непостоянной, однако он может выслушиваться даже при значительном объеме выпота.
Патогенез
Перикардит обычно представляет собой фибринозное воспаление, которое возникает на участке перикарда, прилегающем к зоне инфаркта. Шум трения перикарда чаще бывает при крупных инфарктах и указывает на возможность нарушения гемодинамики.
Дополнительные методы исследования
- ЭКГ – основной метод диагностики перикардита. Однако изменения ЭКГ, вызванные инфарктом миокарда, могут ее затруднять. В отличие от ишемии, для которой характерны очаговые изменения ЭКГ, при перикардите изменения видны почти во всех отведениях.
1. На приподнятом сегменте ST при перикардите иногда есть вогнутость, тогда он имеет седловидную форму.
2. При перикардите отрицательные зубцы Т формируются после возвращения сегмента ST на изолинию, тогда как при инфаркте миокарда отрицательные зубцы Т могут появляться еще при поднятом сегменте ST.
3. Изменения ЭКГ при перикардите обычно проходят четыре стадии:
| Стадия I | Подъем сегмента ST, зубцы Т положительные |
| Стадия I I | Сегмент ST возвращается на изолинию, зубцы Т положительные или уплощенные |
| Стадия I I I | Сегмент ST на изолинии, зубцы Т отрицательные |
| Стадия IV | Сегмент ST на изолинии, зубцы Т положительные |
- Рентгенография грудной клетки диагностического значения не имеет.
- При ЭхоКГ можно обнаружить перикардиальный выпот, что с высокой вероятностью указывает на перикардит. Однако отсуствие выпота не позволяет исключить этот диагноз.
Лечение
- Аспирин
Это основное средство при эпистенокардитическом перикардите, его дают в дозе 650 мг каждые 4-6 часов.
- Другие НПВС и глюкокортикоиды не используются. Они могут нарушать заживление миокарда и способствовать растяжению зоны инфаркта.
Поздний перикардит (синдром Дресслера)
Частота этого осложнения 1-3%. Синдром Дресслера возникает через 1-8 недель после инфаркта. Его патогенез неизвестен, считается, что в основе лежат аутоиммунные реакции.
Клиническая картина
Характерны боль в груди, в том числе плевральная, лихорадка, артралгия, недомогание и повышение числа лейкоцитов и СОЭ. При ЭхоКГ может определяться перикардиальный выпот.
Лечение
Такое же, как при эпистенокардитическом перикардите, - аспирин. Через 4 недели после инфаркта миокарда при тяжелом течении можно использовать НПВС и глюкокортикоиды. При рецидивирующем перикардите может помочь колхицин.
Лечение инфаркта миокарда в Беларуси - европейское качество за разумную цену

Литература:
1. Б.Гриффин, Э.Тополь «Кардиология» М. 2008
2. М.Фрид, С.Грайнс «Кардиология» М. 1996
3. В.Н. Коваленко «Руководство по кардиологии» К. 2008
4. Textbook of Cardiovascular Medicine (March 2002): By Eric J Topol MD, Robert M Califf MD, Jeffrey Isner MD, Eric N Prystowsky MD, Judith Swain MD, James Thomas MD, Paul Thompson MD, James B Young MD, Steven Nissen MD By Lippincott Williams & Wilkins
5. John R. Hampton «The ECG in practice» Fourth edition, 2003


