 Аортальное протезирование - единственный эффективный метод лечения у больных с выраженным стенозом аортального клапана. Аортальная вальвулотомия возможна у детей с аортальным стенозом и некоторых симптоматичных взрослых больных, которые являются неудачными кандидатами для хирургического лечения.
Аортальное протезирование - единственный эффективный метод лечения у больных с выраженным стенозом аортального клапана. Аортальная вальвулотомия возможна у детей с аортальным стенозом и некоторых симптоматичных взрослых больных, которые являются неудачными кандидатами для хирургического лечения.
Замена аортального клапана обычно рекомендуется пациентам, которые имеют любые клинические признаки аортального стеноза при отсутствии существенной сопутствующей патологии. Риск операции в большей степени зависит от состояния контрактильной функции левого желудочка.
Показания к операции при аортальном стенозе
Исследования последних лет показали, что средняя продолжительность жизни у пациентов со стенокардией при аортальном стенозе составляет 4 года, у пациентов с обмороками не превышает 3 лет. Если периодически наблюдается остановка сердца, продолжительность жизни не превышает 2 лет. Поэтому средняя ежегодная летальность больных с симптомами аортального порока составляет 10%. Среди больных с бессимптомным течением заболевания в первые пять лет с момента установления диагноза около 7% в год подверглись операции или у них развились. В последующие 5 лет наблюдения этот процент возрастает до 38%. У больных с аортальным стенозом среднее снижение площади отверстия аортального клапана составляет 0,12 см2 в год, что сопровождается увеличением трансвальвулярного градиента давления около 15 мм рт.ст. Внезапная смерть наблюдается у этих же больных приблизительно с частотой 0,4% в год. Среди указанных пациентов симптомы заболевания появляются только за месяц до развития фатального исхода.
Наиболее сложны для понимания пациенты с аортальным стенозом и градиентом давления ≤ 30 мм рт.ст. в сочетании с низкой фракцией выброса (≤ 20%). У этих больных вследствие сниженной контрактильности миокарда левого желудочка трансвальвулярный градиент остается невысоким, поэтому сложно оценить степень выраженности аортального стеноза. Для этих больных показания к операции остаются неясными, так как в послеоперационном периоде остается сложным прогнозировать эффективность операции. В этой связи для определения истинной степени стеноза необходимо проводить стрессЭхоКГ с добутамином, что одновременно позволяет выяснить прогноз операции.
Операция показана также всем больными с симптомами заболевания, так как эти больные имеют 10% ежегодную летальность, если им оперативное лечение не проводится. Асимптоматичные пациенты, у которых желудочковые дисфункции развиваются меньше, чем у 6% в год, а внезапная смерть меньше 0,2% в год не являются кандидатами для хирургического лечения.
Протезирование аортального клапана у бессимптомных больных остается спорным вопросом. Многие авторы рекомендуют хирургию только для симптоматичных пациентов, так как считают, что изменения миокарда желудочков обратимы. Однако, другие авторы утверждают, что существует множество пациентов с бессимптомным аортальным стенозом, имеющих высокий риск внезапной смертельной или необратимой депрессии миокарда левого желудочка, которым хирургическое лечение показано до появления клинических признаков. Нет ясных критериев, определяющих эту когорту пациентов. Однако, многие утверждают, что площадь аортального клапана 0,60 см2 или меньше, является свидетельством неадекватного гипотензивного ответа на физическую нагрузку, тяжелой дисфункции левого желудочка, желудочковой тахикардии, или чрезмерный гипертрофии (толщина миокарда левого желудочка >15 мм) – является показанием к операции. Кроме того, Rosenhek с соавт. в своих исследованиях показал, что при увеличении пиковой скорости кровотока больше, чем на 0,45 м/сек в год является поеазанием к протезированию клапана. Учитывая высокую распространенность коронарной патологии, замена аортального клапана рекомендуется бессимптомным пациентам с умеренным аортальным стенозом (площадь 1-1,5 см2), которые подвергаются реваскуляризации миокарда или коррекции другой клапанной патологии.
Протезирование аортального клапана показано всем пациентам, имеющим симптомы заболевания, а также пациентам без симптомов с высоким трансвальвулярным градиентом давления (больше 60 мм рт.ст.), площадью отверстия ≤ 0,6 см2, коронарной или клапанной патологией, до того, как разовьется левожелудочковая декомпенсация.
Подробнее о показаниях к операции можно почитать здесь.
Показания к операции при аортальной недостаточности
Протезирование аортального клапана в настоящее время не рекомендуется бессимптомным пациентам с хронической аортальной недостаточностью и нормальной функцией желудочка с хорошей толерантностью к физической нагрузке. В тех случаях, когда фракция выброса ≤ 55%, а диастолический диаметр, приближается к 75 мм или систолический диаметр, равен 55 мм – показана операция. Остро возникшая аортальная недостаточность также рассматривается как показание к ранней замене клапана.
Протезирование аортального клапана показано при снижении толерантности к физической нагрузке и первых проявлениях сердечной недостаточности. Однако, снижение фракции изгнания у бессимптомных пациентов во время физической нагрузки при нормальной систолической функции в покое, также является показанием к замене клапана. Недостаточная корреляции между величиной фракции изгнания и необходимости операции объясняется тем, что фракция изгнания зависит от многих факторов, и не существует убедительных доказательств ее абсолютных прогностических значений.
Идеально, замена клапана должна быть выполнена прежде, чем разовьется необратимое миокардиальное повреждение, обусловленное апоптозом. Несмотря на то, что пациенты с нарушенной функцией левого желудочка, имеют увеличенный риск операции, продолжительность их жизни больше, чем при медикаментозном лечении, так как в этой когорте 50% больных погибают в течение года.
Продолжительность признаков левой желудочковой дисфункции до операции также является индикатором сниженного ее восстановления в послеоперационном периоде. Регресс массы левого желудочка может занять целых три года.
Подробнее о показаниях к операции можно почитать здесь.
Техника операции
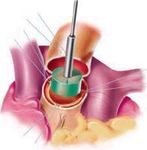
Изолированное протезирование аортального клапана производится с помощью стандартного подключения АИК с использованием двухпросветной венозной канюли, которая вводится в правое предсердие, канюляция аорты производится обычным способом. После остановки сердца и проведения кардиоплегии в устья коронарных артерий, а при сопутствующей коронарной патологии - ретроградно, проводится поперечная аортотомия приблизительно 5-10 мм выше устья правой коронарной артерии, разрез продляется кзади к некоронарному синусу Вальсальвы. Возможно и выполнение косой аортотомии, особенно при проведении операции из минидоступа.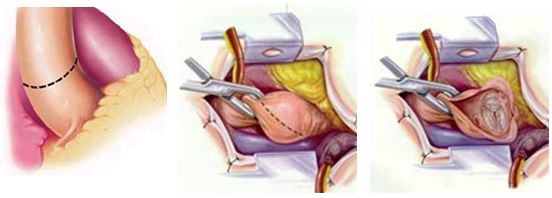
Рассечение аорты
Достигается необходимая экспозиция аортального клапана. Проводится его удаление и тщательный кальциевый дебридмент по фиброзному кольцу. Извлечение кальция должно проводиться тщательно для того, чтобы не вызвать перфорацию выходного тракта левого желудочка или повреждение пучка Гиса и проводящей системы сердца. При глубоком удалении кальция в области передней створки митрального клапана целостность ее восстанавливается с помощью перикардиальной заплаты.
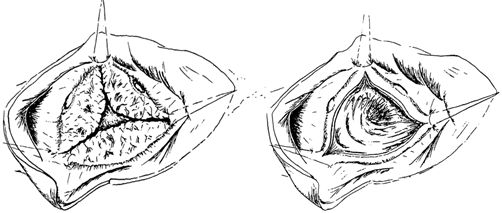
Экспозиция аортального клапана и дебридмент
Протезирование аортального клапана механическим или каркасным биопротезом
После тщательного дебридминта и промывания полости левого желудочка раствором для профилактики кальциевой эмболии измеряется размер клапанного кольца и затем накладывается от 12 до 16 матрацных швов с или без прокладок с шагом 2-3 мм. Расположение прокладок может быть как ниже, так и выше аортального кольца. Аорта закрывается с помощью двойного полипропиленового шва нитью 3\0. Непосредственно перед снятием зажима с аорты проводится тщательное удаление воздуха из камер сердца. Для этого левожелудочковый дренаж, который проводится через правую верхнюю легочную вену, останавливается, производится наполнение сердца и выдавливание воздуха через верхушку левого желудочка и специальное отверстие в восходящей части аорты.
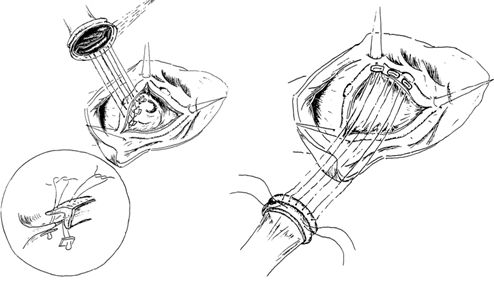
В случаях выполнения сочетанной операции протезирования аортального клапана и коронарного шунтирования, если используется антеградная плегия, то дистальные анастомозы выполняются первыми, при использовании ретроградной кардиоплегии первым этапом операции возможно выполнение протезирования аортального клапана, а затем наложение дистальных проксимальных анастомозов.
Некоторую сложность может представлять выполнение протезирования аортального клапана при узких аортальных кольцах с размером меньше 21 мм. Для этого используются процедуры Nicks R., Cartmill T., Bernstein L. (1970) и Manouguian S., Seybold-Epting W. (1979) год, которые описывают увеличение размеров аортального кольца за счет вшивания заплаты в корень аорты. В этих ситуациях аортотомический разрез проводится дополнительно через комиссуру между левой коронарной и некоронарной створками на переднюю створку митрального клапана. Это позволяет увеличить посадочный диаметр клапана на 2-4 мм.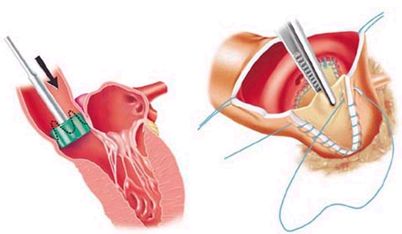
Расширение диаметра корня аорты по методу R. Nicks
S. Konno с соавт. в 1975 году предложил технику передней аортовентрикулопластики, которая позволяет увеличить диаметр корня аорты более чем на 4 мм, но является более травматичной. Для этого поперечный разрез продляется вниз до передней стенки аорты через правый коронарный синус Вальсальвы и переднюю стенку выходного тракта правого желудочка. Межжелудочковая перегородка после этого дополнительно резицируется и в образовавшееся окно вшивается заплата или часть аллографта в виде сохрангенной митральной створки. Восстановление выходного тракта правого желудочка проводится отдельной заплатой.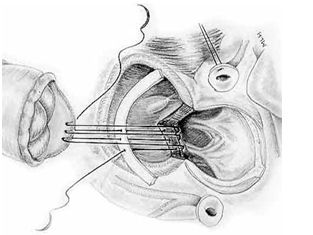
Расширение диаметра корня аорты по методу S. Konno
Протезирование аортального клапана бескаракасным биопротезом
Используются следующие методики имплантации в зависимости от вида биопротеза: в субкоронарную позицию, «включенного цилиндра», «полного корня аорты».
Имплантация в субкоронарную позицию
Поперечная аортотомия проводится на 5-7 мм выше, чем при стандартном протезировании во избежание деформации биопротеза при последующем ушивании аорты. При необходимости аортотомический разрез ушивается и повторно проводится выше.
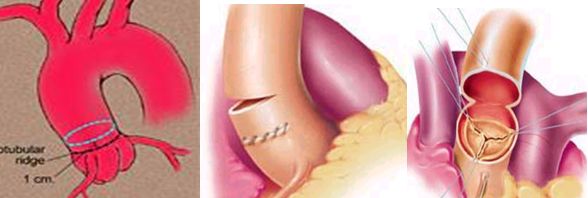
Аортотомия для имплантации биопротеза в субкоронарную позицию
После иссечения нативного клапана проводится измерение диаметра клапанного кольца с последующим приведением его в соответствие с размером используемого биопротеза. В отличие от использования каркасных протезов необходимо очень тщательно соблюдать соответствие размеров для профилактики несостоятельности клапана при его меньшем диметре, чем размер клапанного кольца или создания высокого градиента давления в обратном случае.
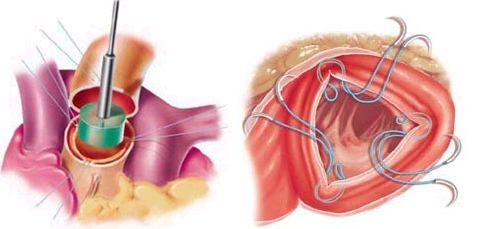
Измерение размера и уменьшение диаметра кольца аортального клапана
Наложение первого ряда швов для фиксации основания биопротеза проводится в горизонтальной плоскости, соответствующей расположению нижнего края аортальных створок. Начало линии шва от мышечной части выходного тракт левого желудочка под комиссурой между правой и левой коронарными створками в направлении против часовой стрелки с шагом 2-3 мм. Следует помнить о глубине проведения швов для профилактики их прорезывания или развития атриовентрикулярной блокады. В последующем прошивается биопротез, таким образом, чтобы расположение швов в основании комиссур нативного клапана соответствовало комиссурам биопротеза. 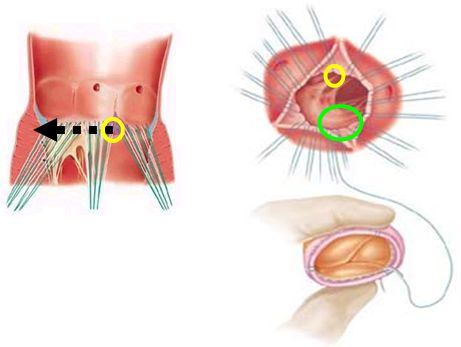
Наложение первого ряда швов при использовании бескаркасного биопротеза. Желтым цветом отмечено глубокое, зеленым – поверхностное проведение швов
В дальнейшем проводится фиксация основания синусов Вальсальвы биопротеза к к корню аорты непрерывным швом нитью 5\0. Первым формируется основание левого коронарного синуса, затем правого. При этом швы накладываются таким образом, чтобы устья коронарных артерий оказались свободными и располагались выше линии шва. Последним формируется некоронарный синус. Возможно проведение этого этапа с фиксации вершин комиссур биопротеза с ориентацией последних на расположение комиссур нативного клапана. При этом необходимо следить за высотой фиксации с целью профилактики пролапса створок биопротеза. Второй ряд швов является несущим, поэтому он должен выполняться прецизионно и без деформаций. 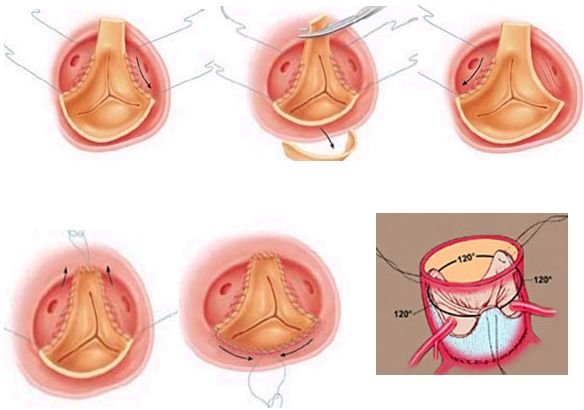
Формирование второго ряда шва при протезировании аортального клапана бескаркасным биопротезом
Имплантация по типу «включенного цилиндра»
Имплантация по типу «включенного цилиндра» используется редко. Она была предложена для упрощения техники имплантации, но последующее практическое применение показало, что методом выбора стали два других технических способа - субкоронарный и техника полного корня аорты. Для имплантации используется специальный вид биопротеза. 
Бескаркасный биопротез для имплантации по типу «включенного цилиндра»
Техника имплантации практически не отличается от вышеописанной техники имплантации в субкоронраную позицию.
Имплантация по типу «полного корня аорты»
Имплантация по типу «полного корня аорты» означает, что весь нативный аортальный корень и клапан резецируются и меняются на биопротез корня аорты, при этом исключается использование других методов. Мобилизуются устья коронарных артерий в виде «кнопок».
Бескаркасный биопротез для имплантации по типу и «полного корня аорты»
Биопротез подшивается к выходному тракту левого желудочка матрацными швами на прокладках нитью 3\0. При этом необходимо ориентировать биопротез в соответствии с расположением устий нативных коронарных артерий. Площадки устьев коронарных артерий подшиваются непрерывным обвивным швом нитью 5\0. Дистальный анастомоз биопротеза и восходящей аорты выполняется непрерывным швом нитью 4\0.
Протезирование аортального клапана аортальным аллографтом
Операция по имплантации аллографтов осуществляется точно также как и стандартная операция протезирование аортального клапана бескаркасным биопротезом. Необходимо тщательное измерение внутреннего диаметра выходного тракта левого желудочка и аортального кольца, так как размер аллографта выбирается на 2-4 мм более, чем внутренний диаметр аортального кольца. В настоящее время используются 4 вида техники имплантации аллографта: имплантация с иссечением синусов аллографта; имплантация с иссечением двух коронарных синусов и сохранения некоронарного синуса Вальсальвы; использование аортального аллографта как цилиндра для протезирования корня аорты с имплантацией устьев коронарных артерий; протезирование аортального клапана в виде миникорня.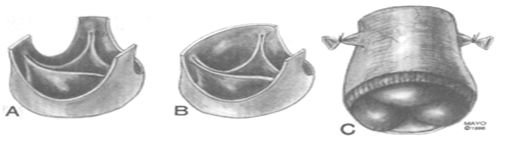
Типы аллографтов для использования протезирования аортального клапана: А – для имплантации в субкоронарную позицию; В – аллографт с сохранением некоронарного синуса Вальсальвы; С – аллогрфт для методики «включенногоцилиндра» и протезирования аортального клапана в виде миникорня
Имплантация в субкоронарную позицию
Поперечная аортотомия проводится на 10-15 мм ниже устья правой коронарной артерии.При использовании первого вида техники применяется эффект вращения на 120° аллографта таким образом, чтобы наиболее слабая его часть с мышечной частью выходного тракта левого желудочка оказалась в области некоронарной створки.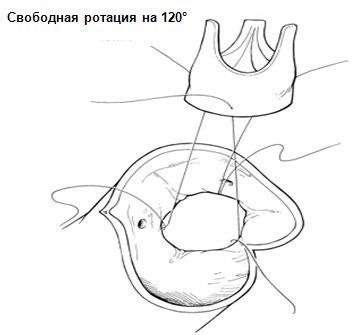
Имплантация аллографта в субкоронарную позицию
Нижняя часть линии шва может накладываться непрерывными швами или, инвертировав клапан-аллографт в выходной тракт левого желудочка, накладывается непрерывный шов по всему периметру аортального кольца и аллографта.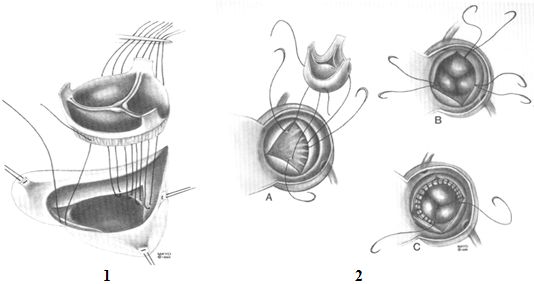
Техника наложения первого ряда швов при имплантации аллографта в субкоронарную позицию: прямые отдельные швы (1), инверсионная техника (2)
Следующим этапом подшиваются вершины комиссур, край синуса Вальсальвы аллографта подшивается ниже уровня устей коронарных артерий непрерывным швом.
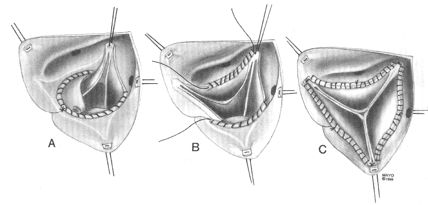
Техника наложения второго ряда швов при имплантации аллографта в субкоронарную позицию
В случае использования второго вида техники в аллографте выкраиваются только правые и левые коронарные синусы и аллографт позируется по отношению к некоронарному синусу реципиента. Основные базовые детали техники такие же, как и при первом способе.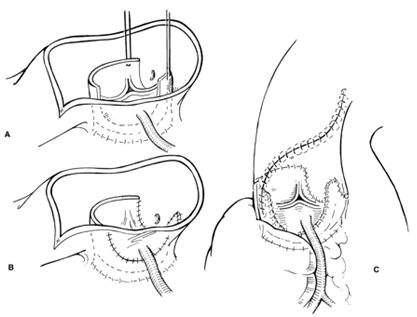
Имплантация аллографта с иссечением двух коронарных синусов и сохранением некоронарного синуса Вальсальвы
Техника имплантации аортального корня в виде цилиндра впервые описана Albertucci M., Karp R.B. (1997). Нижний ряд швов накладывается по периметру аортального кольца. Верхний ряд швов - непосредственно в области синотубулярного соединения. Устья коронарных артерий аллографта позиционируются в соответствии с устьями коронарных артерий реципиента и подшиваются непрерывным швом 5\0.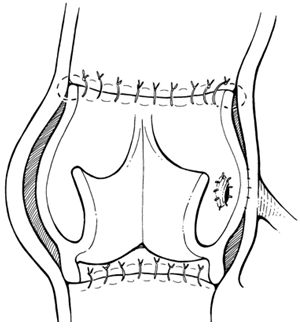
Техника имплантации аллографта в виде «включенного цилиндра»
Протезирование аортального клапана в виде миникорня
В соответсвии с указанной техникой полностью иссекается аортальный корень, и аллографт имплантируется как цилиндр между выходным трактатом левого желудочка и аортой. Проксимальный анастомоз может выполняться простыми или матрацными швами нитью 4\0, хотя некоторые авторы используют непрерывный шов. Коронарные артерии имплантируются в аллографт в виде кнопок нитью 5\0. Дистальный анастомоз с восходящей аортой выполняется непрерывным швом нитью 4\0.
Протезирование аортального клапана пульмональным аутографтом (операция Росса)
Протезирование аортального клапана легочным аутотрансплантатом имеет множество преимуществ: снижение тромбоэмоблических осложнений и отсутствие необходимости в антикоагулянтной терапии, улучшение гемодинамических характеристик, рост аутотрансплантата со временем, что особенно важно для молодых пациентов, абсолютная совместимость в отличие от ксеноматериалов. Основная проблема – устойчивость пульмонального аутографта к высокому давлению в аорте. Единственными абсолютными противопоказаниями к выполнению этой процедуры является существенная патология клапана легочной артерии болезнь Марфана, аутоиммунные заболевания. Прогноз при использовании пульмональных аллографтов представлен в таблице.
| Благоприятный | Неблагоприятный |
|---|---|
| Молодой возраст | Возраст < 1 или > 70 лет |
| Противопоказания к антикоагулянтам | Нет противопоказаний к антикоагулянтам |
| Хорошая функция левого желудочка | Тяжелая дисфункция левого желудочка |
| Аортальный стеноз | Аортальная недостаточность |
| Малый или нормальный диаметр аорты | Большой диаметр аортального кольца |
| Отсутствие патологии пульмонального клапана | Наличие патологии пульмонального клапана |
| Ожидаемая продолжительность жизни >20 лет | Ограниченная продолжительность жизни |
| Отсутствие другой клапанной патологии | Наличие другой клапанной патологии |
| Отсутствие системных аутоиммунных заболеваний | Наличие системных аутоиммунных заболеваний |
В связи с накоплением опыта количество процедур Росса, выполняемых в мире ежегодно сократилось.
В настоящее время процедура Росса выполняется в виде 2 модификаций – по типу «включенного цилиндра» и полного корня аорты. Первым этапом проводиться рассечение легочной артерии непосредственно ниже ее бифуркации. Оценивается клапан легочной артерии. Наличие 2-4 фенестраций > 5 мм или многочисленных (> 5) фенестраций - противопоказания к использованию. Частота такой патологии – не более 2%.
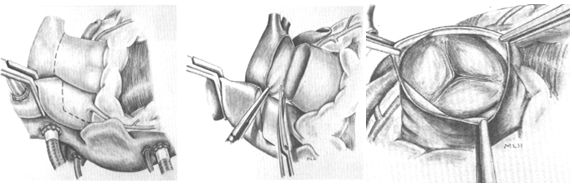
Рассечение легочной артерии и оценка клапана легочной артерии
Иссечение ствола легочной артерии и клапана легочной артерии начинается с задней стенки. Ствол левой коронарной артерии и первой септальной ветви должны быть идентифицированы и не повреждены. Разрез продолжается до начала межжелудочковой перегородки. Во время отделения легочной артерии от аорты возможно повреждение стенки последней. При достижении разреза выходного тракта правого желудочка с помощью диссектора приподнимается передняя стенка правого желудочка на 3-4 мм ниже клапана легочной артерии и проводится вентрикулотомия. Диссекция осуществляется поверхностно – только мышцы правого желудочка избегая повреждения первой септальной ветви и ПМЖВ. После иссечения аутографта проводится подготовка его нижнего края – сохраняется мышечная часть правого желудочка на 3-4 мм от низшей точки синусов.
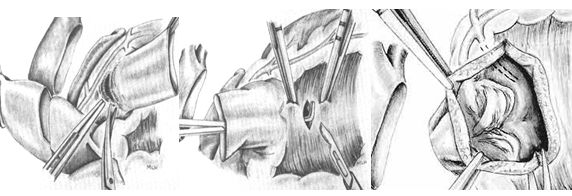
Диссекция пульмонального аутографта
Следующим этапом проводится пореречная аортотомия на 2 см выше устья правой коронарной артерии. Тщательная резекция аортального клапана и дебридмент кольца. Выкраиваются устья коронарных артерий в виде «кнопок», измеряется диаметр аортального кольца. Аутографт позиционируется в соответствии с расположением комиссур. Фиксация аутографта осуществляется 3 непрерывными обвивными швами начиная с места расположения устья левой коронарной артерии или матрацными швами на прокладках. У детей используется рассасывающийся шовный материал Maxon.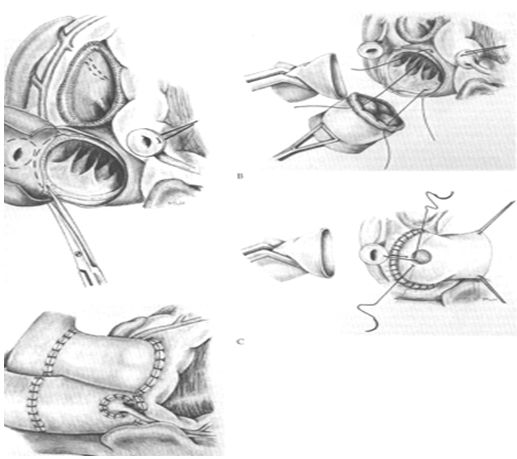
Фиксация пульмонального аутографта в аортальную позицию по типу полного корня
При достаточном диаметре аорты можно использовать технику «включенного цилиндра». В этой ситуации возможно инверсия аутографта для упрощения его фиксации в аортальном кольце. 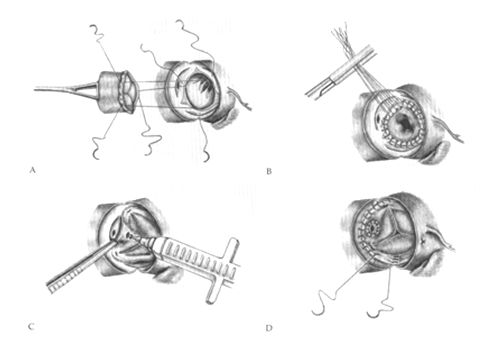
Фиксация пульмонального аутографта в аортальную позицию по типу «включенного цилиндра»
Техника в виде внутреннего цилиндра при использовании пульмонального аутографта идентична таковой при использовании этой же техники для имплантации аортального аллографта.
Если выявляется большое несоответствие между диаметром выходного тракта и пульмональным аллографтом производится редукция диаметра выходного тракта левого желудочка матрацными швами на прокладках по периметру аортального кольца для приведения его в соответствие с диаметром легочного аллографта. В последующем выполняется анастомоз между устьями коронарных артерий, и дистальный анастомоз выполняется в последнюю очередь непрерывным швом 4/0 или 5/0 пролена. При диаметре восходящей аорты не соответствующем размеру аутографта проводится пластика восходящей аорты нативными тканями или сосудистым протезом
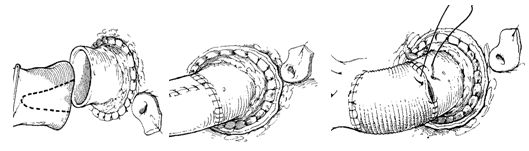
Пластика восходящей аорты при формировании дистального анастомоза аутографта с аортой
В легочную позицию имплантируется пульмональный криоконсервированный аллографт с диаметром на 4-6 мм больше, чем выходной тракт правого желудочка. Анастомоз выполняется непрерывным обвивным швом 4/0, дистальный анастомоз выполняется последним.

Имплантация пульмонального криоконсервированного аллографта в легочную позицию
В связи с накоплением опыта количество процедур Росса, выполняемых в мире, ежегодно сократилось.
Результаты аортального протезирования
Основными осложнениями в раннем послеоперационном периоде являются сердечная недостаточность (7-10%), неврологический дефицит (0,5-2,9%), инфаркт миокарда (2,5%) пациентов. Наибольшая частота сердечной недостаточности характерна для пациентов с низкой дооперационной сократительной способностью миокарда (ФВ < 35%), и больных с аортальной недостаточностью. Неврологические нарушения развиваются у больных пожилого возраста (возраст > 65 лет).
Основная причина летальности – острая сердечная недостаточность, отек мозга и инфаркт миокарда.
Факторами риска послеоперационной летальности являются высокий предоперационный функциональный класс NYHA, пожилой возраст, продленное время искусственного кровообращения, повторная операция и необходимость в сопутствующей реваскуляризации миокарда.
Отдаленные результаты операции
Актуарная выживаемость составляет 81-95% к 1 году после операции, 73%-92% в течение 5 лет, 60%-73% - 10 и 48%-67% - 14 лет. Предикторами отдаленной летальности являются высокий класс NYHA, аортальная недостаточность патология брахиоцефальных артерий.
Реоперации могут потребоваться вследствие дисфункции биопротезов, алло- или аутографтов. Свобода от повторных вмешательств в течение 5 лет составляет 93-97%, 10 лет - 89%-95% и 82-87% после 15 лет.
Аортальное протезирование в Беларуси - европейское качество за разумную цену
Профессор, д.м.н. Ю.П. Островский


